Дисплазия шейки матки
Дисплазию шейки матки относят не просто к патологиям половой системы, а к предраковым состояниям. Опасность его в том, что под часто невыраженной симптоматикой, кроется потенциальная опасность и высокий риск образования рака шейки матки.
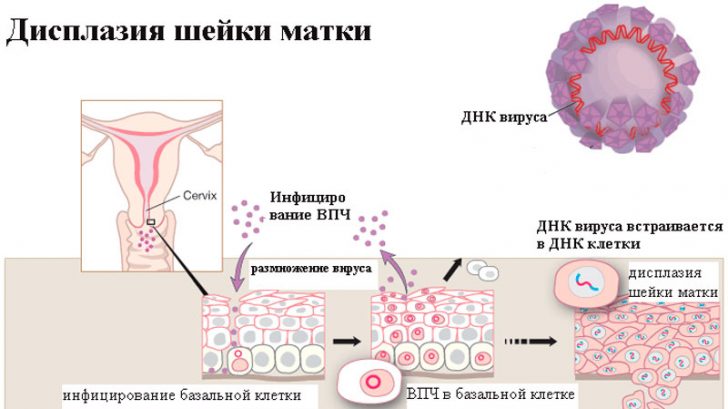
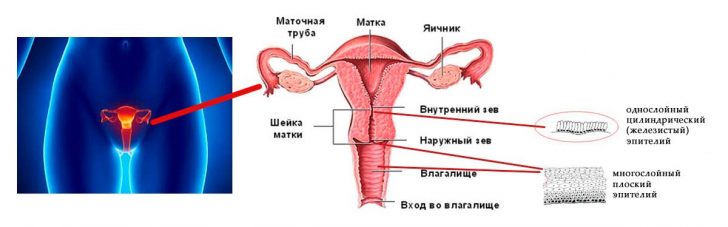
Дисплазия – это структурные патологические изменения слизистой оболочки шейки матки на клеточном уровне. Наиболее часто этот диагноз подтверждается у женщин, которые находятся в детородном возрасте. Чем раньше будет обнаружена дисплазия, тем меньше риск перехода процесса в раковый. Прогноз всегда в данном случае зависит от степени дисплазии шейки матки.
Обратите внимание: перерождение обычных клеток эпителия шейки в патологические происходит постепенно: гиперплазия, пролиферация, нарушение дифференциации клеток и процессов их физиологического созревания и старения.
Оглавление: Причины дисплазии шейки матки Дисплазия шейки матки: степени - Дисплазия шейки матки 1 степени (слабая) - Дисплазия шейки матки 2 степени (средняя) - Дисплазия шейки матки 3 степени (тяжелая) 3. Дисплазия шейки матки: симптомы 4. Диагностика 5. Лечение дисплазии шейки матки - Медикаментозная терапия - Оперативное лечение дисплазии шейки матки 6. Профилактика дисплазии шейки матки
Причины дисплазии шейки матки
Специалисты на 98% уверены том, что причина данной патологии – это длительное пребывание папилломовируса (онкогенного типа 16 и 18) в слизистой шейки матки. Достаточно 12-18 месяцев, чтобы вирус спровоцировал дисплазию. Среди факторов, которые повышают риск ее образования, выделяют следующие:
- частые аборты;
- гормональный дисбаланс в организме (гормональные контрацептивы, пременопауза);
- инфекции половых органов хронического характера;
- ранее начало половой жизни;
- курение;
- плохое питание;
- генетическая предрасположенность;
- механическое травмирование слизистой шейки;
- беспорядочные половые связи;
- высокий паритет (много родов в анамнезе);
- рак головки члена у партнера;
- фоновые патологические процессы на шейке матки (эктопия, эрозия, эктропион);
- роды в раннем возрасте;
- понижение иммунных сил организма на фоне стресса, системных патологий, приема некоторых препаратов.
Дисплазия шейки матки: степени
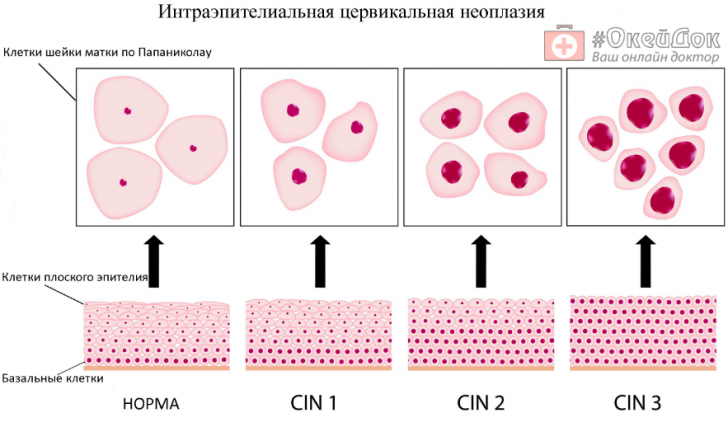
В официальной медицине дисплазию шейки матки принято называть интраэпителиальной цервикальной неоплазией (CIN – латинская аббревиатура названия). Классифицируют ее с учетом присутствия нетипичных клеток в мазке, который берётся гинекологом с поверхности эпителия шейки матки.
Степень дисплазии определяется на основе таких характеристик как:
- глубина проникновения клеточных модификаций в эпителиальные слои;
- структура измененных тканей;
- морфология патологического участка.
Здоровая слизистая имеет 4 слоя, которые поражаются в зависимости от степени дисплазии.
Важно: статистика утверждает, что у 25% женщин имеется патология шейки, при этом в 40% случаев ее выявляют у беременных и в 20% — у небеременных.
Дисплазия шейки матки 1 степени (слабая)
При ней определяют следующие изменения:
- невыраженная модификация базального слоя;
- симптомы присутствия папилломавируса – дискератоз и койлоцитоз в анализах;
- изменения проникают на глубину не ниже 1/3 трети эпителия.
Дисплазия шейки матки 2 степени (средняя)
При ней диагностируют более глубокие изменения строения тканей:
- выраженные структурные поражения;
- патологический процесс затрагивает ½ эпителия;
- морфологические изменения на уровне клеток прогрессируют.
Дисплазия шейки матки 3 степени (тяжелая)
При данной степени дисплазии процесс распространяется максимально глубоко:
- при ней атипичные поражения отмечаются на 2/3 слизистой оболочки шейки;
- сильно выражены структурные изменения;
- присутствует патологический митоз клеток;
- в клетках обнаруживают гиперхромные ядра большого размера;
- патологические клетки существуют исключительно в слизистой и не распространятся на сосуды, мышцы и соседние ткани.
Дисплазия шейки матки: симптомы
Типичная клиническая картина провялятся в большинстве случаев уже в тяжелой степени дисплазии шейки матки и присоединении вторичной инфекции (цервицит, кольпит). Женщина может даже не догадываться об этом заболевании, иногда изменений на шейке не видно и гинекологу при осмотре или же они незначительнее. Именно поэтому важно проходить плановые осмотры каждые полгода, потому что наиболее информативный способ диагностики — шеечные мазки, которые берутся во время каждого посещения врача. Пациентка с дисплазией шейки матки может предъявлять следующие жалобы:
- бели они же выделения (обильные с неприятным запахом);
- вагинит;
- боли на фоне аднексита;
- кровянистые выделения (часто контактные, то есть после полового акта, гинекологического осмотра);
- зуд;
- чувство жжения;
- боль, возникающая во время секса.
Важно: наличие подобных симптомов при дисплазии шейки матки – это срочный повод обратится за врачебной помощью. Без соответствующей терапии болезнь будет прогрессировать и может перейти в плоскоклеточный рак.
Диагностика
Не лишним будет повторить, что самое главное правило, которого должна придерживаться женщина – это плановое посещение гинеколога каждые 6 месяцев и внеплановое при любых тревожных или беспокоящих ее симптомах. Это позволяет вовремя выявить патологические изменения и вовремя начать лечение. В план диагностики при подозрении на дисплазию шейки матки входит:
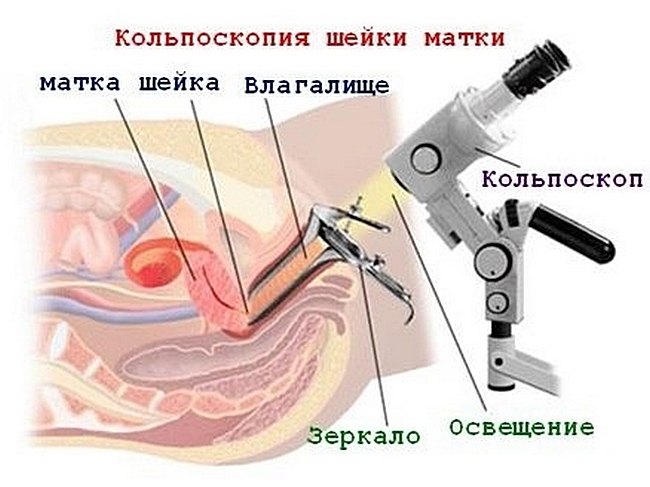
- Гинекологический осмотр. Его выполняют, используя гинекологические зеркала. В ходе проведения врач обнаруживает визуально заметное изменение цвета слизистой, блеск вокруг зева шейки матки, атипичное разрастание эпителиального слоя, пятна.
- Инструментальные исследования.
- Кольпоскопия – прицельное исследование патологических участков шейки при помощи оптического прибора — кольпоскопа. Сама процедура полностью безопасна и безболезненна для женщины. Чтобы увидеть те дефекты, которые незаметно невооруженным глазом, шейку обрабатывают уксусной кислотой или раствором Люголя. Благодаря им суживаются сосуды, и врач получает расширенную кольпоскопическую картину.
- Цервикография – это метод получения снимков шейки матки посредством применения специальной камеры. Полученные результаты может расшифровать только специалист.
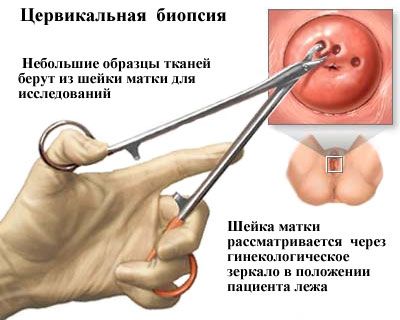
- Прицельная биопсия – это прижизненное взятие небольшого участка тканей с той зоны шейки, которая имеет самые радикальные изменения в строении.
- Лабораторные исследования:
- Цитология мазка из шейки. Ее проводят женщине при каждом плановом посещении врача. Главная задача этого анализа – своевременное диагностирование появления любых атипичных клеток в эпителии.
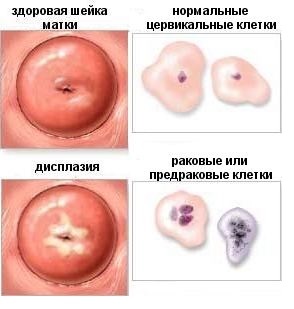
- Исследование гистологического строения частички тканей. Оно максимально информативное в плане диагностики дисплазии.
- ПЦР-метод – это обследование, которое позволяет выявить наличие в организме онкогенных типов вируса папилломы.
Лечение дисплазии шейки матки
При дисплазии шейки матки лечение и методики лечения зависят от определённых факторов:
- возраст женщины;
- степень дисплазии;
- размер патологического участка;
- сопутствующие болезни;
- желание иметь детей в будущем.
Лечением дисплазии шейки матки 3 степени, наиболее тяжелой, должен заниматься гинеколог-онколог, применяя исключительно хирургические методики. 1 и 2 стадии дисплазии лечит участковый гинеколог. Женщина с подтверждённой дисплазией шейки матки обязательно ставится на диспансерный учет. При молодом возрасте пациентки и І, ІІ степени дисплазии, малой площади поражения возможно применение выжидательной тактики. В это время врач наблюдает за состоянием женщины и состоянием дисплазии, которая может прогрессировать или регрессировать.
Есть определенные случаи, когда при дисплазии шейки матки лечение проводить не целесообразно:
- юный возраст женщины (меньше 20 лет);
- отсутствие папилломовирусной инфекции в организме;
- дисплазия без распространения на цервикальный канал;
- поражение дисплазией эпителия шейки по точечному типу.
На сегодня применяются такие методы терапии:
- оперативная;
- медикаментозная.
Медикаментозная терапия
Она включает в себя препараты для повышения иммунитета в виде иммуномодуляторов, а также средств интерферона. Применяют их при обширных поражениях и рецидивирующей форме дисплазии.
Обратите внимание: в случае определения в организме вируса папилломы женщине назначают обязательно противовирусную терапию. Очень часто после такого лечения дисплазия самостоятельно исчезает или регрессирует в более легшую стадию.
Оперативное лечение дисплазии шейки матки
К нему прибегают в случае двукратного положительного результата анализа на дисплазию. Перед любой оперативной методикой назначаются противовоспалительные препараты для санации очага. Очень часто после предоперационного лечения степень поражения дисплазией уменьшается в размерах или полностью исчезает. Операции всегда выполняют в первую фазу месячного цикла, а именно на 6-10 день, при условии отсутствия воспалительного процесса во влагалище и матке, а также беременности.
Современные хирургические методики лечения дисплазии шейки матки следующие:
- Лазерная хирургия (лазерная вапоризация, лазерная конизация, лазерное прижигание). Это способ воздействия на патологические ткани посредством пучка лазера с низкой интенсивностью. Благодаря этому участки дисплазии нагреваются и разрушаются, на их месте образуется некроз.
- Холодовая деструкция (криодеструкции, криоконизация).
- Электрическая эксцизия (диатермокоагуляция, процедура петлевой электрической эксцизии).
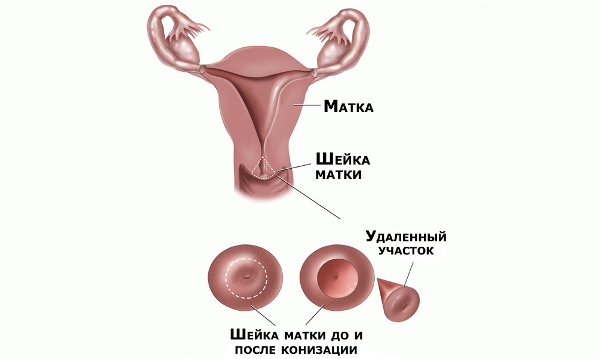
- Конизация шейки матки. При ней специальным ножом в виде петли удаляют участок шейки конусовидной формы.
- Криотерапия. Данная технология предусматривает ликвидацию очага на шейке жидким азотом.
- Радиоволновая хирургия.
- Ампутация шейки матки. Радикальное удаление шейки при невозможности проведения или неэффективности других методов.
После оперативной терапии женщина должна придерживаться некоторых врачебных рекомендаций:
- отказ от половой жизни на 1-1,5 месяца;
- не поднимать тяжести;
- не выполнять спринцевания;
- не использовать тампоны;
- не ходить в сауну и баню.
По истечению 3 месяцев женщине обязательно должны провести повторную кольпоскопию и взять мазок из шейки на цитологию. Если все в норме, ее снимают с диспансеризации. Редко, но после операций по поводу удаления дисплазии могут развиться такие осложнения:
- рецидив;
- бесплодие;
- переход в стадию обострения хронических воспалений в малом тазу;
- рубцы на шейке;
- дисменорея (нарушение менструальной функции).
Профилактика дисплазии шейки матки
Чтобы предупредить развитие данной патологии, следует придерживаться определённых рекомендаций:
- обязательное применение барьерных контрацептивов в случае случайных половых связей;
- отказ от табакокурения;
- своевременное выявление и лечение воспалительных и инфекционных болезней половой системы;
- обогащение рациона продуктами с высоким содержанием микроэлементов и витаминов;
- регулярное посещение гинеколога.
О наиболее прогрессивных методах лечения дисплазии шейки матки подробно рассказывается в данном видео-обзоре:
Викторова Юлия, акушер-гинеколог
43,044 total views, 2 views today


 (63 голос., средний: 4,81 из 5)
(63 голос., средний: 4,81 из 5)
Да, гинеколога нужно регулярно посещать, я конечно об этом знаю, но все ни как не дойду, уже больше двух лет не была на приеме. Наверно когда ни чего тебя не беспокоит, вот и не хотим мы по врачам ходить. А и правда, есть такие женские заболевание, вот как эта дисплазия, я поняла, что на начальной стадии, она ни как не проявляется, только врач ее может определить, запустишь, вот тогда и проблемы серьезные начнутся. Обязательно на этой недели запишусь на прием !