Гипоталамический синдром: симптомы, особенности в пубертатном периоде, лечение

Большая часть пациентов, у которых выявлена данная патология – это лица репродуктивного возраста от 30 до 40 лет. Женщины заболевают значительно чаще мужчин. Гипоталамический синдром нередко выявляется у подростков в пубертатном периоде (12-15 лет). Диагностика бывает затруднена, поскольку симптоматика может «маскироваться» под другие расстройства.
Оглавление:
Классификация
Причины
Симптомы гипоталамического синдрома
Диагностика
Лечение гипоталамического синдрома и прогноз
Классификация
В рамках современной эндокринологии разработана расширенная классификация симптомокомплекса.
По своему происхождению гипоталамический синдром делится на первичный, вторичный и смешанный. Первичная форма развивается на фоне ЧМТ и воздействия инфекционных агентов, а вторичная чаще всего становится следствием ожирения.
В соответствии с преобладанием тех или иных симптомов, выделяют следующие разновидности синдрома:
- нервно-мышечную;
- нарушения терморегуляции;
- гипоталамическую эпилепсию;
- нейротрофическую;
- вегето-сосудистую;
- нарушения метаболического и нейроэндокринного характера;
- псевдоневрастеническую (психопатологическую);
- нарушение влечений и мотиваций.
В клинической практике отдельно рассматриваются варианты синдрома с преобладанием патологии нейроциркуляции, гиперкортицизма (избыток гормонов коры надпочечников) или конституционального ожирение.
По тяжести выделяют легкую, среднюю и тяжелую формы патологии.
Классификация гипоталамического синдрома по типу развития включает 4 формы:
- Стабильную.
- Прогрессирующую.
- Регрессирующую.
- Рецидивирующую.
Причины
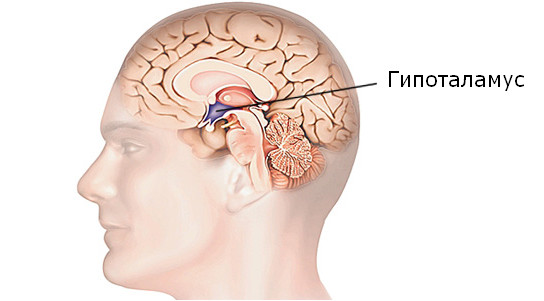
Обратите внимание: гипоталамус – это небольшая область в промежуточном мозге, отвечающая за гомеостаз, терморегуляцию, метаболизм, пищевое и половое поведение, а также за состояние кровеносных сосудов. При поражениях гипоталамических структур нарушается регуляция физиологических реакций организма, и развивается вегетативный криз.
К числу возможных причин гипоталамического синдрома относятся:
- хронические интоксикации, влияющие на ЦНС;
- травмы, сопряженные с изменениями в гипоталамических структурах;
- умственное переутомление;
- психоэмоциональные стрессы;
- гормональная перестройка в период беременности;
- сосудистые патологии;
- инсульты;
- нейроинфекции (вирусной или бактериальной природы);
- остеохондроз шейного отдела (с нарушением кровоснабжения мозга);
- хронические соматические патологии с вегетативным компонентом;
- индивидуальная (врожденная) недостаточность гипоталамической области.
Нейроинтоксикации могут являться следствием производственных вредностей (работы с токсичными соединениями) или пагубных привычек (наркомании или хронического алкоголизма).
Присутствие вегетативного компонента характерно для таких хронических патологий, как язвенная болезнь желудка, гипертония, бронхиальная астма и конституциональное ожирение.
К инфекционным заболеваниям, способным негативно повлиять на деятельность гипоталамуса относятся малярия, ревматизм, а также обычный грипп при развитии осложнений.
Симптомы гипоталамического синдрома
К числу проявлений патологии относятся:
- общая слабость и повышенная утомляемость;
- увеличение (реже – снижение) массы тела;
- повышение аппетита;
- постоянное чувство жажды;
- резкие смены настроения;
- немотивированное чувство тревоги;
- панические атаки;
- психическое истощение;
- дрожание пальцев и век;
- ощущение недостатка воздуха;
- повышение АД (артериальная гипертензия);
- колющие боли в области грудной клетки (кардиалгии);
- учащенное сердцебиение;
- расстройства кишечника (запоры или диарея);
- дисменорея;
- изменение полового влечения (в сторону увеличения или снижения);
- выраженная метеозависимость;
- высокая чувствительность к смене климатических поясов;
- бессонница ночью и сонливость в дневное время;
- повышенная склонность к аллергии.
Важно: у подростков пубертатного периода симптомокомплекс способен ускорять или замедлять половое развитие.
Симптомокомплекс нередко осложняется дистрофическими изменениями в сердечной мышце, аменореей, маточными кровотечениями, гинекомастией и гирсутизмом. Возможно формирование инсулинорезистентности.
В большинстве случаев наблюдаются приступообразные проявления синдрома.

Симпатико-адреналовые кризы развиваются на фоне психоэмоционального перенапряжения, перемены погоды, болей или месячных. Пароксизмы дают о себе знать чаще в ночное время. У пациента появляется дрожание, онемение и похолодание конечностей и чувство озноба. Частота пульса возрастает до 100-130 уд/мин., а цифры АД повышаются до 180/110. Нередко отмечается гипертермия (температура тела достигает 39°С). Больной испытывает чувство беспокойства и страха смерти.
Обратите внимание: перед началом симпатико-адреналовых кризов отмечаются т. н. «предвестники» – общая вялость, цефалгии, немотивированная смена настроения и колющие боли в сердце.
Длительность пароксизмального приступа составляет от 15 мин. до 3-4 часов. После его окончания пациент долго испытывает слабость и боязнь нового криза.
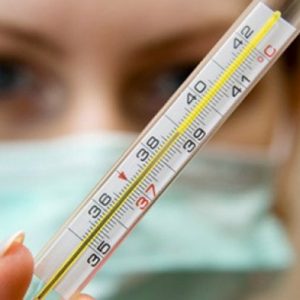
Если на фоне гипоталамического синдрома страдает терморегуляция, у пациентов длительное время сохраняется субфебрильная температура, а периодически она повышается до значений в 39-40 °С. Это явление получило название гипертермического криза; оно довольно часто диагностируется у детей и подростков на фоне психоэмоционального напряжения. Для сбоев в системе терморегуляции характерен подъем температуры в утренние часы и ее снижение к вечеру. Специалисты связывают данный симптом с физическими и умственными нагрузками; он часто развивается в период активных занятий в школе и проходит во время отдыха.
Обратите внимание: одним из признаков нарушения терморегуляции на фоне гипоталамического синдрома становится непереносимость недостаточно комфортных (низких) температур и зябкость.
Проявления расстройств влечений и мотиваций:
- изменение полового влечения;
- появление самых разнообразных фобий;
- гиперсомния (постоянная сонливость);
- поведенческие нарушения;
- лабильность эмоций;
- повышенная раздражительность;
- гнев и агрессия;
- слезливость;
- депрессии.
При расстройствах нейроэндокринного и метаболического характера могут страдать практически любые обменные процессы.
К числу их возможных проявлений относятся:
- анорексия (отказ от еды);
- булимия (волчий голод);
- сильная жажда;
- полиурия со снижением плотности мочи;
- диспепсические расстройства;
- патологические изменения в щитовидной железе;
- акромегалия;
- несахарный диабет;
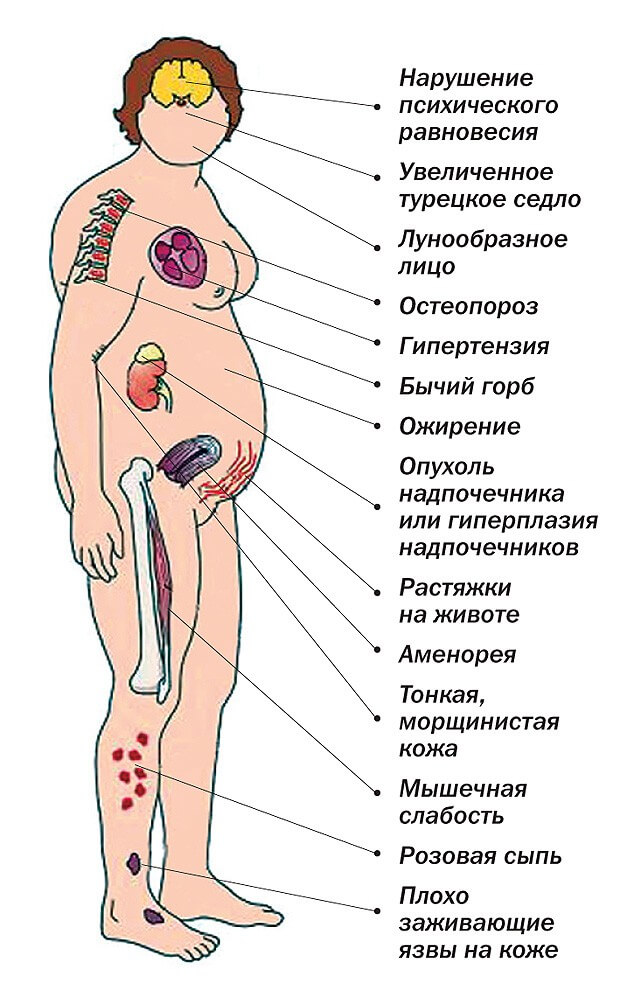
- синдром гиперкортицизма;
- раннее наступление менопаузы.
Осложнениями нейроэндокринно-метаболических проявлений гипоталамического синдрома могут стать язвы органов ЖКТ, дистрофические изменения кожных покровов, мышечной и костной ткани.
Диагностика
Выявление и лечение гипоталамического синдрома является задачей эндокринологов, неврологов и гинекологов. Диагностика осложняется полиморфизмом проявлений патологии.
К основным критериям, позволяющим верифицировать диагноз, относятся:
- ЭЭГ;
- термометрия (подмышечная с 2 сторон и ректальная);
- анализ сахарной кривой (проба проводится натощак и с нагрузкой, а показатели измеряются каждые полчаса);
- трехдневная проба Зимницкого на соотношение объема выпитой жидкости и диуреза.
Важно: для постановки диагноза проводятся электроэнцефалография и магнитно-резонансная томография головного мозга и расширенное лабораторное исследование гормонального фона пациента. ЭЭГ позволяет обнаружить патологические изменения в глубоких структурах мозга. С помощью МРТ можно оценить внутричерепное давление и выявить новообразования и последствия ЧМТ и кислородного голодания тканей.
По показаниям врачи прибегают к ультразвуковому сканированию органов эндокринной системы – надпочечников и щитовидной железы.
В ходе диагностики гипоталамического синдрома непременно проводятся лабораторные исследования уровня следующих гормонов:

- тироксина (синтезируется щитовидной железой);
- фолликостимулирующего;
- пролактина;
- тестостерона;
- лютеинизирующего;
- эстрадиола;
- кортизола;
- адренотропного.
В суточной моче оценивается также содержание 17-кетостероидов.
Лечение гипоталамического синдрома и прогноз
Как правило, проводится симптоматическая терапия и назначается ингибирующая или, напротив, стимулирующая гормонотерапия. Ее основная цель – коррекция нарушений гипоталамических структур.
В первую очередь устраняется возможная причина возникших нарушений. Травмы и опухоли подлежат соответствующему лечению, а хронические очаги инфекции – санации. При выявлении токсических поражений осуществляется активная дезинтоксикационная терапия, предполагающая в/в введение специфических антидотов, солевых растворов и глюкозы.
Для предупреждения симпатико-адреналовых пароксизмов показаны алкалоиды белладонны, Фенобарбитал, Пирроксан, Тофизопам, Сульпирид и средства и з группы антидепрессантов (в частности – Амитриптилин).
Борьба с нейроэндокринными нарушениями предполагает назначение лечебной диеты и препаратов, регулирующих обмен нейромедиаторов (требуется длительное курсовое лечение Фенитоином или Бромокриптином). Параллельно осуществляется заместительная, стимулирующая или тормозящая гормонотерапия.
Синдром посттравматического генеза требует проведения цереброспинальной пункции и применения мер по дегидратации организма.
Метаболические нарушения являются показанием для дието- и витаминотерапии, а также назначения ЛС анорексантного действия.
Эффективные средства для стимуляции церебрального кровотока:

- Винпоцетин;
- Пирацетам;
- витамины группы В;
- гидролизат свиного мозга;
- препараты кальция.
К немедикаментозным методам относятся лечебная гимнастика, разнообразные физиопроцедуры и рефлексотерапия.
Огромное значение имеет нормализация веса и курортотерапия. Пациентам настоятельно рекомендуется строго придерживаться оптимального режима труда и отдыха.
Важно: профилактика кризов сводится к минимизации психотравмирующих факторов и превентивном приеме успокаивающих средств, антидепрессантов и транквилизаторов.
Прогноз напрямую зависит от степени тяжести поражения участка мозга. Во многих случаях удается добиться полного клинического выздоровления. При неблагоприятном исходе патология прогрессирует, и развивается эндокринное бесплодие, поликистоз яичников, ожирение и стойкая гипертония. При благополучном зачатии впоследствии не исключены акушерские и перинатальные осложнения.
Синдром часто сопровождается серьезными нейроэндокринными нарушениями, приводящими к снижению или утрате трудоспособности с установлением III или II группы инвалидности.
Плисов Владимир, медицинский обозреватель
14,781 total views, 1 views today


 (188 голос., средний: 4,62 из 5)
(188 голос., средний: 4,62 из 5)
Гипоталамус, интересная часть мозга , это точно , она сама вырабатывает гормоны , которые влияют на работу гипофиза и регулирует работу вегетативной нервной системы , да и такая у нас есть . Если кто не в курсе ее функция , поддерживать работу всех внутренних органов и систем и все это происходит , даже без нашего вмешательства , само по себе , как бы . Вот когда в ней начинается сбой и получаем , скачки давления , головокружение , мышечные спазмы и тд., а вот все не хорошие симптомы , этого гипоталамического синдрома , тут в статье все и есть .