Йододефицитные заболевания щитовидной железы
Йододефицитные заболевания щитовидной железы (ЙДЗ) – это группа патологических состояний. Данные тиреоидные патологии обусловлены нехваткой в организме такого важного микроэлемента, как йод. Это, в свою очередь, вызвано его малым алиментарным поступлением.
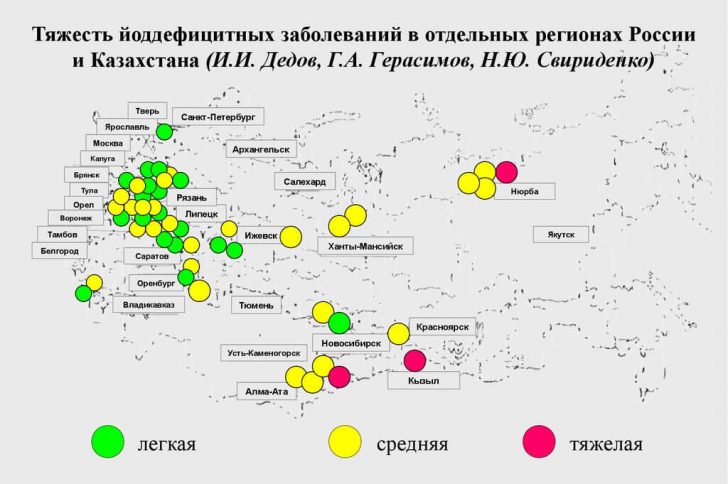
Важно: суточная потребность в йоде зависит от возраста человека (для взрослых – от 120 до 200 мкг). Она возрастает во время гормональной перестройки организма – в пубертатном периоде, а также при вынашивании и грудном вскармливании ребенка. Во многих регионах нашей страны в питьевой воде содержание йода ниже нормы.
Оглавление: 1. Причины йододефицита 2. Нарушения, связанные с нехваткой йода - Диффузный зоб - Узловой зоб - Патологии беременности 3. Классификация 4. Симптомы нехватки йода 5. Как определить нехватку йода? 6. Как восполнить дефицит йода: лечение и прогноз 7. Профилактика йододефицитных заболеваний щитовидной железы
К ЙДЗ относят не только патологии собственно щитовидной железы, но и различные отклонения, появившиеся на фоне нехватки тиреоидных гормонов, которые синтезируются данным органом эндокринной системы.
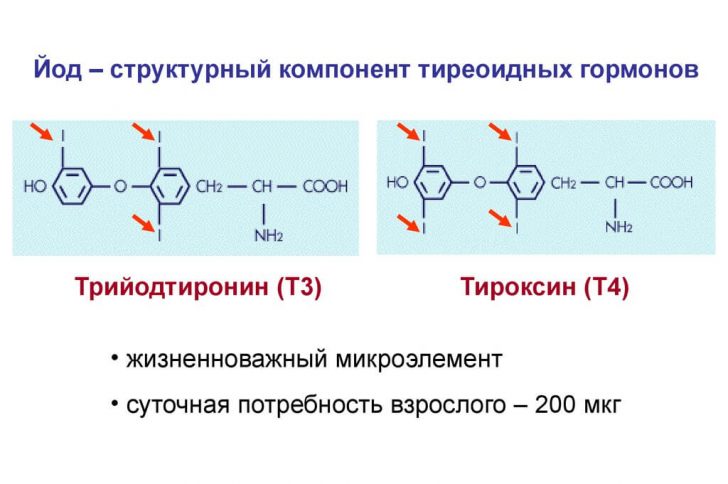
В норме организм взрослого человека содержит около 20 мг йода, большая часть которого (до 80%) депонируется в «щитовидке». Этот микроэлемент нужен для продуцирования т. н. тиреоидных гормонов.
Обратите внимание: к тиреоидным гормонам относятся Т3 – трийодтиронин и Т4 – тироксин. Они состоят из йода примерно на 65%.
Причины йододефицита
Недостаток йода может быть связан не только с малым содержанием этого элемента во внешней среде.
К числу возможных причин его дефицита относятся:
- паразитарные заболевания (глистные инвазии);
- патологии инфекционного генеза;
- избыток кальция;
- нехватка кобальта, селена, меди или марганца;
- мальабсорбция йода при патологиях ЖКТ;
- малое потребление витамина А.
Нарушения, связанные с нехваткой йода
Недостаточное поступление в организм йода запускает каскад компенсаторных процессов для сохранения продуцирования и выделения тиреотропных гормонов на достаточно высоком уровне.
Постоянный и продолжительный йододефицит приводит к развитию ЙДЗ – гипотиреоза, диффузного эутиреоидного или узлового зоба. К числу не менее грозных последствий нехватки этого элемента относятся физическая и умственная отсталость ребенка, эндемический кретинизм, а также невынашивание беременности и высокая перинатальная смертность.
Диффузный зоб
Принято различать две формы диффузного зоба – эндемическую и спорадическую. Первая разновидность гиперплазии щитовидной железы характерна для лиц, живущих в областях, где присутствие йода в воде значительно ниже нормы. Вторая – развивается у жителей областей, где этого элемента достаточно.
Обратите внимание: согласно критериям, принятым Всемирной организацией здравоохранения, территория считается эндемической, если диффузный зоб диагностируется как минимум у каждого десятого жителя.
В редких случаях заболеваемость эндемическим зобом обусловлена не йододефицитом, а негативным воздействием таких веществ, как соли тиоциановой кислоты и присутствующие во многих растениях флавоноиды.
Механизм развития спорадического диффузного зоба на данный момент времени неясен. Согласно одной из теорий, патология является следствием врожденных дефектов систем ферментов, отвечающих за продуцирование Т3 и Т4.
Узловой зоб
Данная патология — второе по распространенности ЙДЗ. Узловой зоб характеризуется неравномерной гиперплазией «щитовидки» с формированием специфических узлов. На ранних фазах дисфункции железы не возникает, но на фоне приема йодсодержащих препаратов не исключен тиреотоксикоз.
Критический недостаток йода ведет к гипотиреозу, характеризующемуся резким падением уровня тиреотропных гормонов.
Патологии беременности
Щитовидная железа будущего ребенка начинает синтезировать тироксин, лишь начиная с 4-5 месяца эмбриогенеза. На более ранних сроках за формирование органов и систем плода отвечают тиреоидные гормоны матери. В норме в I триместре продуцирование тироксина у женщины возрастает на 40%.
Классификация
Дефицит йода делится на:
- легкий;
- средний;
- тяжелый.
Степень устанавливается по уровню содержания микроэлемента в моче. Легкой степени соответствуют цифры 50 до 99 мкг/л, средней – 20-49, а тяжелой < 20 мкг/л.
Различают 4 степени гиперплазии щитовидной железы на фоне недостатка йода:
0 – размеры органа в пределах анатомической нормы (пальпаторно он не определяется);
1 – размер железы соответствует фаланге большого пальца;
2 – орган заметен при визуальном осмотре, когда пациент запрокидывает голову (пальпаторно определяются доли и перешеек);
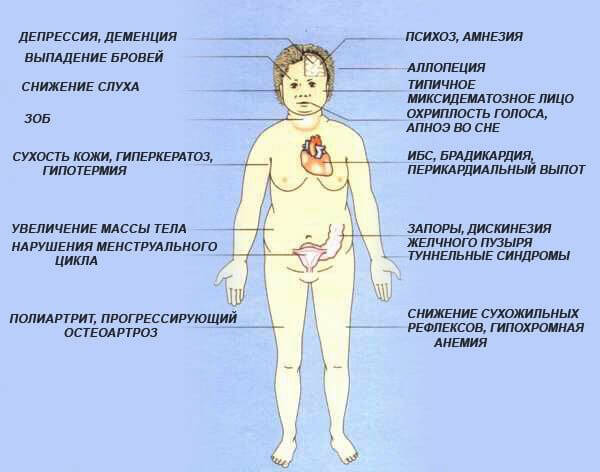
Симптомы нехватки йода
К числу основных симптомов ЙДЗ относятся:
- рост щитовидной железы;
- постоянная усталость и повышенная утомляемость;
- ломкость ногтевых пластин;
- сухая кожа;
- нарушение акта глотания;
- увеличение веса (не зависящее от характера питания).
Для диффузного зоба свойственно длительное бессимптомное течение. Пациенты могут предъявлять жалобы на неопределенный дискомфорт в районе шеи. При выраженной гиперплазии появляются признаки сдавления пищевода – дисфагия и ощущение «комка в горле». Чаще всего за помощью к эндокринологу больные обращаются, когда «щитовидка» увеличивается настолько, что речь идет уже о косметическом дефекте.
Симптоматика неврологического кретинизма:
- слабоумие;
- дисплазия костной и мышечной ткани;
- низкий рост (не более 150 см);
- глухота;
- косоглазие;
- речевые нарушения;
- деформации черепной коробки;
- диспропорции тела.
Симптомы умеренного дефицита йода:
- снижение когнитивных способностей (на 10% и более);
- снижение способности к запоминанию (особенно страдает зрительная память);
- ухудшение восприятия информации на слух;
- апатия;
- нарушение концентрации внимания (рассеянность);
- частая цефалгия.
Пациентов с умеренным йододефицитом преследует чувство постоянного недосыпания. Вследствие метаболических нарушений увеличивается вес, причем, ограничивающие диеты в данном случае практически неэффективны. В крови возрастает уровень холестерина, поэтому повышается риск гипертонической болезни, ИБС и атеросклеротических поражений магистральных кровеносных сосудов. У многих больных страдает моторика желчевыводящих путей (появляется дискинезия) и формируются конкременты (камни) в желчном пузыре. У пациенток с дефицитом йода чаще диагностируются дисменорея, мастопатия и миомы матки. Нередки случаи женского бесплодия.
Важно: наибольшую опасность представляет нехватка йода в периоды развития и роста – от внутриутробного до пубертатного.
Как определить нехватку йода?
Выявление патологий щитовидной железы является задачей специалиста-эндокринолога. Диагноз ставится на основании данных анамнеза, физикального осмотра и результатов лабораторных анализов на уровень ТТГ, Т3 и Т4.
В ходе опроса эндокринологу необходимо точно выяснить, не страдал ли кто-то из близких (кровных) родственников больного теми или иными патологиями щитовидной железы.
При общем осмотре проводится визуальная оценка размеров и пропорций шейной области. Также выявляются такие симптомы, как нарушения глотания и изменения (осиплость) голоса, связанные с давлением увеличенной железы на расположенные рядом структуры.
В ходе пальпаторного исследования оцениваются плотность эндокринной железы, а также возможное наличие и степень плотности узлов.
Больному обязательно проводится ультразвуковое сканирование «щитовидки», которая дает объективные данные о степени гиперплазии. Важным методом исследования является тонкоигольная биопсия, в ходе которой проводится забор образцов тканей органа для патоморфологических исследований.
Нормальные объемы щитовидной железы:
- для мужчин – 25 мл;
- для женщин – 18 мл.
Один из важнейших диагностических критериев – уровень тиреотропного гормона. Для диффузного зоба характерна гиперплазия обеих долей, и показатели ТТГ не выходят за границы физиологических значений. Если цифры <0,5 мЕд/л, то не исключен гипертиреоз; для верификации данного диагноза нужно определить уровни трийодтиронина и тироксина.
Как восполнить дефицит йода: лечение и прогноз
Патологические состояния данной категории могут корректироваться нормализацией приема йода. Терапия предполагает назначение пациенту препарата калия йодида (в качестве монотерапии) или в сочетании с L-тироксином (комбинированное лечение).
У лиц пожилого возраста умеренная гиперплазия в отсутствие дисфункции железы, как правило, не требует проведения фармакотерапии.
Лечение в полном объеме требуется молодым пациентам. Терапия (и профилактика) ЙДЗ в эндемичных регионах предполагает назначение препаратов йода в количествах, не превышающих нормальную суточную потребность. В течение полугода и более оценивается динамика состояния; обычно за это время гиперплазия уменьшается или сходит на нет.
При неэффективности терапии дополнительно назначается левотироксин (в ряде случаев – в сочетании с йодидом калия). После уменьшения железы в размерах переходят к «поддерживающей» монотерапии препаратами йода.
Терминальные стадии заболеваний «щитовидки» могут потребовать хирургического вмешательства с резекции долей органа.
Врожденные психоневрологические нарушения в настоящее время считаются инкурабельными, т. е. лечению не поддаются.
Приобретенные йододефицитные состояния обратимы. Адекватная терапия дает возможность нормализовать функциональную активность железы и уменьшить ее размеры.
К числу возможных последствий формирования узловых образований органа относится его функциональная автономия. Она характеризуется гиперсекрецией Т3 и Т4, не зависящей от внешних стимуляторов и ТТГ.
Профилактика йододефицитных заболеваний щитовидной железы
Профилактика дефицита йода и связанных с ним патологических состояний делится на:
- индивидуальную;
- групповую;
- массовую.
Индивидуальные и групповые меры по предупреждению йододефицита заключаются в назначении препарата йодида калия в необходимых дозах. Особенно большое значения имеет профилактика среди детей, подростков в период полового созревания, а также будущих матерей и кормящих женщин.
Массовая профилактика сводится к замене в эндемичных по зобу регионах обычной поваренной соли на йодированную.
Продукты питания с высоким содержанием йода:
- водоросли ламинария (морская капуста) и порфира (нори);
- морская рыба;
- кальмары и др. морепродукты;
- рыбий жир (можно приобрести аптечный препарат).
Женщинам, планирующим зачатие, настоятельно рекомендуется пройти обследование с целью определения т. н. тиреоидного статуса. Периодический мониторинг уровня Т3 и Т4 нужен и в течение беременности.
Суточные нормы потребления йода (в мкг) согласно рекомендациям ВОЗ:
- С рождения до 2 лет – 50;
- 2-6 лет – 90;
- 6-11 лет – 120;
- от 12 лет – 150.
Важно: женщинам в период беременности и лактации целесообразно увеличить нормы потребления микроэлемента до 200 мкг в день.
Профилактика ЙДЗ включает ежегодное посещение эндокринолога в рамках диспансеризации.
Плисов Владимир, медицинский обозреватель
12,046 total views, 1 views today





 (189 голос., средний: 4,53 из 5)
(189 голос., средний: 4,53 из 5)
А я всегда , еще с детства знала , мне мама говорила , что нехватка йода в организме , приведет и кучи разных болезней , а щитовидная железа страдает и получается , недостаток ее гормонов. Тут будет целый букет , болячек , вот на картинки все наглядно , авторы показали . Кушать нужно морскую капусту , можно конечно соль йодированную использовать , но как по мне , уж больно сильно она йодом отдает . У кого средств побольше — морская рыба , креветки , кальмары . Кальмары классно рисом нафаршировать и в духовку , вот это вкуснятина .