Нодулярная гиперплазия печени: причины, симптомы, лечение

Оглавление: 1. Общие данные 2. Причины 3. Как выглядит печень при этом заболевании 4. Симптомы 5. Диагностика 6. Осложнения 7. Дифференциальная диагностика 8. Лечение 9. Профилактика 10. Прогноз
Патологию также называют очаговым циррозом и паренхиматозной гамартромой.
Общие данные
Эта болезнь занимает второе по частоте встречаемости место среди доброкачественных новообразований печени (первое занимает гемангиома – сосудистая опухоль печени). Вопреки тому, что такой диагноз не так часто фигурирует в историях болезни в современных клиниках, на самом деле нодулярная гиперплазия печени встречается у 2% населения – точные данные получены на основании не только прижизненной диагностики, но и патолого-анатомическогов скрытия. Фактические данные по заболеваемости занижены из-за того, что у части населения патология протекает бессимптомно многие годы, из-за чего не диагностируется и в медицинской статистике не фигурирует.
Заболевание диагностировали в разных возрастных категориях (от 5 до 90 лет). Но наиболее часто (в 95% всех клинических случаев) оно встречается у женщин в возрасте от 30 до 40 лет. Еще одна закономерность, морфологическая – нодулярная гиперплазия печени в максимальном большинстве случаев проявляется в виде одиночного образования, множественные очаги возникают крайне редко.
Гастроэнтерологи различают две разновидности нодулярной гиперплазии печени:
- классическую (в 80% клинических случаев);
- неклассическую (в остальных 20%).
Для классического типа патологии характерна своеобразная триада морфологических признаков (особенностей строения):
- нетипичная, аномальная структура печеночной дольки;
- извилистые, «закрученные» сосуды, у которых развилась толстая стенка;
- разрастание желчевыводящих протоков.
У более чем половины больных (55-60%) в центре такого образования встречается своеобразный «рубец» из соединительной ткани, проросший извилистыми сосудами разного размера. Такая особенность выделяет нодулярную гиперплазию в отдельную категорию нетипичных новообразований.
Если у больного развился неклассический тип узла, то всегда имеется разрастание желчевыводящих протоков, остальные признаки могут не наблюдаться. В свою очередь узел при некласcическом типе тоже может быть нескольких типов:
- с разрастанием узла в целом;
- с сосудистыми «звездочками»;
- с нетипичными клетками, которые похожи на клетки при перерождении в злокачественную опухоль.
Причины
Причины образования и последующего роста не выяснены до сих пор. Предположительно факторами возникновения данного образования (это важно для дальнейшей профилактики болезни) считают такие факторы, как:
- применение глюкокортикостероидов (не обязательно бесконтрольное и нецелевое);
- применение оральных контрацептивов, которые относятся к разряду высокодозированных;
- увеличение уровня эстрогенов в крови за счет усиления их выработки организмом – это так называемая эндогенная (внутренняя) эстрогения. Введение эстрогенов в форме лекарственных препаратов к образованию такой узловатости в печени не приводило, что свидетельствует о втягивании в процесс яичников. Связь узлового разрастания печени с природными эстрогенами объясняет, почему максимальное количество случаев заболевания приходится на женщин.
Выявлено также то, что узловое разрастание печени часто проходит одновременно с другим новообразованием – гемангиомой, при которой в патологический процесс тоже втянуты сосуды печени.
Выделены факторы, которые сами по себе не могут стать причиной такого разрастания печени, но могут способствовать его возникновению и прогрессированию. Это:
- нетипичное строение стенок воротной вены (центральной вены печени), которое называют еще каверномой («каверна» означает «пещера»);
- врожденное отсутствие воротной вены в результате генетических ошибок и аномалий внутриутробного развития;
- тромбоз (закупорка сгустком крови) одной или нескольких печеночных вен;
- патологические «мостики»-сообщения между артериями и венами печени (так называемое внутриорганное артериовенозное шунтирование, при котором наблюдается попадание артериальной крови в вены и наоборот, чего в норме быть не должно);
- разрастание мелких сосудов печени в виде «звездочек» (так называемые геморрагические телеангиэктазии). Это патологическое изменение передается по наследству;
- заболевания сосудов головного мозга (среднего и мелкого калибра), в основном тоже наследственного характера.
Как выглядит печень при этом заболевании
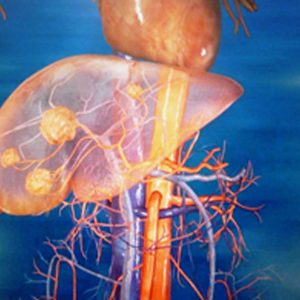
Если в центре такого узла образуется соединительнотканный рубец, он направлен из центра узла на его периферию (край) и при этом делит узел на дольки, похожие на дольки печени. Из-за этого были высказаны предположения, что узлом может быть еще одна недоразвитая печень («печень в печени»).
Такое нетипичное строение узла при нетипичности проявления ставит перед онкологами много вопросов, что это за опухоль. Тем более, в новообразовании преобладают постоянные воспалительные процессы, разрастание сосудов и соединительной ткани.
Симптомы
В большинстве клинических случаев нодулярная гиперплазия печени может проходить бессимптомно, поэтому долгое время остается недиагностированной (в ряде случаев выявляется только при посмертном вскрытии). Описаны случаи, когда вырастал узел больших размеров, из-за него нарушалась симметрия передней брюшной стенки – и даже при таких условиях больной не предъявлял жалобы, другие клинические признаки узла не наблюдались. В основном диагностируется во время профилактических осмотров и при обращении к врачу по другим поводам.
Симптоматика манифестируется у 30-40% всех заболевших, но ее составляют неспецифические симптомы поражения печени и желчевыводящей системы. Из-за этого точная диагностика без привлечения дополнительных методов исследования невозможна.

- боли в животе;
- тошнота;
- рвота;
- снижение аппетита;
- признаки желудочно-кишечного кровотечения.
Характеристики болей:
- определяются под правой реберной дугой. При локализации узла в левой доле боли могут проявляться в эпигастрии (верхних этажах живота под грудиной);
- иррадиация (отдающие боли) возможна, как при патологии желчевыводящей системы – в правую половину грудной клетки, особенно в правую ключицу (иногда боли «дотягивают» до правой половины шеи);
- по характеру – ноющие. Нередко больные отрицают боль как таковую и указывают на постоянное ощущение тяжести в правом подреберье. Чувство боли или тяжести возникает от того, что выросший узел увеличивает объем печени, из-за этого растягивается ее капсула, что приводит к раздражению ее болевых рецепторов;
- по продолжительности – в первые недели и месяцы боли в правом подреберье возникают периодически, затем продолжительность их увеличивается, они становятся постоянными. Нередко больные отмечают, что бои могут беспокоить даже во сне;
- по интенсивности – в начале заболевания неинтенсивные, далее могут нарастать по мере увеличения узла, но продолжают оставаться терпимыми.
Выраженный болевой синдром возникает при увеличении узла до 12-20 сантиметров в диаметре, так как из-за этого растягивается капсула печени.

Если выросший узел начинает давить на желчевыводящие протоки, нарушается отток желчи в 12-перстную кишку, ухудшается пищеварение, тошнота усугубляется, наблюдаются нарушения со стороны опорожнения – возможно возникновение запоров и отхождение кала светлого цвета.
Осложнения
Узловое разрастание печени довольно редко осложняется другими заболеваниями или состояниями. Наиболее распространенными осложнениями могут быть:
- механическая желтуха (из-за давления узла на желчевыводящие протоки);
- кровотечение из опухоли в случае разрушения стенки сосуда.
Диагностика
Поставить диагноз узлового разрастания печени по одним жалобам, которые не являются специфическими, практически невозможно – в обязательном порядке необходимы физикальные (смотр пациента, пальпация, перкуссия и аускультация живота) и дополнительные методы обследования пациента.
При осмотре особых изменений внешнего вида пациента не замечается до момента, пока не затронуты желчевыводящие пути: в этом случае появляются желтушность кожи, склер и видимых слизистых оболочек. Язык покрыт сначала белым, затем желтым налетом.
При пальпации живота наблюдается довольно выраженная болезненность в правом подреберье и в эпигастральной области. При больших размерах узла и его поверхностном расположении в печени при глубокой пальпации можно нащупать образование с такими характеристиками:
- округлой формы;
- болезненное;
- плотно-эластичное;
- немобильное.
Если узел расположен ближе к краю печени и вырос до приличных размеров, то при перкуссии (постукиванию пальцами по передней брюшной стенке) также можно определить выступление края печени из-под ребра.
Аускультация неинформативна.
Диагностика нодулярной гиперплазии печени основана в большей мере на инструментальных методах диагностики – таких, как:
- ультразвуковое исследование печени (УЗИ) – оно поможет выявить узел (или узлы), определить его локализацию и характеристики (размер, края);
- ультразвуковое допплеровское сканирование – более прогрессивный метод, так как позволяет одновременно использовать два режима ультразвукового исследования, благодаря чему выигрывает информативность;
- компьютерная томография (КТ) – с помощью компьютерных срезов можно выявить узел в печенке и изучить его характеристики (локализацию, размеры, количество);
- МРТ печени и желчевыводящих путей – имеет те же диагностические возможности, что и КТ;
- сцинтиграфия печени – метод заключается в том, что в кровеносное русло вводят небольшое количество радиоактивного вещества, которое распространяется по всему организму – в том числе, в печень, где по ее специфическому «светящемуся» рисунку (исследование проводится на гамма-томографе) делают выводы про однородность или неоднородность паренхимы печени;
- ангиография с контрастированием – в сосудистое русло вводят контрастное вещество, затем делают рентгенологический снимок печени, по ее сосудистому рисунку делают выводы о нарушении кровотока из-за сдавливания узлом печени;
- диагностическая лапароскопия – через небольшое отверстие в брюшной стенке вводят лапароскоп, с помощью его оптики визуально выявляют бугристость печени, позволяющую судить про наличие одного или нескольких узлов в органе. При глубоком расположении узла и его небольших размерах эндоскопическая лапароскопия неинформативна.
Если узел расположен поверхностно, то во время исследования выполняют лапароскопическую биопсию – забор фрагмента узла для последующего его изучения под микроскопом и уточнения диагноза.
Лабораторные методы исследования также применяются при диагностике нодулярной гиперплазии печени, но скорее для завершенности диагностической картины, так как их результаты неспецифические и могут проявляться при других заболеваниях печени, а также желчевыводящих протоков. В частности, используют такие методы, как:
- биохимический анализ крови – в ряде случаев выявляют увеличение количества трансфераз (в частности, алаинаминотрансферазы), а также билирубина;
- анализ крови на наличие онкологических маркеров – его выполняют в обязательном порядке, чтобы отличить узловое разрастание печени от злокачественного онкологического процесса. Наиболее часто выявляемые маркеры – альфа-фетопротеин, СЕА.
Дифференциальная диагностика
В силу схожести признаков (как клинических, так инструментальных) чаще всего дифференциальную (отличительную) диагностику нодулярной гиперплазии печени следует проводить с такими заболеваниями и состояниями, как:
- доброкачественные новообразования печени;
- злокачественное поражение печени (в том числе и метастатическое);
- цирроз печени (в частности крупноузловой);
- эхинококкоз;
- разрастание соединительной ткани при ее системных заболеваниях;
- опухоль кишечника;
- инфильтрационный процесс в районе отдельных петель кишечника.
Лечение
Во многих случаях нодулярная гиперплазия печени не требует специфического лечения. Это актуально, если:
- узел не достиг больших размеров;
- с его стороны не наблюдается тенденции к увеличению;
- нет выраженного болевого синдрома и диспептических явлений;
- узел не провоцирует осложнений (в первую очередь, сдавливания соседних органов и тканей с нарушением их функциональности).
Часто для того, чтобы образование уменьшилось в размерах и даже регрессировало, достаточно таких мероприятий, как:
- отмена гормональных контрацептивов (с переходом на друге методы предохранения);
- снижение дозировки системных глюкокортикостероидов (при необходимости – временное прекращение и замена нестероидными препаратами).
Врачебная тактика в этих случаях будет заключаться в таких мероприятиях, как:
- динамическое наблюдение врача за состоянием пациента;
- периодическое повторное обследование (УЗИ, КТ, ангиография и так далее).
Следует помнить о возникновении в любой момент показаний к хирургическому лечению нодулярной гиперплазии печени – в частности, признаков ее злокачественного перерождения.
Хирургическое лечение показано при:

- стремительном увеличении узла в размерах (даже если изначально были зафиксированы его маленькие размеры – 0,5-1 сантиметра в диаметре);
- появившихся и нарастающих признаках механической желтухи, спровоцированной давлением узла на желчевыводящие пути и ухудшением тока желчи;
- признаках сдавливания соседних органов;
- если даже при комплексном обследовании диагноз окончательно не установлен.
В основном используют две разновидности хирургического лечения – это:
- энуклеация – вылущивание узла с максимальным щажением соседних тканей;
- сегментарная резекция – удаление фрагмента печени вместе с узлом. Выполняется, если узел вылущить технически сложно – чаще всего так бывает при его больших размерах или предостережении, что могут быть повреждены желчные протоки и кровеносные сосуды.
Если окончательный диагноз не поставлен, и узел увеличивается в размерах, то даже при нормальных данных биопсии выполняют хирургическое удаление узла (вылущивание или сегментарную резекцию).
Хирургическое лечение сопровождается консервативным, в основе которого лежат такие назначения:
- инфузионная терапия (белковые и солевые растворы, электролиты, компоненты крови;
- внутривенное введение витамина K (с целью предупреждения кровотечений);
- витаминотерапия;
- антибиотикотерапия (для профилактики инфекционных осложнений).
Даже после успешного радикального лечения больной должен находиться на учете у врача и проходить периодические осмотры с целью выяснения, нет ли рецидива (повторного образования узла).
Профилактика
Так как истинные причины возникновения и роста узла в печени неизвестны, меры специфической (прицельной) профилактики на сегодняшний день не разработаны. Все превентивные (предупреждающие) действия сводятся к предупреждению заболеваний и состояний, способных спровоцировать возникновение узлового разрастания печени. В первую очередь это:
- избегание оральных контрацептивов, замена их другими методами предохранения от нежелательной беременности (презервативы, внутриматочные спирали и так далее);
- контроль и коррекция уровня природных эстрогенов в крови;
- контроль за состоянием воротной вены и своевременная коррекция нарушений с ее стороны;
- своевременное выявление и лечение заболеваний печени воспалительного характера (в частности, вирусных гепатитов);
- контроль и коррекция состояния свертывающей системы крови;
- отказ от вредных привычек – курения, приема алкоголя и наркотических средств;
- рациональное питание – избегание вредной еды (супы и каши быстрого приготовления, кондитерские изделия со стабилизаторами), правильный режим питания, грамотный рацион (введение в пищу достаточного количества питательных веществ – жиров, углеводов, особенно белков, а также витаминов и минералов);
- прием продуктов, богатых на антиоксиданты.
Прогноз
В целом прогноз при нодулярной гиперплазии печени благоприятный. В большинстве клинических случаев заболевание проходит бессимптомно, прогрессированием не отличается, осложнения развиваются чрезвычайно редко и медленно.
При благоприятном прогнозе должна быть постоянная настороженность в плане злокачественного перерождения клеток узла, которое, как и все онкологические заболевания, может наступить внезапно.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
8,259 total views, 3 views today


 (184 голос., средний: 4,66 из 5)
(184 голос., средний: 4,66 из 5)
Я всегда знала , что разными там гормональными лекарствами и средствами , лучше не злоупотреблять , можно большой вред здоровью принести , особенно печени. И оральные контрацептивы , не так безобидны ,как кажутся , уже давно от них отказалась , а спираль поставила. Питание , конечно должно быть правильным , вчера узнала что у нас в России , сеть Макдональдс закрылась , ну и бог с ними , здоровей будем !