Симптомы и лечение диабетической стопы, уход за ногами при диабете

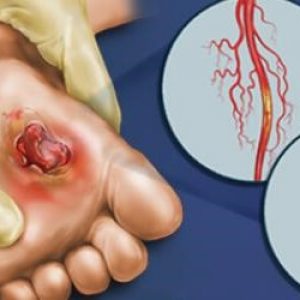
В медицине есть четкое определение синдрома диабетической стопы – это изменения нервной системы патологического характера, а также нарушения артериального и капиллярного кровообращения, которые приводят к образованию на стопах ног некротических язв и гангрены.
Рекомендуем прочитать: - Сахарный диабет: признаки, типы, стадии и причины возникновения - Сахарный диабет у детей: особенности и принципы коррекции самочувствия - Сахарный диабет: лечение народными средствами
Под синдромом диабетической стопы подразумевают абсцессы, остеомиелит, трофические язвы, гнойный артрит, тендовагинит, диабетическую остеоартропатию.
Оглавление: 1. Причины развития синдрома диабетической стопы - Диабетическая дистальная нейропатия (снижение чувствительности) - Нарушение кровотока 2. Симптомы диабетической стопы 3. Как диагностируют синдром диабетической стопы 4. Лечение диабетической стопы - Обработка язвы - Разгрузка конечности - Подавление инфекции - Регуляция сахара в крови - Лечение сопутствующих заболеваний - Восстановление кровотока - Хирургическое лечение язв 5. Как правильно ухаживать за ногами
Причины развития синдрома диабетической стопы
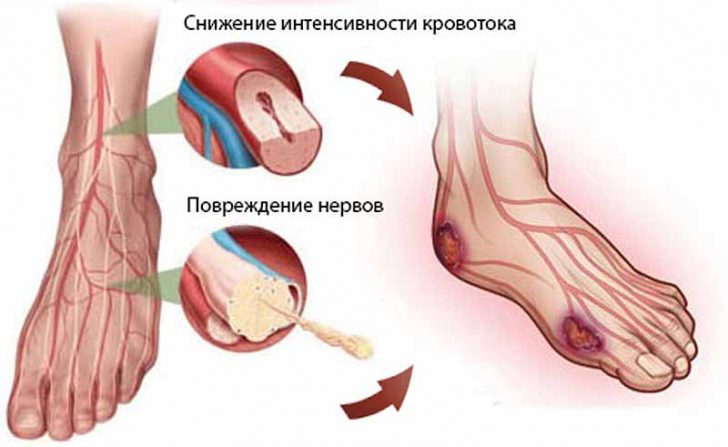
Если у человека имеется сахарный диабет, то это означает, что его поджелудочная железа вырабатывает недостаточное количество гормона инсулина, который обеспечивает прохождение глюкозы по крови ко всем внутренним органам. Но раз инсулина не хватает, значит, часть глюкозы остается в крови, что со временем приводит к нарушениям кровотока в сосудах, поражению нервных волокон. Недостаток кровообращения (в медицине это классифицируется как ишемия) провоцирует длительное заживление ран, а поражения нервов – потерю чувствительности.
Все указанные нарушения приводят к образованию трофических язв (они со временем перерастают в гангрену) – абсолютно любая травма кожного покрова стопы (даже небольшие трещины) превращаются в открытые язвы. Если у человека имеются на стопе мозоли и ороговевшие участки кожи, то под ними будут формироваться скрытые язвы.
Как правило, поражение стоп происходит в тех местах, на которые возложена основная физическая нагрузка – они заведомо несколько теряют чувствительность и человек просто не в состоянии сразу же определить трещины или микроранки. А такие повреждения являются «воротами» для инфекции – вот и благоприятная среда для развития гнойной патологии.
Если объединить все данные, то можно четко выделить основные причины развития синдрома диабетической стопы:
- нарушение кровотока в артериях и капиллярных сосудах;
- снижение чувствительности нижних конечностей;
- деформация стоп;
- повышенная сухость кожи.
Диабетическая дистальная нейропатия (снижение чувствительности)
Поражение нервов при сахарном диабете происходит по причине постоянного воздействия на них слишком повышенного уровня глюкозы в крови. Но сама по себе такая патология не может быть причиной диабетических язв – весь процесс их образования протекает несколько по-другому.
Во-первых, трещины, ссадины и ранки на стопе длительное время не беспокоят больного – он не предпринимает какие-то действия для их лечения. Скорость заживления повреждений маленькая, поэтому и начинает развиваться гнойный процесс.
Во-вторых, если человек при этом носит тесную, неудобную, либо на высоком каблуке обувь, то уже имеющееся повреждение кожных покровов просто усугубляется, а образовавшиеся язвочки начинают разрастаться и «уходить» вглубь. Такие неконтролируемые трофические язвы поражают и мышечную ткань, и костную – это приводит, в конечном итоге, к гангрене и необходимости ампутации ноги.
Обратите внимание: по данным статистики к развитию трофических язв при сахарном диабете в 33% случаев приводит ношение тесной/неудобной обуви, в 13% — чрезмерное утолщение кожного покрова и в 16% — неправильная обработка стопы острыми предметами.
Нарушение кровотока
Ухудшение кровотока по артериям всегда связано с атеросклеротическими бляшками, а атеросклероз, протекающий на фоне сахарного диабета, всегда проходит в тяжелой форме и стремительно. Особенности атеросклероза при сахарном диабете:
- под воздействие болезни попадают артерии голени (нижние отделы ног);
- повреждаются артерии сразу обеих ног и даже в нескольких участках одновременно;
- атеросклероз диагностируется даже в раннем возрасте при сахарном диабете.
Нарушение кровообращения в артериях ног приводит к дефициту кислорода в тканях стопы, что в свою очередь провоцирует некротические изменения. Кроме этого, нарушенный кровоток способствует замедлению заживления ран, а все вместе и служит причиной образования некротических язв на стопе больного.
Обратите внимание: атеросклероз может вызывать образование трофических язв у больного сахарным диабетом даже без каких-либо повреждений кожных покровов. В кожу просто перестает поступать нужное количество кислорода и клетки ее отмирают, а если человек еще и травмировал эту область с отмирающими клетками, то распространение трофической язвы будет неизбежным и стремительным.
Самым тяжелым последствием синдрома диабетической стопы является ампутация ног и распространение гнойной инфекции по всему организму – сепсис, который практически всегда приводит к смерти больного. Поэтому диабетики должны точно знать первые признаки развития рассматриваемого синдрома, методы борьбы с ним и меры профилактики.
Симптомы диабетической стопы
Что должно насторожить больного сахарным диабетом:
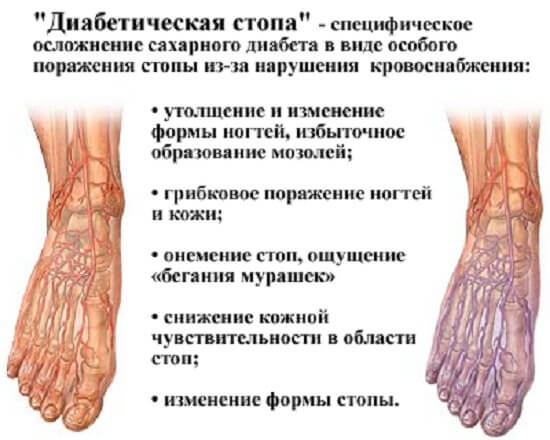
- снижение тактильной, температурной и болевой чувствительности стоп;
- постоянные, долго не проходящие, отеки нижних конечностей;
- постоянное снижение и повышение температуры ног – они будут либо очень горячими, либо чрезмерно холодными;
- при ходьбе ощущается сильная утомляемость, ноги начинают болеть буквально через 10-50 метров пройденного пути;
- регулярно присутствующая ноющая боль в голени – она есть и при ходьбе, и в покое;
- непривычные ощущения в стопах ног – покалывания, жжение, зябкость;
- кожа ног начинает менять свой цвет – они могут становиться слишком бледными, могут появляться синюшные или красные пятна;
- изменение структуры ногтевой пластины и синяки под ней – это свидетельствует о грибковом поражении, которое провоцирует некроз;
- слишком долгое заживление даже небольших ранок и мозолей – вместо 2 недель процесс длится 1-2 месяца, а после заживления на коже остаются темные следы;
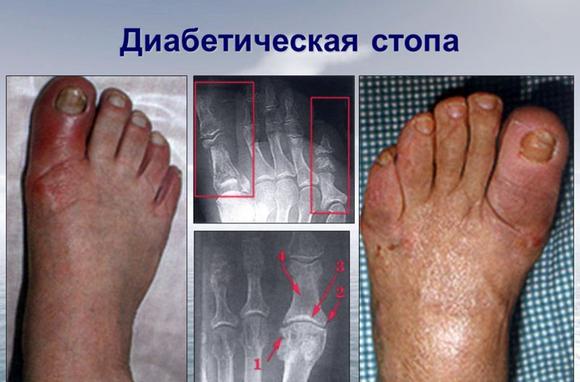
- язвы на ступнях.
Обратите внимание: больные сахарным диабетом должны хотя бы 1 раз в год посещать врача для осмотра и оценивания состояния стоп.
В медицине различают две формы синдрома диабетической стопы – нейроишемическую и нейропатическую. При нейроишемической диабетической стопе:
- на голени начинают выпадать волосы;
- стопа ноги становится холодной;
- кожа начинает краснеть, а подошва приобретает синюшный оттенок;
- язвы образовываются на лодыжках и пятке;
- язвенная поверхность не имеет экссудата, практически сухая;
- болезненность в месте поражения ярко выражена;
- кожа вокруг трофической язвы тонкая и сухая.
Существует и ряд факторов риска развития нейроишемической диабетической стопы:
- диагностированные ранее ишемическая болезнь сердца;
- перенесенные инсульты;
- пожилой возраст больного;
- повышенное количество холестерина в крови;
- курение.
Отличительные характеристики нейропатической формы рассматриваемого заболевания:
- цвет кожи остается в пределах нормы, может становиться более розовым;
- стопа всегда чрезмерно теплая;
- язвы образуются в местах чрезмерной физической нагрузки;
- рана всегда влажная и практически безболезненная;
- кожа вокруг трофической язвы грубая, ороговевшая.
Факторами риска нейропатической диабетической стопы выступают молодой возраст, диагностированный сахарный диабет 1 типа и чрезмерное употребление алкогольных напитков.
Как диагностируют синдром диабетической стопы
При первых изменениях, схожих с симптомами прогрессирующей диабетической стопы, необходимо обратиться за профессиональной медицинской помощью. Врач обязательно проведет ряд обследований, которые позволят не только точно поставить диагноз, но и оценить состояние больного. В рамках диагностики рассматриваемого заболевания проводят следующие обследования:
- общий и биохимический анализ крови;
- проверка работы почек и общий анализ мочи;
- ультразвуковое исследование сердца;
- рентгенография органов грудной клетки ;
- исследование анализа крови на свертываемость;
- проверка чувствительности тактильной и болевой;
- проверка сохранности рефлексов;
- измерение давления в сосудах конечностей;
- если имеется уже трофическая язва, то врач исследует ее содержимое и отправляет биоматериал для исследования в лабораторию;
- рентген стоп и суставов нижних конечностей.
Лечение диабетической стопы
Рассматриваемый синдром – это опасное осложнение сахарного диабета, поэтому проводить лечение нужно обязательно.
Если кровоток в нижней конечности не нарушен:
- язва регулярно и тщательно обрабатывается;
- обеспечивается разгрузка конечности – больному прописывают постельный режим или передвижение с помощью костылей, инвалидной коляски;
- для подавления инфекции проводят курс антибактериальной терапии;
- компенсация сахарного диабета;
- полный отказ от вредных привычек;
- лечение всех имеющих заболеваний, которые могут препятствовать заживлению язвы.
В случае выяснения, что кровоток в конечностях нарушен, врач проводит все указанные выше мероприятия и терапию по восстановлению кровотока. В некоторых случаях может понадобиться и хирургическое вмешательство.
Если больной обратился за медицинской помощью с уже имеющимися глубокими трофическими язвами, то сначала ему проводят курс лечения от некроза, а при неэффективности – ампутацию.
Обработка язвы
После осмотра врач удаляет ткани, которые уже утратили свою жизнеспособность – так останавливается распространение инфекции. Затем проводят механическое очищение раны от собравшейся жидкости. Категорически запрещено использовать при обработке трофической язвы зеленку, йод или спирт – они еще больше повреждают ткани. Промывание раны делается с помощью физиологического раствора или антисептиков.
Разгрузка конечности
Этот момент очень важен при лечении синдрома диабетической стопы, так как чувствительность снижена, и больной абсолютно спокойно опирается на ногу даже с обширной трофической язвой. Если язвы расположены на голени, то врач порекомендует сократить время нахождения в вертикальном положении, если рана имеется на тыльной поверхности стопы, то нужно реже носить уличную обувь и отдать предпочтение мягким домашним тапочкам. В каждом конкретном случае рекомендации по разгрузке конечности будут индивидуальны.
Подавление инфекции
Пока инфекция «бушует» в ноге, никакие методы лечения не помогут избавиться от трофической язвы. Поэтому назначение курса антибактериальных препаратов строго обязательно при нейроишемической форме рассматриваемого синдрома, а при нейропатической форме антибиотики назначают в 2/3 всех случаев.
Регуляция сахара в крови
Высокий уровень глюкозы в крови постоянно губительно воздействует на сосуды и нервы – это не дает зажить уже существующим язвам и провоцирует образование новых. Только правильно подобранные дозы инсулина, установка инсулиновой помпы может значительно снизить нагрузку на организм и свести риск развития синдрома диабетической стопы вообще к минимуму.
Лечение сопутствующих заболеваний
Сахарный диабет сам по себе достаточно сложное заболевание, но если к нему «присоединяются» еще некоторые патологии, то состояние больного будет ухудшаться стремительно, трофические язвы распространяться обширно и все это приведет, в лучшем случае, к ампутации конечностей. Наиболее опасными «спутниками» сахарного диабета считаются:
- анемия;
- почечная недостаточность, протекающая в хронической форме;
- нерациональное питание;
- онкологические заболевания;
- нарушения функции печени;
- депрессии;
- лечение гормонами и цитостатиками.
Восстановление кровотока
При нейроишемической форме синдрома диабетической стопы сосуды бывают настолько поражены, что заживление даже небольшой язвы практически невозможно. В таком случае врач обязательно будет проводить терапию по восстановлению кровотока, так как в противном случае пациенту грозит ампутация конечностей.
Обычно лекарственные препараты не в состоянии справиться с поставленной задачей, поэтому больному проводится хирургическое лечение – шунтирование и/или внутрисосудистые операции.
Хирургическое лечение язв
В понятие хирургическое лечение рассматриваемого синдрома входят:
- очищение и дренаж глубоких язв;
- удаление погибших костей – это часто случается при остеомиелите;
- пластические операции при раневых дефектах;
- ампутация конечности.
Ампутация конечности – это крайняя мера, которая предпринимается врачами только при определенных показаниях. После удаления гангренозной конечности больному понадобится пройти длительный период реабилитации и принимать специфические лекарственные препараты для заживления культи.
Как правильно ухаживать за ногами
Лечить диабетическую стопу очень трудно, а вот предотвратить развитие этого осложнения вполне реально. Сахарный диабет относится к хроническим заболеваниям, поэтому пациенту нужно будет просто постоянно проводить ухаживающие процедуры за ногами – это войдет в привычку.
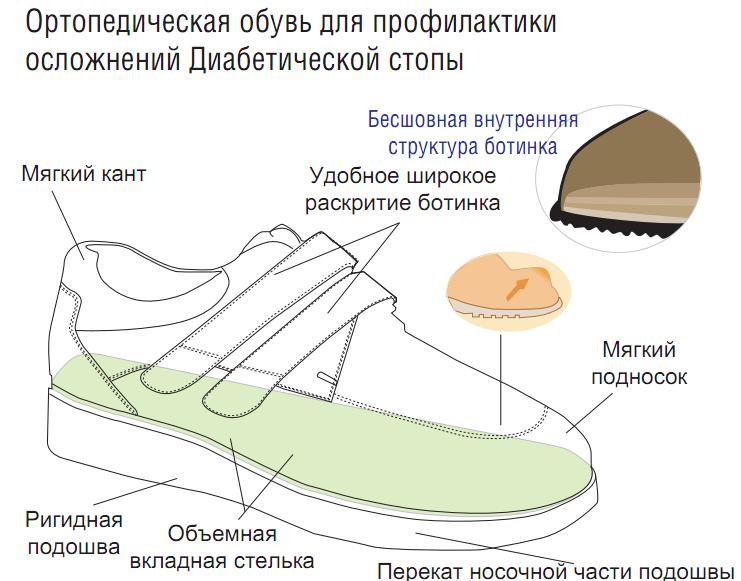
Самое первое – необходимо научиться правильно подбирать обувь, так как в большинстве случаев именно этот фактор играет большую роль в развитии рассматриваемого синдрома.
Критерии выбора правильной обуви:
- изготовлена из натуральной кожи, мягкая и без внутренних грубых швов;
- абсолютно свободно проходящая по полноте и размеру;
- домашние тапочки должны быть с закрытым носком и пяткой;
- уличная обувь с широкими закрытыми носками;
- каблук должен иметь размер 1-4 см.
Обратите внимание: обувь должна быть индивидуальной, а покупать ее лучше после обеда, когда нога уже слегка отекшая.
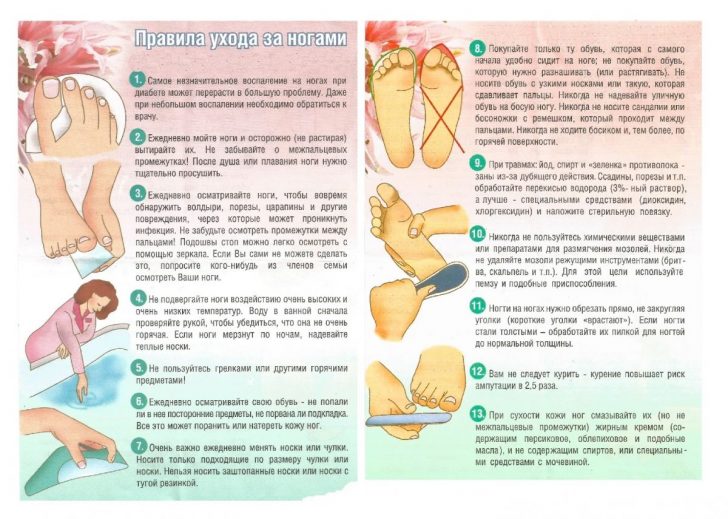
Но кроме умения правильно выбрать обувь, нужно запомнить несколько правил по уходу за ногами:
- Абсолютно любые ссадины, порезы и ранения ног являются поводом обращения к специалисту.
- Каждый день нужно осматривать свои ноги, особенно тщательно – в труднодоступных местах. Такой подход поможет вовремя заметить изменения и начать лечение.
- Обязательно каждый день нужно мыть ноги и тщательно их высушивать мягким полотенцем.
- Если уже имеется нарушения чувствительности, то нужно внимательно контролировать температуру воды в ванне при купании. Исключаются горячие ванны и грелки – они могут спровоцировать ожог.
- В зимние месяцы ни в коем случае нельзя допускать переохлаждения ног.
- Перед тем как надеть обувь, нужно убедиться, что в ней нет песка и мелких камушек.
- Менять носки и колготы нужно каждый день, лучше использовать такие вещи из натуральных материалов.
- Не стоит ходить босиком в доме, на пляже и в лесу – по причине снижения чувствительности можно не заметить ранения.
- Нельзя обрабатывать ранки зеленкой, йодом или спиртом.
- Мозоли ни в коем случае нельзя удалять с помощью острых ножниц.
- Подстригать ногти нужно крайне осторожно, а если имеется проблема вросшего ногтя, то решите ее с помощью врача.
- Если присутствует излишняя сухость кожи, то стопы нужно обрабатывать детским кремом ли облепиховым маслом. Но этими средствами нельзя обрабатывать межпальцевые пространства.
- При сахарном диабете можно использовать кремы Альпресан и Бальзамед. Они устраняют сухость кожи, ускоряют заживление ранок, снижают болевые ощущения.
Еще 15 лет назад синдром диабетической стопы приводил к неизбежной ампутации конечностей. Но сейчас врачи всеми способами стараются сохранить ноги больному, а если в этом им поможет и сам пациент, то прогноз данного синдрома будет вполне благополучным. Мощная антибактериальная терапия, тщательное очищение трофических язв, соблюдение гигиены – вот три условия, которые позволяют сохранить ноги пациенту.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
17,573 total views, 5 views today


 (178 голос., средний: 4,62 из 5)
(178 голос., средний: 4,62 из 5)
У моей мамы сахарный диабет и да при нем ноги чаще всего и страдают. Вот заболевание, вроде просто сахар не усваивается, а весь организм страдает. Тут и зрение падает , да еще и с ногами проблемы. Язвы да были, лечила она их очень долго, вроде все проходит, а потом опять появляются. Так ее жалко, а правила гигиены, точно выходят на первый план в профилактике, ведь кожа сухая, трескается, а это ворота для любой инфекции !