Синдром Ашермана: симптомы, лечение
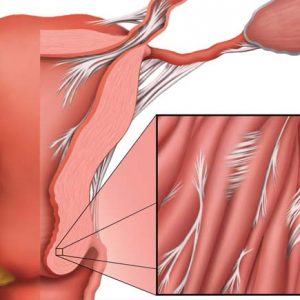
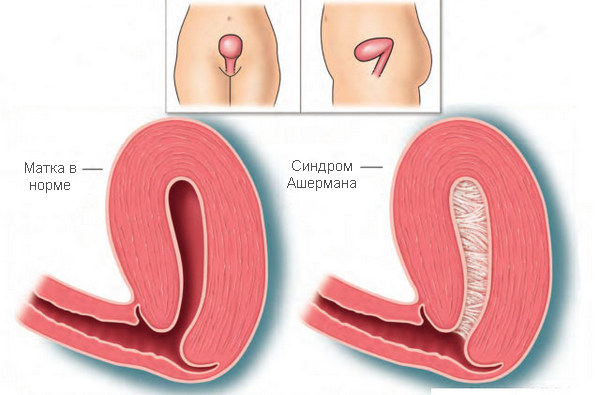
Синдром Ашермана или внутриматочные синехии – это патологический процесс в репродуктивной системе женщины, при котором в полости матки образуются спаечные и фиброзные тяжи. Это приводит к уменьшению объема полости матки.
В большинстве случаев стенки органа прирастают друг к другу. Иногда лишь часть пространства матки занята спайками. По количеству рубцовых образований выделяют 3 степени тяжести заболевания – легкая, средняя и тяжелая.
Оглавление:
Причины и осложнения синдрома Ашермана
Симптомы синдрома Ашермана и стадии заболевания
Диагностические мероприятия
Лечение синдрома Ашермана
Возможна ли беременность при синдроме Ашермана
Профилактические мероприятия
При легкой стадии синехии тонкие, их легко разделить хирургическим инструментом без выделения крови. При средней тяжести спайка представляет собой плотный фиброзный тяж. При попытке рассечь образование начинает кровоточить. Тяжелая форма характеризуется плотным сращением стенок органа.
Причины и осложнения синдрома Ашермана
Причиной развития спаечного процесса является травмирование эпителия полости матки. Это происходит при:
- выскабливание при аборте, выкидыше;
- нарушение отхождения плаценты в последнем этапе родов;
- инфекционные заболевания репродуктивной сферы;
- хирургические вмешательства – кесарево сечение, удаление миомы, полипоэктомии;
- туберкулез репродуктивной сферы;
- поражение паразитами шистосомами.
Внутриматочные синехии опасны тем, что могут длительное время оставаться незамеченными, а женщин лечат от совершенно несвязанных с ними заболеваний.
Спаечные процессы в полости матки при синдроме Ашермана провоцируют развитие следующих осложнений:
- Привычный выкидыш, нарушение развития плода.
- Гематометр – нарушается естественный отток жидкостей из полости матки. Во время менструации в полости скапливается кровь и ткани эндометрия.
- Пиометр – следствие гематометра. Начинается разложение и инфицирование скопившейся крови. Развивается гнойный воспалительный процесс.
- Фиброзные узлы могут переродиться в злокачественную карциному.
- Развитие трубного бесплодия, трубные внематочные беременности. Это состояние может окончиться разрывом фаллопиевой трубы и летальным исходом.
- Хронические тазовые боли.
В зоне риска находятся все пациентки, перенесшие оперативные вмешательства во внутренней полости матки.
Симптомы синдрома Ашермана и стадии заболевания
Спаечный процесс в репродуктивной сфере при синдроме Ашермана приводит к нарушению функций, связанных с деторождением.
У пациенток наблюдаются следующие симптомы и состояния:
- нарушение менструального цикла – длительность, боли, количество выделяемой крови, состояние во время менструации и ПМС;
- гемотосальпингс в матке или трубах. Это состояние развивается из-за сращивания тканей цервикального канала. И кровь по время менструации через фаллопиевы трубы попадает в брюшную полость, вызывая воспалительные процессы.
- выкидыши, привычный выкидыш, бесплодие маточного генеза;
- эндометриоз.
Без должного лечение зачатие и вынашивание ребенка при синдроме Ашермана становится невозможным.
Выраженность симптомов зависит от тяжести заболевания.
Врачи выделяют 3 стадии спаечного процесса:
- На второй стадии спайки занимают от 25 до 75 % объема маточной полости. Поражается маточное дно. Синехии настолько плотные, что рассечь их при помощи эндоскопа невозможно.
- На третьей стадии практически весь объем органа занят фиброзными тяжами. Они плотные, стягивают стенки матки. Устья фаллопиевых труб перекрыты.
Диагностические мероприятия
Постановка диагноза «синехии» основывается на данных опроса, осмотра пациентки в зеркалах и бимануально, при помощи методов диагностической визуализации.
На осмотре у гинеколога при подозрении на синдром Ашермана врач проведет следующие манипуляции:
- Анализ жалоб пациентки – длительность менструаций, начало менархе и половой жизни, были ли попытки беременеть и как они окончились, были ли выкидыши и аборты, хирургические вмешательства в полости матки и ближайших органах. Присутствует ли болевой синдром и его интенсивность.
- Собирается гинекологический анамнез – перенесенные воспалительные процессы в репродуктивной сфере, ЗППП, количество выкидышей, абортов, оперативных вмешательств.
- Детальный анализ менструальной функции – длительность, количество выделяемой крови, наличие болевого синдрома во время и перед началом месячных, возраст начала менархе, продолжительность цикла.
- Осмотр в зеркалах влагалища, пальпация внутренних органов. Врач оценивает размеры матки, придатков, подвижность связочного аппарата, симметричность расположения. Кроме этого, отмечается реакция пациентки на пальпацию, наличие и локация болевых ощущений.
После очного осмотра гинеколог назначит инструментальные методы обследования.
Что предстоит сделать?
- Соногистерография – это ультразвуковое обследование. При этом полость матки заполняют водой и определяют проходимость фаллопиевых труб.
- Лапароскопическое обследование – полость матки осматривается при помощи эндоскопа. Гибкая трубка вводится через влагалище. Этот вид обследования зачастую совмещают с оперативным вмешательством по рассечению синехий.
Лечение синдрома Ашермана
На начальной стадии заболевания хирургическое вмешательство проводится под контролем УЗИ при помощи гистероскопа. Общий наркоз не показан, достаточно местного обезболивания. Процедура нетравматична, вероятность развития осложнений крайне низкая.
На второй стадии развития синдрома Ашермана показано использование эндоскопических ножниц. А синехии приходится отделять от тканей эпителия. Возрастает риск развития кровотечений.
На третьей стадии оперативное вмешательство проводится при помощи лазера. Синехии плотные и срослись со стенками матки. Они трудно поддаются рассечению и отделению от тканей эндометрия. Существует риск развития кровотечения.
Перед оперативным вмешательством врач назначит гормональные препараты, вызывающие временную атрофию эндометрия. Это упрощает процедуру и ускоряет процесс заживления тканей. После отмены препаратов нормальный рост эндометрия восстанавливается.
Прием гормональных средств при синдроме Ашермана показан и после вмешательства. Курс лечения рассчитывается индивидуально, но длится он не менее 3 месяцев. Дополнительно препараты предохраняют пациентку от беременности в реабилитационный период.
После хирургического вмешательства показан прием антибиотиков для профилактики развития воспалительных процессов бактериального характера. Дополнительно назначают антибактериальные средства, такие как метронидазол.
Беременность при синдроме Ашермана
Беременность при таком диагнозе возможна, но только на ранних стадиях патологического процесса. Но, даже в случае удачной имплантации плодного яйца и нормальном процессе вынашивания, риск развития осложнений в родах – преждевременное начало родовой деятельности, разрыв матки, приращение плаценты – велик.
После родоразрешения такая женщина должна находиться под пристальным вниманием врачей.
При тяжелой стадии сращения тканей наступление беременности, вынашивание невозможны даже после успешного лечения синдрома Ашермана. Причина – массивные повреждения внутренней полости матки.
Профилактические мероприятия
Основные методы профилактики при синдроме Ашермана направлены на исключение факторов, способствующих развитию заболевания.
Что рекомендуют врачи:
- своевременное и качественное лечение заболеваний репродуктивной сферы;
- исключение абортов, контрацепция;
- использование медикаментозных способов избавления от нежелательной беременности;
- проведение любых манипуляций в полости матки под контролем УЗИ;
- отказ от использования внутриматочных спиралей;
- посещение гинеколога 2 раза в год для профилактического осмотра.
Аборт долгое время был чуть ли ни единственным методом контроля над рождаемостью. Печально, что даже в настоящее время четвертая часть беременностей заканчивается принудительным прерыванием. Синехии в полости матки – это результат безответственного отношения к собственной репродуктивной сфере.
Чумаченко Ольга, врач, медицинский обозреватель
9,188 total views, 4 views today


 (63 голос., средний: 4,83 из 5)
(63 голос., средний: 4,83 из 5)