Врожденные пороки сердца и причины их возникновения

Данные, полученные из разных источников относительно частоты возникновения этого вида патологий, отличаются друг от друга. Одни авторы утверждают о 5-10 случаях пороков на 100 новорождённых, другие – об 1 из 300.
Обратите внимание: прогноз болезни зависит от вида порока и сроков начала радикального лечения. Некоторые виды заболевания распознаются случайно при врачебном осмотре. Без лечения такие больные доживают до старости.
Оглавление:
Предрасполагающие условия и причины возникновения врожденных пороков сердца
Объединенная систематизация пороков
Сколько живут пациенты с врожденным пороком сердца
Как определить врожденный порок сердца?
Жалобы и симптомы при врожденных пороках сердца
Виды лечения при врожденных пороках сердца
Какие осложнения дают врожденные пороки сердца
Профилактика
Данные по самым распространенным видам врожденных пороков сердца
Около 30 процентов пациентов с пороком спасти не удается из-за тяжести течения недуга. Остальных можно вылечить ранними операциями. Кроме риска возможных осложнений, негативным моментом хирургических вмешательств считается их высокая стоимость. Попросту, не у всех больных и их родственников есть финансовая возможность позволить себе такой дорогостоящий вид лечения, как кардиохирургия.
Видео «Врожденные пороки сердца у ребенка»:
Предрасполагающие условия и причины возникновения врожденных пороков сердца
Патологии возникают в результате наследственной предрасположенности и воздействия вредных условий внешней среды, инфекционных болезней, вредных привычек беременной женщины, при приеме некоторых лекарственных препаратов. Результатом повреждающего действия указанных причин в первом триместре беременности часто становятся врожденные пороки сердца у детей.
Риск возникновения у ребенка одного из вариантов врожденного порока повышается при возрасте беременной менее 17 лет и в категории старше 40. Болезнь развивается также в случаях отягощенной наследственности. Если в роду наблюдались случаи пороков, то вероятность их появления у наследников довольно высока.
Способствующим фактором формирования порока у плода считаются эндокринные болезни матери:
- сахарный диабет;
- тиреотоксикоз и другие заболевания щитовидной железы;
- патология надпочечников;
- новообразования гипофиза.
Причиной пороков могут стать инфекционные болезни:
- коревая краснуха;
- некоторые виды герпетической инфекции;
- системные заболевания соединительной ткани (волчанка);
- бытовые и промышленные яды, разные виды излучений;
- патологические привычки (употребление алкоголя, курение, бесконтрольный прием лекарственных препаратов, наркотиков и т.д.)
Объединенная систематизация пороков
Наиболее важным критерием, по которому следует оценивать врожденный порок, является состояние кровообращения (гемодинамики), особенно его влияние на кровоток малого круга кровообращения.
Это свойство разделяет пороки на 4 основные группы:
- дефекты, не влекущие изменение кровотока в малом круге кровообращения (МКК);
- пороки, усиливающие давление в МКК;
- патологии, уменьшающие кровоток в МКК;
- комбинированные нарушения.
Пороки, не вызывающие изменения кровотока в МКК:
- аномальные варианты расположения сердца;
- нетипичное положения аортовой дуги;
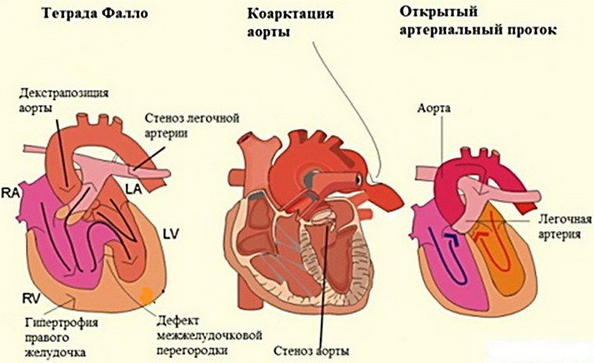
- коарктация аорты;
- разная степень сужения аорты;
- атрезия (специфическое сужение непосредственно самого трехстворчатого аортального клапана);
- недостаточность клапана лёгочной артерии;
- митральный стеноз (сужение так называемого митрального клапана, обеспечивающего прохождение крови из левого предсердия в левый желудочек);
- недостаточность митрального клапана с атрезией (выражается в неполном смыкании клапанных створок, что провоцирует обратный заброс крови из желудочка в предсердие при систоле;
- сердце с тремя предсердиями;
- дефекты коронарных артерий и проводящей системы.
Пороки, провоцирующие увеличение давления и объёма кровотока в МКК:
- не сопровождающиеся синюшностью (цианозом) – открытый (незаращенный) артериальный (боталлов) проток, дефект перегородки между предсердиями, дефект перегородки между желудочками, комплекс Лютембаше (врожденное сужение отверстия между левым предсердием и левым желудочком и порок перегородки между предсердиями), свищ между аортой и легочной артерией, детская коарктация;
- с синюшностью – атрезия трехстворчатого клапан и сужение отверстия в перегородке между желудочками, открытый боталлов проток, обеспечивающий обратный заброс крови в аорту из легочной артерии.
Пороки, вызывающие уменьшение кровообращения (гиповолемию) в МКК:
- сужение (стеноз) легочной артерии (ствола) без посинения (цианоза);
- с посинением (цианозом) – триада, тетрада, пентада Фалло, атрезия трехстворчатого клапана со стенозом артерии лёгкого. Аномалия (болезнь) Эбштейна, сопровождающаяся «провалом» створок трехстворчатого клапана в правую желудочковую полость, недоразвитие (гипоплазия) правого желудочка.
Комбинированные пороки, формирующиеся из-за анатомически атипичного расположения сосудов и сердечных структур:
- транспозиция артерии легкого и аорты (аорта отходит от правого желудочка, а лёгочный ствол – от левого);
- отхождение аорты и ствола легочной артерии из одного желудочка (правого, или левого). Может быть полным, частичным с разными вариантами;
- синдром Тауссиг-Бинга, сочетание высокого дефекта межжелудочковой перегородки с транспозицией аорты, левым расположением легочного ствола и гипертрофией правого желудочка, общий сосудистый ствол, сердце, состоящее из трех камер с одним желудочком.
Обратите внимание: перечислены основные виды и группы пороков. На самом деле их больше сотни. Каждый порок по-своему индивидуален. Также специфична постановка диагноза, обследование и методы лечения, о которых поговорим ниже.
Сколько живут пациенты с врожденным пороком сердца
Продолжительность и качество жизни зависит от вида порока, его тяжести. С некоторыми пороками люди доживают до старости, с другими смерть наступает в течение первого года жизни. Основная проблема – поздно предпринятое хирургическое лечение. К сожалению, стоимость операций на сердце очень высокая и при отсутствии материальных возможностей доступна далеко не всем больным. Также проблема дополняется нехваткой медицинского персонала и больниц, работающих в этой области.
Как определить врожденный порок сердца?
Сложные пороки сердца определяются у новорожденных еще внутриутробно. В старшем возрасте могут быть обнаружены легкие степени врожденной патологии сердца, находящиеся в компенсированном состоянии и никак не ощущаемые пациентами. Первыми определить имеющийся врожденный порок могут специалисты УЗИ, проводящие обследование беременной.
Исследование сердца состоит из комплекса диагностических методов, включающих:
- осмотр больного. На этой стадии диагностики врожденного порока оценивается внешний вид, телосложение, окраска кожных покровов. Уже на основании полученных результатов можно заподозрить наличие заболевания;
- выслушивание работы клапанов сердца (аускультация). По наличию посторонних шумов и расщеплений тонов можно определить вариант имеющегося порока сердца у ребенка и взрослого;
- пальцевое простукивание грудной клетки (перкуссия). Этот способ позволяет определить границы сердца, его размеры.
В поликлинических и больничных условиях применяются:
- электрокардиография;
- Допплер-эхокардиографическое исследование;
- УЗИ-сердца и сосудов;
- рентгенологические методы;
- лабораторные виды диагностики, позволяющие определить наличие имеющихся осложнений;
- ангиографические методики.
Жалобы и симптомы при врожденных пороках сердца
У больных чаще всего присутствуют следующие жалобы:
- сердечные (кардиальные) боли, перебои и сердцебиение;
- «застойные» явления, при которых происходит скопление крови в отдельных органах и частях тела. В связи с неспособностью сердца выполнять функцию «насоса» появляется бледность или синюшность кожных покровов, акроцианоз (синюшность пальцев на руках, носогубного треугольника), формирование грудного выпячивания (сердечного горба). Случаются приступы одышки, обмороки, слабость, головокружения, общая физическая слабость, вплоть до невозможности передвигаться. Наблюдается увеличение печени, отечность, скопление застойной жидкости в брюшной полости, между оболочками плевры, кашель с отхаркиванием мокроты, иногда с примесью крови, явления одышки;
- симптомы кислородного голодания тканей, вызывающие физическое недоразвитие, обменные нарушения (пальцы, напоминающие барабанные палочки, ногти по внешнему виду похожие на часовые стекла).
Как правило, развитие врождённого порока проходит в три фазы:
- I фаза – адаптация организма. При незначительном пороке наблюдаются и незначительные симптомы заболевания. Серьёзные дефекты приводят к стремительному формированию признаков сердечной декомпенсации.
- II фаза – компенсаторная, включающая все защитные резервы организма и неизменно сопровождающаяся улучшением общего состояния больного.
- III фаза – терминальная, вызванная истощением внутренних резервов организма и развитием неизлечимых патологий и грозных симптомов расстройства кровообращения
Виды лечения при врожденных пороках сердца
С легкими пороками человек может прожить всю жизнь. А вот тяжелые подлежат обязательному хирургическому лечению, иначе дожить с врожденным пороком сердца даже до совершеннолетия будет большой проблемой.
- медикаметнозное (консервативное). Его цель – уменьшить явления хронической сердечной недостаточности, подготовить больного к операции;
- хирургическое. Единственный метод, который дает возможность пациенту жить. Операцию могут провести в экстренном порядке, если имеется сиюминутная угроза жизни больного, или в плановом режиме.
К плановым оперативным вмешательствам готовят определенное время, необходимое для улучшения самочувствия пациента, повышения сопротивляемости инфекциям.
Выбор методики лечения во многом зависит как от разновидности имеющегося врождённого порока, так и от того, в какой фазе развития он находится. Как правило, в I фазе болезни операцию назначают лишь при наличии симптомов, угрожающих жизни пациента. Больному показано ограничение физических и психических нагрузок, наблюдение за своим состоянием, правильное питание, эмоциональный покой.
При развитии II стадии весь лечебный процесс направлен на удержании состояния больного в компенсаторной фазе. При необходимости, назначают медикаментозное лечение, проводят плановые операции.
III фаза болезни – период резкого ухудшения состояния, появления грозных симптомов сердечной недостаточности. Основное лечение при этой фазе врождённого порока – приём лекарств, призванных улучшить работу сердца.
Могут быть назначены:
- сердечные гликозиды, обеспечивающие усиление сердечных сокращений;
- диуретики, выводящие из организма избыток жидкости;
- вазодиллятаторы, расширяющие сосуды крови;
- простангландины (или их ингибиторы), вызывающие улучшение поступления крови к лёгким и др. органам и системам;
- антиаритмические препараты.
Оперативное вмешательство на этой стадии осуществляется крайне редко, что связано с крайне плохим общим состоянием больного.
Важно: при наличии тяжелого порока, проводить хирургическое лечение следует как можно раньше, что позволяет уменьшить риск осложнений и избежать серьезных изменений в работе органов, вызываемых последствиями порока.
Часто при лечении врожденных дефектов сердца прибегают к двухэтапным операциям. Особенно, если речь идет о больном в декомпенсированном состоянии. Первым этапом становится облегчающая операция (паллиативная), которая при малом объеме травматизма позволяет улучшить самочувствие пациента и приготовить его к последующему этапу.
Радикальная операция позволяет полностью устранить порок и сопутствующие последствия.
При этом может быть применено несколько типов операций:
- Рентгенохирургические вмешательства – малотравматичные операции, подразумевающие введение в полость сердца через сосуды специально сложенных трубочек и баллончика, которые при необходимости могут как увеличивать просвет сосуда, наносить «заплатки» на патологические отверстия или создавать недостающие «дыры», снимать стеноз клапана.
- Закрытые операции – операции без открытия сердечно полости. Ревизия и разрыхление стенозов при таком методе производится пальцами хирурга или специальным инструментом, а в полсть сердца врач попадает через ушки предсердий.
- Открытые операции – операции, подразумевающие временное отключение легочной и сердечной деятельности, переведения больного на аппарат искусственного кровообращения, последующее вскрытие сердечной полости и устранение имеющихся дефектов
В тех случаях, когда операцией нельзя устранить врождённый порок, а состояние больного весьма тяжёлое, может быть применена пересадка сердца.
Современные технологии иногда позволяют сделать операцию и устранить врождённый порок ещё на этапе внутриутробного развития.
Видео «Оперативное лечение врожденного порока»:
Какие осложнения дают врожденные пороки сердца
Последствия нелеченного порока могут быть следующие:
- острая и хроническая сердечная недостаточность;
- инфекционно-токсический эндокардит (воспалительный процесс в эндокарде — внутренней сердечной оболочке);
- воспаление легких;
- нарушения мозгового кровообращения;
- стенокардические боли, вызванные недостаточным кровоснабжением сердечной мышцы;
- остановка сердца.
Профилактика
Профилактика возникновения врожденных пороков включает подготовку беременной к родам, исключающую вредные привычки, полноценное питание, прогулки, осторожное применение медицинских препаратов, избегание очагов коревой краснухи, лечения сопутствующих болезней.
Данные по самым распространенным видам врожденных пороков сердца

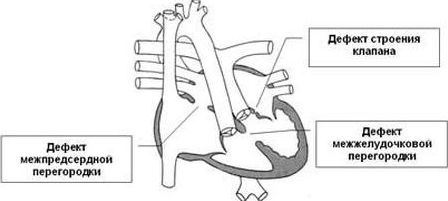
Дефект межпредсердной перегородки – распространенный вид порока, при котором повышенное давление, создаваемое в правом предсердии, хорошо компенсируется. Поэтому, неоперированные больные могут доживать до зрелого возраста. Операцией устраняется дефект также, как и в случае проблем в межжелудочковой перегородке – ушиванием или заплатками.
Незаращение артериального (боталлового) протока – в норме после рождения проток, который соединял у развивающегося плода аорту и лёгочную артерию спадается. Незаращение его способствует сбросу крови из аорты в просвет легочного ствола. Возникает повышение давления и избыток крови в лёгочном круге цикла кровообращения, что вызывает резко возрастающую нагрузка на оба желудочка сердца. Лечение заключается в перевязке протока.
Степаненко Владимир, хирург
17,254 total views, 36 views today



 (167 голос., средний: 4,58 из 5)
(167 голос., средний: 4,58 из 5)