Эпитимпанит: симптомы, лечение, профилактика
Основные симптомы данного заболевания – боли, гнойные выделения из уха, тугоухость. При прогрессировании патологии могут возникнуть признаки нарушения общего состояния организма – гипертермия, слабость, недомогание.
Предварительный диагноз ставят, основываясь на жалобах больного и истории патологии. Окончательный диагноз ставят благодаря проведению отоскопии, рентгенологических и компьютерных методов диагностики.
Лечение – консервативное и оперативное: оно включает в себя эвакуацию гноя, антибактериальную и противовоспалительную терапию.
Оглавление: 1. Общие данные 2. Причины 3. Развитие патологии 4. Симптомы эпитимпанита 5. Диагностика эпитимпанита 6. Дифференциальная диагностика 7. Осложнения 8. Лечение эпитимпанита 9. Профилактика 10. Прогноз
Общие данные
Эпитимпанит является злокачественной разновидностью хронического гнойного среднего отита – при этом поражены слизистые оболочки и костные структуры надбарабанного пространства среднего уха.
Как и в других случаях хронического среднего отита, заболевают в любом возрасте – от младенцев до пожилых. Представители мужского и женского пола страдают с приблизительно одинаковой частотой. По некоторым данным, из всех пациентов с болезнями уха у четверти диагностируют данное заболевание. Что касается общей заболеваемости, то она составляет 4-5% – это значит, что из ста человек, обратившихся в клинику с любыми проблемами со здоровьем, у 4-5 пациентов выявляют описываемую патологию.
Около третьи больных с эпитимпанитом страдают нарушением слуха.
Болезнь имеет и другое, более сложное название – хронический эпитимпано-антральный гнойный средний отит.
Причины
Причина данной патологии – инфекционный агент. Как и при гнойном среднем отите в целом, обычно это гноеродные бактерии. У 10-12% пациентов причиной болезни становятся другие возбудители, далее присоединяется гноеродная микрофлора.
Наиболее часто выявляемые инфекционные возбудители – стафилококки (в том числе золотистый).
На фоне ряда факторов описываемое заболевание возникает чаще и прогрессирует быстрее. Это такие способствующие факторы, как:
- имеющиеся или перенесенные патологии ЛОР-сферы;
- иммунодефициты;
- врожденные и приобретенные дефекты челюстно-лицевой области;
- профессиональные факторы;
- неудовлетворительная экологическая обстановка;
- отягощенная наследственность;
- курение;
- переохлаждение.
Из оториноларингологических болезней развитию эпитимпанита способствуют:
- синуситы – воспаление слизистой, покрывающей гайморову и лобную пазухи, ячейки решетчатой кости и клиновидной кости;
- ринит – воспаление слизистой носа;
- ларингит – воспаление слизистой, выстилающей изнутри глотку.
- фарингит – воспалительное поражение слизистой оболочки глотки;
- аденоиды – увеличение носоглоточной миндалины;
- тонзиллит – воспалительное поражение небных миндалин и дужек;
- бронхит – воспаление слизистой оболочки, выстилающей изнутри бронхи.
Из иммунодефицитов способствовать возникновению эпитимпанита могут в равной мере и врожденные, и приобретенные отклонения.
Что касается дефектов челюстно-лицевой зоны, на фоне которых возникновение описываемого заболевания диагностируется чаще, то они также бывают:
- врожденные – из-за нарушения внутриутробного развития данной зоны;
- приобретенные.
В последнем случае такое наблюдается после травм, неудачных оперативных вмешательств, перенесенных патологий.
Что такое профессиональные факторы, способствующие возникновению данного заболевания? Это, прежде всего, работа в шумных условиях – в частности, на производстве с оборудованием, громкие звуки работы которого изолировать невозможно.
Неблагополучная экологическая обстановка – один из факторов, способствующих возникновению описываемого заболевания. Это, в первую очередь, вдыхание атмосферного воздуха, загрязненного промышленными выбросами или продуктами работы автомобильных моторов. Реже таким факторов является употребление загрязненных воды и пищи.
Если в семье кто-то из родственников уже болел эпитимпанитом, то риск заболеть им у других членов семь выше. Имеют значение схожие особенности структур среднего уха. Некоторые клиницисты указывают на тот фактор, что члены одной семьи проживают в одинаковых условиях и подвергаются действию одних и тех же неблагоприятных факторов, которые способствуют развитию описываемого заболевания.

Развитию данной болезни может способствовать как местное, так и общее переохлаждение. Обычно это наблюдается в случае повторного возникновения патологии.
Развитие патологии
Механизмы развития эпитимпанита – те же, что и в случае возникновения других форм среднего отита.
Заболевание начинается с проникновения инфекционного агента в структуры среднего уха. Это происходит обычно контактным путем. Но также инфекция может быть занесена с током крови и лимфы из уже имеющихся в организме инфекционных очагов. Ими являются зубы при различных видах кариеса (разрушения твердых структур зуба), небные миндалины при их воспалении, аппендикс при хронической форме аппендицита (воспалении слизистой) и другие.
Возникает типичный воспалительный процесс, который распространяется на слизистую и костные структуры надбарабанного пространства среднего уха. Появляются:
- гиперемия (покраснение);
- отечность;
- повышение местной температуры;
- образование экссудата и его нагноение.
В зависимости от различных характеристик известны разные виды эпитипанита:
- по локализации – одно- и двухсторонний;
- по степени тяжести – легкий, средней степени тяжести, тяжелый;
- по стадии – ремиссия, обострение;
- по наличию осложнений – неосложненный, осложненный.
Симптомы эпитимпанита
Симптоматика описываемого заболевания обычно местная, но при выраженном интоксикационном синдроме могут появляться признаки нарушения общего состояния организма.
Местными признаками являются:
- выделение гноя;
- болевой синдром;
- тугоухость;
- вестибулярные нарушения.
Что касается выделения гноя, то характеристики следующие:
- по количеству – оно достаточно умеренное;
- по цвету – гной имеет зеленоватый оттенок;
- по запаху – неприятный;
- по включениям – в гное различают костные крошки, которые образуются из-за разрушения костной ткани надбарабанного пространства.
В сравнении с другими формами среднего отита боли при эпитимпаните возникают редко. Их характеристики будут такими:
- по локализации – в височной области;
- по распространению – может наблюдаться иррадиация в нижнечелюстной сустав;
- по характеру – острые, резкие;
- по выраженности – сперва умеренные, далее сильные;
- по возникновению – возникают практически сразу, самостоятельно не исчезают.
Если патологический процесс при эпитимпаните прогрессирует вплоть до разрушения костной ткани, то боли нарастают, становятся распирающими, а далее сопровождаются головными болями, которые охватывают теменную и височную области.
Ухудшение слуха при эпитимпаните может проявляться по-разному – у одних пациентов возникает ощущение, что в наружный слуховой проход им запихнули вату, у других отмечается просто снижение слуха, у третьих в ухе могут возникнуть посторонние звуки – шум, потрескивание, шуршание, щелчки и другие. Ухудшение слуха сопровождается чувством заложенности.
Вестибулярные нарушения возникают при распространении патологического процесса на внутреннее ухо. Характерны:
- головокружение;
- нистагм – колебание глазных яблок;
- неуверенность при ходьбе.
Общие симптомы возникают редко. Они появляются при запущенном процесс, отсутствии медицинской помощи и распространении инфекции по всему организму. Возникают:
- гипертермия – повышение температуры тела. Обычно она достигает 38,0-38,5 градусов по Цельсию;
- озноб. Его сочетание с гипертермией называют лихорадкой;
- общая слабость;
- недомогание и разбитость;
- ухудшение трудоспособности.
Диагностика эпитимпанита
Диагноз описываемого заболевания ставят, основываясь на жалобах больного, деталях анамнеза (истории) данного нарушения, результатах дополнительных методов исследования (физикальных, инструментальных, лабораторных).
Изучая анамнез, врач в первую очередь выясняет следующее:
- не болел ли пациент другими патологиями ЛОР-сферы, не было ли у него инфекционного поражения дыхательных путей;
- если у больного уже диагностировали хронический гнойный отит, то как он проходил, как его лечили, было ли успешным лечение, не возникало ли осложнений;
- отмечалось ли нарушение общего состояния.
Комплекс методов физикального обследования тот же, что и в диагностическом процессе в случае возникновения других форм хронического отита. Выявляют следующее:
- при общем осмотре – состояние пациента удовлетворительное, ухудшается только в запущенных случаях, при появлении и прогрессировании осложнений;
- при местном осмотре – в наружном слуховом проходе обнаруживают гнойные выделения или корочки из засохшего гноя;
- при пальпации (прощупывании) – при нажимании на козелок отмечаются ощутимые боли. При прогрессировании патологического процесса пальпируют увеличенные болезненные лимфатические узлы.
Инструментальные методы, используемые в диагностике эпитимпанита, практически те же, что и те, которые применяют в диагностике других форм среднего отита. Это:
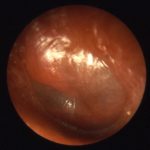
- отоскопия – посредством ушного зеркала или отоскопа оценивают состояние наружного слухового прохода и барабанной перепонки. При этом в результате обнаруживают изменения, возникшие как результат реактивного воспаления – покраснение и набухание мягких тканей, нарушение мобильности барабанной перепонки, гнойные выделения;
- микроотоскопия – это та же отоскопия, но с более точными результатами, так как проводится с помощью специального клинического микроскопа. Оптическое увеличение позволяет выявить изменения в барабанной перепонке – кровоизлияния, эрозии, утолщение тканей;
- эндоскопия – с помощью ЛОР-эндоскопа (разновидности эндоскопической аппаратуры с вмонтированной оптикой и подсветкой) осматривают наружный слуховой проход и барабанную перепонку. Метод позволяет «заглянуть» в те локации, которые могут быть не видны при отоскопии;
- тимпанометрия – в наружный слуховой проход подают воздух, он реагирует на перепады давления, при этом оценивают остроту слуха;
- аудиометрия – во время ее проведения пациент слышит звуки, генерируемые специальной аппаратурой и голосом исследующего, при этом оценивается порог слышимости. Данный метод исследования позволяет определить остроту слуха, а также становить, было ли ее снижение постоянным или временным;
- продувание уха по Полицеру – метод позволяет оценить проходимость евстахиевой трубы, которая может быть втянута в патологический процесс при эпитимпаните;
- ушная манометрия – при проведении этого метода исследования измеряют давление в евстахиевой трубе, что также позволяет оценить ее проходимость;
- компьютерная томография (КТ) – компьютерные срезы позволяют выявить начальные изменения в надбарабанном пространстве;
- пункция – тонкой иглой прокалывают барабанную перепонку, при наличии в барабанной полости гнойного содержимого его отсасывают и отправляют в лабораторию для микроскопического изучения.
Лабораторные методы исследования позволят провести дифференциальную диагностику эпитимпанита с патологиями, которые похожи по проявлениям, и установить природу морфологических нарушений. Проводятся:
- общий анализ крови – обнаруживает повышение уровня лейкоцитов (лейкоцитоз) и СОЭ. Метод является неспецифическим, то есть, указывает на наличие воспалительного процесса, но его локализацию на устанавливает. При прогрессировании патологии также может отмечаться смещение лейкоцитарной формулы влево;
- биохимический анализ крови – в нем выявляют в большом количестве C-реактивного белка, что указывает про воспалительные изменения;
- бактериоскопическое исследование – под микроскопом исследуют пунктат и/или выделения из уха, в них обнаруживают в большом количестве лейкоциты, эпителиальные клетки, прожилки гноя, нередко эритроциты, идентифицируют возбудителя, который спровоцировал развитие септической формы эпитимпанита;
- бактериологическое исследование – делают посев пунктата, гнойных выделений из уха либо мазка из наружного слухового прохода на питательные среды, выжидают некоторое время, пока появятся колонии, по их форме, размерам, интенсивности роста, окраске и другим параметрам идентифицируют инфекционный агент, спровоцировавший описываемую патологию. Бактериологический метод позволяет определить чувствительность возбудителя к антибиотикам – с этой целью посев делают на специальные питательные среды с антибактериальными препаратами, результаты (параметры роста колоний) учитывают в лечении;
- метод полимеразной цепной реакции – пунктат и выделения исследуют на наличие ДНК возбудителя, что позволяет с точностью 100% идентифицировать инфекционный агент, спровоцировавший возникновение описываемого заболевания.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику эпитимпанита проводят с такими заболеваниями и патологическими состояниями, как:
- аллергический средний отит – воспалительный процесс в среднего уха, который имеет аллергическое происхождение;
- острый средний отит – острое воспаление структур среднего уха;
- тимпанит – воспалительное поражение барабанной перепонки;
- петрозит – воспалительное поражение, затрагивающее каменистую часть височной кости;
- абсцесс наружного слухового прохода – гнойник в виде ограниченной замкнутой полости с гнойным содержимым внутри.
Осложнения
Чаще всего эпитимпанит сопровождается такими последствиями, как:
- лабиринтит – воспалительное поражение слизистой оболочки лабиринта;
- сенсоневральная тугоухость – ухудшение слуха, связанное с поражением нервных структур.
В запущенных случаях инфекция может распространиться по всему организму с поражением других структур. Обычно диагностируются такие осложнения, как:
- сепсис – широкое распространение инфекции по всему организму с формированием вторичных инфекционных очагов;
- менингит – воспалительное поражение мозговых оболочек;
- энцефалит – воспаление мозговой ткани;
- менингоэнцефалит – сочетанное воспалительное поражение мозговых оболочек и мозговой ткани;
- инфекционно-токсический шок – нарушение микроциркуляции, которое возникает из-за влияния на сосуды микроциркуляторного русла токсинов возбудителя;
- лимфаденит – воспалительное поражение регионарных лимфоузлов;
- лимфангит – воспаление регионарных лимфатических сосудов.
Лечение эпитимпанита
Принципы лечения эпитимпанита те же, что и принципы лечения других форм хронического среднего отита. Лечение во многом зависит от наличия либо отсутствия гнойного компонента. Оно бывает общее и местное. Целью лечения являются:
- ликвидация инфекции;
- устранение гнойного компонента;
- возобновление слуха.
На начальных этапах развития описываемого заболевания, когда гнойный компонент отсутствует, применяются:
- антибактериальные средства – сначала широкого спектра действия, при готовности результатов бактериологического метода – с учетом чувствительности возбудителя;
- нестероидные противовоспалительные препараты – применяются для купирования воспалительного компонента патологии;
- антигистаминные средства – они необходимы, чтобы уменьшить чувствительность организма к токсинам возбудителей;
- витаминные препараты – применяются в виде аптечных комплексов (нередко с минералами) для приема внутрь либо инъекционных препаратов.
Если при прогрессировании патологии возникает интоксикационный синдром, то привлекают инфузионную терапию – пациенту внутривенно капельно вводят солевые растворы, электролиты, глюкозу, белковые препараты, свежезамороженную плазму, сыворотку крови и так далее.
Также важным является местное лечение – это:
- туалет наружного слухового прохода;
- если в барабанной перепонке обнаружена перфорация – промывание барабанной полости;
- введение в ухо (посредством закапывания) антибактериальных средств.
При прогрессировании патологии и появлении полноценного гнойного компонента гной необходимо удалить. Для этого может потребоваться операция на среднем ухе. Решение о ее проведении следует принимать вовремя, во избежание распространения патологического процесса (особенно гнойного) на структуры черепа. Во время операции гной удаляют, надбарабанное пространство санируют и дренируют – в него погружают полихлорвиниловые трубки, концы которых выводятся наружу, чтобы обеспечить отток остаточного содержимого (гноя и остатков антисептических растворов для промывания).
Назначения в послеоперационном периоде следующие:
- щадящий режим – пациент не должен делать резких движений головой и вообще не делать каких-либо действий, которые могут к этому привести (бегать, прыгать и так далее);
- промывание уха антисептическими препаратами;
- обезболивающие средства;
- антибактериальные средства;
- нестероидные противовоспалительные препараты.
Профилактика
Основные меры профилактики эпитимпанита – это:

- ликвидация инфекции в организме, в то числе хронических инфекционных очагов. Важно выявление и лечение любой такой патологии – удаление миндалин, санирование зубов с кариесом, аппендэктомия и так далее;
- профилактика, диагностика и лечение нарушений со стороны иммунной системы, ее укрепление;
- предупреждение возникновения, выявление и коррекция структурных нарушений челюстно-лицевой области;
- избегание влияния профессиональных факторов на производстве, использование индивидуальных средств защиты, при их неэффективности и отсутствии четкой системы охраны труда – смена места работы;
- проживание в экологически подходящей обстановке;
- отказ от курения;
- избегание переохлаждения.
Прогноз
Прогноз при эпитимпаните в целом благоприятный, хотя может быть сложный – при быстром возникновении последствий. Гнойные внутричерепные осложнения опасны не только для здоровья, но и для жизни – нередки случаи летального исхода. Их помогают предотвратить своевременное выявление и адекватное лечение патологии.
Прогноз ухудшиться в таких случаях, как:
- самолечение с применением народных методов лечения, хотя необходимы радикальные медицинские меры в условиях стационара, введение в ухо ототоксических препаратов (токсичных по отношению к структурам уха);
- лечение у целителей;
- позднее обращение в клинику;
- привлечение исключительно консервативной терапии, хотя имеются показания к оперативному лечению.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
2,140 total views, 1 views today

