Этмоидит: симптомы и лечение

Этмоидиту чаще всего сопутствуют другие разновидности синуситов, но он может протекать и как самостоятельная патология. Большинство пациентов – это дети младшего и среднего возраста. В ряде случаев заболевание выявляется у взрослых и даже у новорожденных малышей
Оглавление:
Этиология развития этмоидита и провоцирующие факторы
Классификация
Симптомы этмоидита
Вероятные осложнения
Диагностика
Лечение этмоидита
Профилактика
Прогноз
Этиология развития этмоидита и провоцирующие факторы
Этмоидит – это болезнь инфекционного генеза, которая развивается вследствие инфицирования распространенными вирусами, бактериальной и грибковой микрофлорой. Достаточно часто при анализе полученного отделяемого в лаборатории обнаруживается несколько различных видов возбудителей.
Крайне редко в клинической практике отмечается первичное развитие болезни; в подавляющем большинстве ситуаций он становится осложнением других болезней ЛОР-органов. У новорожденных воспаления является следствием внутриутробного или пупочного септического поражения.
Инфекционные агенты заносятся гематогенно или (значительно реже) при непосредственном контакте с возбудителем.
Провоцирующие факторы:
- сниженный уровень иммунитета;
- искривление носовой перегородки;
- врожденная специфика строения носоглотки;
- увеличенные носоглоточные миндалины;
- травмы лица;
- аллергические болезни органов носоглотки.
С расположенных в непосредственной близости тканей воспаление переходит на ячейки. На слизистых оболочках вирусы, грибки и бактерии стремительно размножаются, образуют колонии и проникают в более глубокие структуры. Слизистая становится отечной и гиперемированной, а ячейки сужаются, вследствие чего отток жидкости из лабиринта существенно уменьшается.
У пациентов детского возраста нередко затрагиваются костные структуры, приводя к их разрушению, в результате чего развиваются серьезные осложнения – скопления гноя и свищи. Если своевременно не начать адекватное лечение, гной может проникнуть в глазницу или полость черепа, что приводит к угрожающим жизни состояниям.
Классификация
Согласно принятой классификации различают следующие разновидности болезни:
- гнойный;
- катаральный;
- катарально-гнойный;
- полипозный.
По локализации выделяют левосторонний, правосторонний и двусторонний этмоидит. Течение может быть острым и хроническим, причем во втором случае прогноз на полное клиническое излечение менее благоприятный
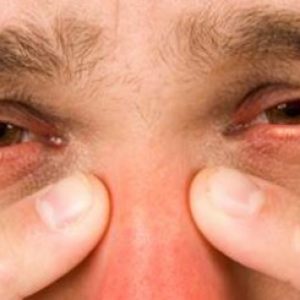
Симптомы этмоидита
Острая форма этмоидита отличается резким началом с выраженными клиническими признаками.
Клинические признаки острой формы:
- сильные давящие головные боли;
- затрудненное носовое дыхание;
- выделения из носа (в т. ч. гнойные);
- отсутствие обоняния;
- слабость и другие признаки интоксикации;
- повышение температуры (вплоть до 38-39°С и более);
- снижение аппетита вплоть до его полного отсутствия (анорексия);
- бессонница в ночное время и сонливость днем.
Тяжелее всего болезнь протекает у новорожденных малышей. У них резко повышается температура тела. Ребенок проявляет беспокойство и отказывается от приема пищи. Даже если он поел, начинаются срыгивания и рвота. Если не оказана неотложная помощь, появляется симптоматика нейротоксикоза и гиповолемии. Веки ребенка отекают и приобретают красный или синюшный оттенок, а глазное яблоко выпячено и неподвижно.
Хронический этмоидит может являться как вероятным исходом острого процесса, так и развиваться при снижении иммунитета и частых заболеваниях ЛОР-органов. Он протекает с чередованием фаз ремиссии (облегчения симптоматики) и рецидивов (обострений).
Клинические признаки рецидива:
- давящая боль средней степени выраженности (болевой синдром локализован преимущественно в зоне переносицы);
- обильное отделяемое из носовых ходов (слизистое или с примесью гноя);
- отсутствие обоняния;
- смещение глазного яблока кпереди;
- выраженная отечность верхнего века;
- повышение температуры тела (в пределах 38°С);
- общая слабость.
Признаки интоксикации (вялость, общая слабость), а также болевой синдром неопределенной локализации сохраняются и в стадии ремиссии, что негативно влияет на общее качество жизни.
Вероятные осложнения
Распространение гноя на близлежащие структуры может привести к следующим осложнениям:
- воспаление твердой или паутинной оболочки мозга;
- формирование гнойника в ткани головного мозга;
- флегмона глазницы;
- локализованный за глазным яблоком абсцесс.
Гнойные осложнения в отсутствие квалифицированной помощи и при прогрессировании процесса могут стать причиной гибели пациента.
Диагностика
Диагноз специалист ставит на основании анамнеза, жалоб больного и результатов исследования (в т. ч. аппаратного).
При исследовании полости носа отмечаются воспалительная отечность и покраснение средней носовой раковины. В острой фазе выявляется слизисто-гнойный экссудат. Угол глаза и веки отечны и инфильтрированы.
В ходе пальпации зоны корня пациент предъявляет жалобы на появление или усиление болезненности.
Наиболее информативным методом исследования является эндоскопия полости носа, позволяющая визуализировать полипозные разрастания и источник гнойного отделяемого.
Со 100% вероятностью диагностировать этмоидит позволяет рентгенологическое обследование, т. к. на снимке всегда хорошо заметно затемнение в зоне ячеек.
Лечение этмоидита
Для того чтобы добиться полного клинического выздоровления и предупредить тяжелые осложнения, к комплексной терапии приступают сразу после верификации диагноза. Тактика лечения острой и хронической формы базируется на общих принципах.
Все рецепты «народной медицины», гарантирующие излечение без таблеток, малоприятных промываний и оперативных вмешательств неэффективны. Самолечение представляет серьезную угрозу для здоровья и даже жизни пациента!

Пациенту интраназально вводятся сосудосуживающие лекарства – оксиметазолин, ксилометазолин или их аналоги для снижения отечности слизистых оболочек. Параллельно применяются ринофлуимуцил, полимиксин в комбинации с фенилэфрином. В носовой ход вводится турунда с раствором адреналина.
Если нет сомнений в том, что этмоидит вызван бактериальной микрофлорой, обязательно проводится антибиотикотерапия. Антибактериальные средства могут назначаться для приема перорально или инъекционно (если пациент госпитализирован в профильное отделение стационара). Антибиотик подбирается с учетом чувствительности к нему болезнетворных бактерий. Если вид патогенной микрофлоры пока не определен, то вводятся антибактериальные ЛС широкого спектра действия – например, цефалоспорины.
Для купирования боли, снижения температуры и уменьшения воспалительной реакции показаны НПВС (Панадол, Ибупром, Ибупрофен, и др).
Пациентам, страдающим этмоидитом, рекомендованы промывания околоносовых синусов растворами антибиотиков. Для проведения данной процедуры оптимально использовать специальный аппарат – синус-катетер. В ходе манипуляций из ячеек удаляется слизистое или гнойное содержимое, и проводится омывание структур лабиринта антибиотиком. Процедура считается завершенной, когда из пазух будет получена абсолютно прозрачная жидкость.
У многих лиц, страдающих этмоидитом, очень низкий уровень иммунитета, вследствие чего, собственно, развивается и прогрессирует опасная патология. Для повышения иммунного статуса настоятельно рекомендуется прием иммуномодуляторов, а также комплексных витаминно-минеральных фармакологических средств.
По мере купирования воспаления, медикаментозная терапия дополняется физиопроцедурами, что многократно ускоряет процесс выздоровления.
Физиопроцедуры, рекомендованные при этмоидите:
- электрофорез с антибактериальными средствами;
- фонофорез с глюкокортикоидным гормоном;
- УВЧ в проекции пазухи;
- лазеротерапия.
Если медикаментозное лечение не дает ожидаемого эффекта или развиваются опасные осложнения, пациенту, к сожалению, требуется хирургическое вмешательство. Операции проводятся преимущественно эндоскопическим методом. Современные гибкие эндоскопы позволяют свободно достичь проблемной зоны. Проведение малотравматичных операций ускоряет реабилитацию, а вероятность послеоперационных гнойных осложнений фактически сводится к нулю. Только в очень тяжелых случаях, когда существует явная угроза жизни больного, прибегают к открытому доступу. После подобных операций реабилитация занимает гораздо больше времени.
Чаще всего показанием к операции является хроническое течение заболевания, что вызвано необходимостью ликвидации этиологических факторов, вызвавших болезнь. По показаниям хирурги проводят удаление полипов, устранение искривления носовой перегородки или фрагментарную резекцию чрезмерно разросшихся фрагментов носовых раковин. Перечисленные операции не требуют открытого доступа; они проводятся с помощью эндоскопа интраназальным доступом.
Профилактика
В холодный сезон нужно теплее одеваться, а иммунитет целесообразно укреплять регулярным приемом витаминно-минеральных комплексов.
Прогноз
При остром этмоидите раннее выявление болезни и квалифицированная медицинская помощь позволяют добиться полного клинического выздоровления. Рецидивов обычно не наблюдается.
При хроническом течении прогноз несколько менее оптимистичный. Добиться выздоровления фактически нереально, несмотря на все достижения современной медицины. Врачам удается добиться лишь стойкой ремиссии, не исключающей периодических обострений.
Плисов Владимир, врач, медицинский обозреватель
4,300 total views, 1 views today


 (67 голос., средний: 4,21 из 5)
(67 голос., средний: 4,21 из 5)