Гемолитическая желтуха: почему возникает, как лечить

Симптомы типичны – это пожелтение кожных покровов, склер, видимых слизистых оболочек, потемнение мочи.
Предварительный диагноз ставят на основании осмотра, подтверждают с помощью дополнительных методов – чаще всего лабораторных (инструментальные привлекаются для дифференциальной диагностики).
Лечение – консервативное, но также может понадобиться удаление селезенки.
Оглавление: 1. Общие данные 2. Причины гемолитической желтухи 3. Развитие патологии 4. Симптомы гемолитической желтухи 5. Диагностика 6. Дифференциальная диагностика 7. Осложнения 8. Лечение гемолитической желтухи 9. Профилактика 10. Прогноз
Общие сведения
Гемолитическую желтуху инициируют любые болезни, при которых разрушаются эритроциты с высвобождением свободного билирубина в кровь.
Представительницы женского пола страдают чаще, чем мужского, но незначительно: на двух мужчин с гемолитической желтухой приходится три женщины с таким же диагнозом.
В основном страдают во взрослом возрасте, дети заболевают при тяжелых поражениях эритроцитов.
Патология еще называется надпеченочная желтуха. В литературе также может встречаться термин «плейохолическая желтуха».
Причины гемолитической желтухи
Непрямой билирубин, который и провоцирует типичную клиническую картину при описываемом заболевании, вырабатывается и в норме. Но при чрезмерном разрушении эритроцитов печень не успевает перерабатывать его, поэтому возникает характерная окраска кожных покровов и видимых слизистых оболочек, а также склер.
Факторы, которые приводят к возникновению описываемого заболевания, чаще всего бывают:
- генетические нарушения;
- инфекционные болезни;
- отравление различными ядами;
- прием некоторых медицинских препаратов;
- состояние после кровоизлияний;
- состояние после ряда соматических заболеваний;
- травмы сосудов;
- болезни крови и сосудов;
- новообразования;
- системные патологии;
- радиоактивное облучение;
- переливание несовместимой крови.
Большую группу причин составляют инфекционные факторы, которые непосредственно влияют на эритроциты и провоцируют их разрушение. Очень часто усиленное разрушение эритроцитов наблюдается при таких инфекционных заболеваниях, как корь, краснуха, малярия и так далее. Отдельным клиническим случаем является сепсис – генерализованное распространение инфекционного агента по всему организму с формированием в органах и тканях вторичных воспалительных очагов.
Распад эритроцитов с высвобождением билирубина в кровь наблюдается при прямом воздействии агрессивных токсических веществ на эритроциты. Чаще всего это:
- тяжелые металлы и их соли;
- змеиный яд;
- представители группы анилиновых красителей
и многие другие.
Ряд медицинских препаратов способен разрушающим образом воздействовать на эритроциты. Это:
- сульфаниламиды;
- цитостатики;
- жаропонижающие средства;
- препараты, используемые в лечении малярии
и так далее.
У пациентов с массивными кровоизлияниями гемолитическая желтуха возникает в несколько раз чаще. Причиной является распад большого количества крови одномоментно. Обычно такое состояние веществ развивается при таких кровотечениях, как:
и другие.
Связь некоторых заболеваний и гемолитической желтухи только изучается. Но уже сейчас на основании анализа клинических данных установлено, что чаще она возникает на фоне таких заболеваний, как:
- инфаркт миокарда – омертвение участка миокарда (сердечной мышцы), которое возникает при нарушении кровоснабжения миокарда из-за патологии коронарных сосудов;
- инфаркт легкого – омертвение участка легкого, которое имеет такое же происхождение;
- гемоторакс – скопление крови в плевральной полости;
- гемопертонеум – скопление крови в брюшной полости
и другие.
Механическое воздействие на сосуды (их травмы) также может привести к возникновению описываемого заболевания. Это наблюдается при таких состояниях, как:
- синдром сдавливания;
- наличие фильтров в крупных сосудах человеческого организма;
- воздействие на сосуды костных выступов, которые расположены рядом
и так далее.
Из всех болезней крови чаще всего гемолитической желтухой сопровождаются:
- гемолитическая анемия – разрушение эритроцитов в печени либо селезенке;
- злокачественные заболевания крови.
Что касается болезней сосудов, то наиболее часто фоном для возникновения описываемого заболевания становятся:
- ДВС-синдром (синдром диссеминированного внутрисосудистого сворачивания) – формирование большого количества мелких тромбов в сосудистом русле;
- тромбоцитопеническая пурпура – состояние, характеризующееся выраженной кровоточивостью
и некоторые другие.
Из патологий опухолевой природы чаще всего фоном для возникновения описываемого заболевания становятся лейкозы – опухолевое поражение кроветворной системы (костного мозга) с образованием большого количества молодых кровяных клеток, которые не до конца справляются со своими обязанностями.
Роль системных патологий в возникновении описываемого заболевания еще только изучается, но уже известно, что запуск аутоиммунных процессов может одновременно стать запуском разрушения большого количества эритроцитов.
Радиоактивное облучение – один из наиболее сильных факторов, на фоне которого часто возникает массовое разрушение эритроцитов. Радиоактивное облучение наблюдается в таких случаях, как:
- прохождение рентгенологических методов обследования;
- лучевая терапия, которая проводится при том или ином злокачественном поражении;
- контакт с радиоактивными веществами и элементами в силу профессиональной деятельности.
Очень часто гемолитической желтухой страдают при переливании несовместимой крови – по группе крови и по резус–фактору.
Развитие патологии
Компенсаторные механизмы, которые включаются в экстраординарных ситуациях при наличии большого количества билирубина, запускаться достаточно быстро. Так, печень выдерживает увеличение билирубина в четыре раза, но все равно связывает его. В свою очередь причиной возникновения такого билирубина в крови являются:
- преждевременное старение эритроцитов;
- разрушение их оболочки;
- превышение того количества билирубина, которое может переработать печень за какой–то период времени.

В норме в человеческом организме разрушается от 100 до 200 миллионов эритроцитов за один час. Если их разрушается больше за единицу времени, и возникает описываемое заболевание. Из 1 грамма гемоглобина, который выделяется при разрушении эритроцитов, формируется 35 миллиграмм несвязанного билирубина, что в норме в сутки составляет от 250 до 350 грамм – это и есть та норма печени, при которой связывание билирубина проходит без возникновения желтухи.
С другой стороны, высвободившегося билирубина может быть не больше, чем в норме, но желтуха все равно возникает. Это связано с заболеваниями печени, при которых ее способности связать билирубин ухудшаются. Такой билирубин связывается белками крови и виде своеобразных комплексов мигрирует в крови, но не может ни осесть в тканях, ни быть переработанным клетками печен, ни быть выведенным с мочой из организма.
Билирубин по своей сущности является пигментом (природным красителем). Его молекулы буквально «просачиваются» в ткани и провоцируют возникновение характерного окраса, по которому и ставят предварительный диагноз желтухи. Не все ткани соглашаются с проникновением внутрь их билирубина. Так, ткани головного мозга в данном случае воспринимают билирубин как токсическое вещество, о чем дают сигнал организму.
Кроме тканей, несвязанный билирубин попадает в:
- мочу – образуется так называемый уробилиноген;
- кал – формируется соединение под названием стеркобилиноген.
При наличии данных соединений моча и кал приобретают характерную окраску – коричневую (иногда различной интенсивности). Этим гемолитическая желтуха отличается от механической – при последней моча также становится темной, но кал обесцвеченным из-за того, что по причине механических преград билирубин не может попасть в кал.
В зависимости от различных характеристик выделены разные формы гемолитической желтухи:
- корпускулярная – возникает из-за низкой стойкости эритроцитов к воздействию разрушающих факторов;
- экстракорпускулярная – при этом оболочка эритроцитов достаточно крепкая, но все равно не выдерживает влияния особо агрессивных факторов (органических и неорганических ядов, механического воздействия и так далее);
- постгеморрагическая – возникают при разрушении большого количества крови, которая скопилась как результат массивного кровотечения.
Симптомы гемолитической желтухи
Признаки гемолитической желтухи бывают:
- местные;
- общие.
Местными симптомами описываемого заболевания являются:
- пожелтение тканей человеческого организма;
- темный цвет мочи и кала;
- боли в животе;
- диспепсические нарушения.
Одновременно желтеют кожные покровы, видимые слизистые оболочки и склеры. Их цвет при этом характерный – лимонно-желтый. В то же время не наблюдается ожидаемого зуда кожи. Последний признак позволяет отличить гемолитическую желтуху от механической, при которой желчные кислоты раздражают нервные окончания и провоцируют приступы зуда.
При гемолитической желтухе темный цвет мочи коррелирует с темным цветом мочи – интенсивность окраски одинаковая.
Помимо этого возникают боли в животе, характеристики которых будут следующие:
- по локализации – в левой подреберной области;
- по распространению – иррадиация как таковая не характерна;
- по характеру – ноющие, сжимающие;
- по выраженности – сперва незначительные, далее нарастающие, но обычно средней интенсивности, терпимые, в редких случаях интенсивные;
- по возникновению – могут возникать как на ранних, так и на поздних этапах развития патологии.
Из диспепсических нарушений при гемолитической желтухе возникают:
- тошнота – появляется рефлекторно;
- отрыжка;
- иногда вздутие живота;
- понос.
Помимо этого, появляются симптомы, которые можно расценить как признаки нарушения общего состояния организма. Это:
- гипертермия – повышение температуры тела. Она может повышаться от 37,4-37,6 до 38,5-38,7 градусов по Цельсию;
- озноб – пациенту кажется, что его буквально трясет. Сочетанное возникновение гипертермии и озноба называют лихорадкой;
- головные боли;
- мышечные боли;
- общее ухудшение самочувствия.
Возникновение озвученных признаков указывает на ухудшение состояния пациента и является настораживающим признаком, так как может свидетельствовать про возникновение так называемого гемолитического криза – разрушение эритроцитов в особо большом количестве.
Диагностика
Поставить диагноз желтухи не сложно – это делают по жалобам пациента, данным анамнеза (истории развития) болезни, результатам дополнительных методов обследования. При этом более важно установить происхождение желтухи. Поэтому может потребоваться консультация смежных специалистов – токсиколога, эндокринолога, гастроэнтеролога, гематолога и так далее.
Из анамнеза выясняют следующее:
- что, по мнению пациента, могло стать причиной возникновения желтухи;
- переносил ли недавно больной какие-либо патологии различных органов;
- где работает пациент, не подвергается ли он влиянию патологических профессиональных факторов;
- не наблюдалось ли на больного влияния каких-либо токсинов.
При физикальном обследовании выявляется следующее:
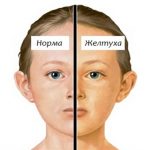
- при местном осмотре – отмечается лимонно-желтый равномерный окрас кожных покровов, видимых слизистых оболочек и склер;
- при пальпации (прощупывании) – при глубоком прощупывании отмечается увеличение селезенки, также может быть увеличена печень;
- при аускультации (прослушивании фонендоскопом) – в случае возникновения поноса выслушиваются усиленные перистальтические кишечные шумы.
При некоторых состояниях, на фоне которых возникла гемолитическая желтуха, возможны нарушения со стороны центральной гемодинамики (кровотока):
- артериальная гипотония – уменьшение артериального давления;
- тахикардия – учащение сердцебиения и пульса.
Инструментальные методы исследования, которые используются в диагностике гемолитической желтухи, это:
- ультразвуковое исследование органов брюшной полости – позволяет выявить увеличение селезенки, а также провести дифференциальную диагностику, так как увеличение данного органа может наблюдаться при целом ряде их заболеваний;
- компьютерная томография (КТ) – компьютерные срезы позволяют оценить с большей точностью состояние селезенки и провести дифференциальную диагностику ее поражения при гемолитической желтухе с другими заболеваниями, при которых может увеличиваться селезенка;
- магнитно–резонансная томография (МРТ) – ее цели те же, что и при проведении КТ, но информативность при изучении мягких тканей выше.
Лабораторные методы исследования, которые привлекаются в диагностике описываемого заболевания, следующие:
- общий анализ крови – обнаруживают резкое снижение уровня гемоглобина и эритроцитов, а также повышение количества ретикулоцитов. Помимо этого обнаруживают эритроциты с формой, которая отличается от нормальной;
- биохимический анализ крови – выявляют увеличение количества свободного билирубина и уменьшение количества гаптоглобина;
- общий анализ мочи – выявляют большое количество уробилиногена;
- анализ кала – выявляют большое количество стеркобилина.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику гемолитической желтухи в первую очередь проводят с другими желтухами – механической (из-за нарушения поступления желчи в кишечник) и паренхиматозной (из–за патологии со стороны клеток печени).
Что касается других нарушений, то диффдиагностику проводят с такими заболеваниями и патологическими состояниями, как:
- синдром Жильбера – нарушение обмена билирубина, которое возникает из–за нарушения со стороны ферментов печени;
- гепатит – воспалительное поражение паренхимы (рабочей ткани) печени;
- гепатоз – невоспалительное поражение печени, которое имеет дистрофическое происхождение;
- инфекционные поражения печени;
- желчнокаменная болезнь – формирование конкрементов (камней) в различных участках желчевыводящей системы;
- рак печени – ее злокачественное новообразование.
Осложнения
Чаще всего гемолитическая желтуха сопровождается возникновением таких осложнений, как:
- желчнокаменная болезнь;
- печеночная недостаточность – нарушение различной степени выраженности функции печени, которое в данном случае возникает из-за ее перегрузки (а именно усиленного связывания билирубина);
- нефропатия – поражение почек на фоне печеночной недостаточности;
- почечная недостаточность – частичное либо полное нарушение функции печени, которое возникает на фоне почечной недостаточности;
- интоксикационный синдром – отравление всего организма свободным билирубином и билирубиново-белковым комплексом.
Лечение гемолитической желтухи
Лечение гемолитической желтухи во многом зависит от патологии, на фоне которой она возникла. Основными задачами являются:
- уменьшение количества свободного билирубина в крови;
- устранение последствий его влияния на ткани.
Привлекаются консервативные методы лечения. Они бывают немедикаментозные и медикаментозные.
К немедикаментозным методам относятся:
- диетотерапия;
- фототерапия;
- гемотерапия.
Что касается диетического питания, то основные рекомендации будут такими:

- ограничение или исключение из рациона жирных, жареных, приправленных блюд, а также продуктов питания, которые содержат большое количество растительной клетчатки;
- отказ от употребления крепкого чая и кофе;
- строгий запрет на прием спиртных напитков (в том числе слабоалкогольных).
Фототерапия является аппаратным методом лечения, при этом кожные покровы пациента «обрабатывают» с помощью света, генерированного специальной аппаратурой. Благодаря такому лечению в тканях уменьшается количество свободного билирубина.
Обменное переливание крови применяется в связи с тем, что билирубин может создавать с белками крови нерастворимые комплексы, которые не выводятся с мочой. У пациента делают забор его крови, вместо этого переливают кровь донора.
Основные медикаментозные назначения при гемолитической желтухе будут такие:
- глюкокортикостероиды – показаны в тех случаях, когда фоном развития описываемого заболевания становятся системные аутоиммунные нарушения;
- цитостатические препараты;
- антибактериальные препараты;
- дезинтоксикационная терапия – проводится с целью выведения билирубина из крови. Пациенту внутривенно капельно вводят глюкозу, сыворотку крови, солевые растворы, белковые препараты, сыворотку крови;
- препараты, которые связывают токсические вещества;
- индукторы ферментов печени – они стимулируют ее работу, благодаря чему связывание билирубина проходит более интенсивно.
В отдельных случаях проводят также хирургическое лечение. Оно показано в таких случаях, как:
- низкая эффективность консервативного лечения;
- его неэффективность;
- ухудшение состояния пациента;
- возникновение осложнений.
При этом проводят спленэктомию – удаление селезенки.
Профилактика
Основными мерами профилактики этого нарушения являются:
- предупреждение, выявление и купирование инфекционных болезней, ряда соматических заболеваний, болезней крови и сосудов, опухолей, системных патологий, на фоне которых может возникать гемолитическая желтуха;
- избегание ситуаций, при которых могут быть травмированы сосуды;
- избегание контакта с разными ядами;
- прием медицинских препаратов по назначению и под контролем врача;
- избегание состояний, способных привести к кровоизлияниям, а также радиоактивного облучения;
- переливание совместимой крови;
- регулярное прохождение профилактических осмотров у терапевта и гематолога даже при отсутствии каких-либо жалоб.
Прогноз
Прогноз при гемолитической желтухе разный. Он зависит от патологии, на фоне которой возникло описываемое заболевание. Если такую патологию выявить своевременно и назначить адекватное лечение, то высоки шансы, что гемолитическая желтуха будет ликвидирована без каких–либо последствий.
Прогноз ухудшается в таких случаях, как:
- лечение самостоятельно с использованием народных методов;
- лечение у так называемых целителей и знахарей;
- позднее обращение в клинику;
- возникновение осложнений;
- детский и пожилой возраст.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
3,363 total views, 2 views today


 (62 голос., средний: 4,34 из 5)
(62 голос., средний: 4,34 из 5)