Гиперальдостеронизм: симптомы, диагностика и лечение
Данное состояние бывает первичным, при нем гиперсекреция обусловлена изменениями в самой коре надпочечников (например, при аденоме). Выделяют также вторичную форму гиперальдостеронизма, вызванную изменениями в других тканях и избыточной продукцией ренина (компонента, отвечающего за стабильность АД).
Обратите внимание: около 70% выявленных случаев первичного гиперальдостеронизма – женщины от 30 до 50 лет
Повышенное количество альдостерона негативно влияет на структурно-функциональные единицы почек (нефроны). В организме задерживается натрий, а экскреция ионов калия, магния и водорода, напротив, ускоряется. Клиническая симптоматика более ярко выражена при первичной форме патологии.
Оглавление:
Причины гиперальдостеронизма
Как протекает патологический процесс?
Симптомы гиперальдостеронизма
Диагностика гиперальдостеронизма
Как проводится лечение гиперальдостеронизма?
Как предупредить гиперальдостеронизм?
Причины гиперальдостеронизма

Почти в 70% случаев первичная форма данного нарушения развивается не фоне синдрома Конна. При нем у больного развивается альдостерома – доброкачественная опухоль коры надпочечников, вызывающая гиперсекрецию гормона.
Идиопатическая разновидность патологии является следствием двусторонней гиперплазии тканей этих парных эндокринных желез.
Иногда первичный гиперальдостеронизм вызван генетическими нарушениями. В некоторых ситуациях этиологическим фактором становится злокачественное новообразование, которое может секретировать дезоксикортикостерон (второстепенный гормон железы) и альдостерон.
Вторичная форма – это осложнение патологий других органов и систем. Она диагностируется при таких серьезных заболеваниях, как цирроз, злокачественная гипертония, ХПН и т. д.
К числу других причин повышения продуцирования ренина, и появления вторичного гиперальдостеронизма относятся:
- недостаточное поступление или активное выведение натрия;
- обезвоживание;
- большая кровопотеря;
- избыточное алиментарное поступление К+;
- злоупотребление мочегонными и слабительными ЛС.
Если дистальные канальцы нефронов неадекватно реагируют на альдостерон (при его нормальном уровне в плазме), диагностируется псевдогиперальдостеронизм. При данном состоянии в крови также отмечается низкий уровень ионов К+.
Обратите внимание: есть мнение, что вторичный гиперальдостеронизм у женщин способен спровоцировать прием оральных средств контрацепции.
Как протекает патологический процесс?
Для первичного гиперальдостеронизма свойственны низкий уровень ренина и калия, гиперсекреция альдостерона и высокое АД.
В основе патогенеза – изменение водно-солевого соотношения. Ускоренная экскреция ионов К+ и активная реабсорбция Na+ приводит к гиперволемии, задержке воды в организме и повышению рН крови.
Обратите внимание: сдвиг рН крови в щелочную сторону получил название метаболического алкалоза.
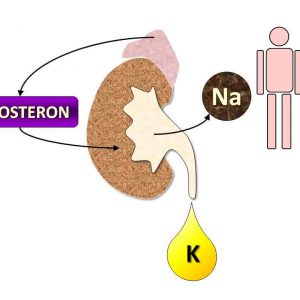
При вторичном гиперальдостеронизме механизм развития патологического состояния – компенсаторный. Патология становится своеобразной ответной реакцией на уменьшение почечного кровотока. Имеет место повышение активности ренин-ангиотензивной системы (вследствие чего возрастает АД) и повышение образования ренина. Значимые изменения со стороны водно-солевого баланса не отмечаются.
Симптомы гиперальдостеронизма
Избыток натрия приводит к повышению артериального давления, увеличению объема циркулирующей крови (гиперволемии) и появлению отеков. Нехватка калия становится причиной хронических запоров и слабости мускулатуры. Кроме того, при гипокалиемиии почки утрачивают способность к концентрации мочи, а на электрокардиограмме появляются характерные изменения. Возможно появление судорожных приступов (тетании).
Признаки первичного гиперальдостеронизма:
- артериальная гипертензия (проявляется повышением АД);
- цефалгии;
- кардиалгии;
- падение остроты зрения;
- нарушения чувствительности (парестезии);
- судороги (тетания).
Важно: у больных, страдающих симптоматической артериальной гипертензией, в 1% случаев обнаруживается именно первичный гиперальдостеронизм.

Недостаток калия является причиной быстрой физической утомляемости. В разных группах мышц развиваются периодические псевдопараличи и судороги. Эпизоды мышечной слабости могут быть спровоцированы не только физическими нагрузками, но и психоэмоциональными стрессами.
В особенно тяжелых клинических случаях первичный гиперальдостеронизм приводит к несахарному диабету (почечного генеза) и выраженным дистрофическим изменениям в сердечной мышце.
Важно: Если нет сердечной недостаточности, то при первичной форме состояния не возникают периферические отеки.
Признаки вторичной формы состояния:
- артериальная гипертензия;
- хроническая почечная недостаточность (ХПН);
- значительные периферические отеки;
- изменения в глазном дне.
Вторичная разновидность патологии характеризуется значительным повышением АД («нижнее» > 120 мм.рт.ст.). Оно с течением времени становится причиной изменений в стенках сосудов, кислородного голодания тканей, кровоизлияний в сетчатку глаза и хронической почечной недостаточности. Низкий уровень калия в крови выявляется редко. Периферические отеки являются одним из наиболее типичных клинических признаков вторичного гиперальдостеронизма.
Обратите внимание: иногда вторичная разновидность патологического состояния не сопровождается повышением АД. В таких случаях, как правило, речь идет о псевдогиперальдостеронизме или генетическом заболевании – синдроме Барттера.
Диагностика гиперальдостеронизма
Для диагностики различных типов гиперальдостеронизма применяются следующие виды клинических и лабораторных исследований:
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- анализ крови «на биохимию»;
- анализ мочи;
- сцинтиграфия;
- селективная венография.
В первую очередь изучается K/Na баланс, состояние ренин-ангиотензиновой системы и выявляется уровень альдостерона в моче. Анализы проводят как в состоянии покоя, так и после специальных нагрузок («маршевая», гипотиазидная, спиронолактоновая).
Одним из важных показателей на начальном этапе обследования является уровень адренокортикотропного гормона (от АКТГ зависит продукция альдостерона).
Диагностические показатели первичной формы:
- уровень альдостерона в плазме относительно высокий;
- активность ренина плазмы (АРП) снижена;
- уровень калия понижен;
- уровень натрия повышен;
- соотношение альдостерон/ренин высокое;
- относительная плотность мочи низкая.
Отмечается повышение суточного выделения с мочой альдостерона и ионов калия.
О вторичном гиперальдостеронизме свидетельствует повышение АРП.
Обратите внимание: если состояние может корректироваться введением глюкокортикоидных гормонов, практикуется т. н. пробное лечение преднизолоном. С его помощью стабилизируется АД и устраняются другие клинические проявления.
Параллельно проводится изучение состояния почек, печени и сердца с помощью УЗИ, эхокардиографии и т.д. Оно нередко помогает выявить истинную причину развития вторичной разновидности патологии.
Как проводится лечение гиперальдостеронизма?
Врачебная тактика определяется формой состояния и этиологическими факторами, приведшими к его развитию.
Пациент проходит комплексное обследование и лечение у специалиста-эндокринолога. Требуются также заключение нефролога, офтальмолога и кардиолога.
Если избыточное продуцирование гормона обусловлено опухолевым процессом (ренинома, альдостерома, рак надпочечников), то показано хирургическое вмешательство (адреналэктомия). В ходе операции пораженный надпочечник удаляют. При гиперальдостеронизме другой этиологии показана фармакотерапия.

Гормональная терапия (при формах, корригируемых глюкокортикоидами) предполагает получение пациентом Дексаметазона или Гидрокортизона.
Лечение вторичного гиперальдостеронизма обязательно включает терапию основного заболевания. В ходе курсовой терапии регулярно проводится мониторинг содержания калия в сыворотке и снимается электрокардиограмма.
Если причиной патологии является стеноз почечных артерий, практикуются реконструктивные вмешательства и стентирование пораженного сосуда.
Важно: При злокачественной опухоли прогноз обычно неутешительный. В остальных случаях ранняя диагностика и адекватная комплексная терапия дают хорошие шансы на выздоровление.
Как предупредить гиперальдостеронизм?
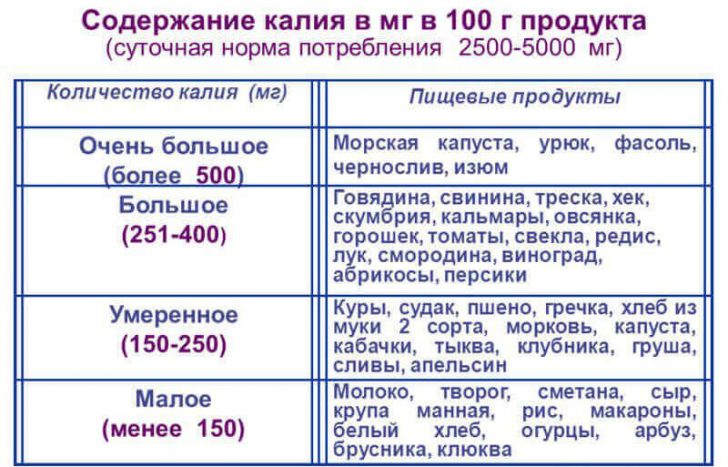
Для профилактики развития и прогрессирования патологии важна регулярная диспансеризация людей с выявленными заболеваниями печени и почек, а также артериальной гипертензией. Они должны неукоснительно соблюдать предписания лечащего врача и придерживаться низкосолевой диеты. Целесообразно также потребление продуктов, богатых калием.
Список продуктов с высоким содержанием калия:
- курага;
- изюм;
- чернослив;
- фасоль и другие бобовые культуры;
- картофель;
- морская капуста;
- кедровые орехи;
- арахис;
- фундук (лещина);
- грецкие орехи;
- горчица.
Плисов Владимир, медицинский обозреватель
12,141 total views, 4 views today


 (206 голос., средний: 4,54 из 5)
(206 голос., средний: 4,54 из 5)