Глубокая пиодермия: симптомы и лечение
Клиническая картина в обязательном порядке проявляется отечностью кожи, болезненностью, покраснением, а также образованием гноя. Но также могут развиваться и другие симптомы, которые зависят от интенсивности воспаления и типа возбудителя.
Диагноз глубокой пиодермии ставят на основании осмотра кожных покровов, а подтверждают с помощью дополнительных методов исследования (наиболее важной является идентификация возбудителя).
Лечение хирургическое (создание условий для оттока гноя) и консервативное (применение антибиотиков, перевязки).
Оглавление: 1. Общие данные 2. Причины 3. Развитие патологии 4. Симптомы глубокой пиодермии 5. Диагностика 6. Дифференциальная диагностика 7. Осложнения 8. Лечение глубокой пиодермии 9. Профилактика 10. Прогноз
Общие данные
При глубокой пиодермии поражены дерма, подкожная жировая клетчатка, а также придатки кожи – волосяные фолликулы, потовые и сальные железы, которые расположены в глубоких слоях кожи.
Глубокая пиодермия является одним из наиболее часто встречающихся нарушений со стороны кожи – она составляет от 30 до 40% всех дерматологических болезней. Одинаково часто развивается у взрослых и детей, мужчин и женщин.
Практически у каждого человека хотя бы несколько раз в жизни возникали различные разновидности глубокой пиодермии. Причинами такой высокой заболеваемости являются:
- широкая распространенность возбудителей (стафилококков и стрептококков);
- их высокая вирулентность (способность вызвать инфекционное заболевание);
- очень большое разнообразие штаммов.
Как правило, данная патология жизни не угрожает, а иногда ликвидируется самостоятельно благодаря хорошей работе иммунной системы. Но описаны случаи, когда гнойная пиодермия становилась причиной:
- развития интоксикации;
- формирования метастатических гнойных очагов;
- появления сепсиса – генерализованного распространения инфекционного агента с током крови или лимфы по всему организму с формированием вторичных гнойных очагов;
- летального исхода из-за развития тяжелых осложнений.
Причины
Непосредственной причиной развития глубокой пиодермии является гноеродная микрофлора. Но выявлено, что и негноеродные возбудители способны привести к развитию данной патологии.
Инфекционные агенты, которых высевали при глубокой пиодермии, бывают:
- патогенные – отличающиеся определенной агрессией по отношению к тканям человека и способные вызвать в них нарушения при любых условиях;
- условно патогенные – те, которые в обычных условиях вреда не причиняют, но при наличии неблагоприятных для организма факторов развивают бурную агрессивную деятельность.
В основном глубокую пиодермию вызывают:
- стафилококки (в том числе золотистый стафилококк);
- стрептококки;
- синегнойная палочка.
Выяснено, что в более 95% случаев описываемого заболевания его провоцирует кокковая флора. Причины этого следующие:
- она очень широко распространена в окружающей среде;
- такая микрофлора живет на поверхности кожи абсолютно здорового человека.
Глубокая пиодермия появляется чаще и развивается быстрее при наличии ряда благоприятных факторов. К таковым относятся:
- травмы;
- снижение иммунитета;
- хронические очаги инфекции в организме;
- некоторые эндокринные патологии;
- истощение организма;
- гиповитаминозы;
- пренебрежение правилами личной гигиены;
- избыточная продукция кожного сала;
- переохлаждение.
Из травм развитию гнойной пиодермии чаще всего способствуют ожоги.
Снижение иммунитета, способствующее появлению глубокой пиодермии, наблюдается при иммунодефицитах:
- врожденных;
- приобретенных.
Если в организме находятся хронические очаги инфекции, это значит, что они являются «поставщиком» патогенной микрофлоры, которая, распространяясь с током крови или лимфы в кожные покровы, провоцирует развитие различных форм глубокой пиодермии.
Из эндокринных патологий чаще всего фоном для развития описываемой патологии становится сахарный диабет – нарушение обмена углеводов из-за нехватки гормона инсулина.
Истощение пациента, способствующее развитию глубокой пиодермии, может наблюдаться в таких случаях, как:
- состояние после операций – особенно длительных полостных;
- заболевания желудочно-кишечного тракта;
- тяжелые травмы;
- тяжелые инфекционные болезни – туберкулез;
- недоедание;
- затяжные диеты;
- анорексия – нервно-психическое расстройство, которое проявляется навязчивым стремлением к похудению и страхом ожирения.
Гиповитаминозы способны привести к развитию пиодермии в случае, если они наблюдаются длительно.
Даже однократное пренебрежение правилами личной гигиены может привести к развитию глубокой пиодермии.
Избыточная продукция кожного сала способствует формированию идеальной среды для развития патогенной микрофлоры, а поэтому приводит к возникновению описываемой патологии.
Переохлаждение кожных покровов ведет к нарушению баланса местных метаболических процессов, что может способствовать присоединению патогенной микрофлоры и развитию глубокой пиодермии.
Развитие патологии
В зависимости от вида возбудителя чаще всего различные формы глубокой пиодермии – чаще всего это:
- стафилодермии;
- стрептодермии;
- стрептостафилодермии – смешанные формы.
Микрофлора тяготеет к тому, чтобы проникать вглубь тканей (в частности, непосредственно вглубь кожи), так как в них больше подходящих условий для размножения и жизнедеятельности. Проникновение происходит через:
- трещины и микротрещины;
- повреждение эпидермиса (поверхностного слоя кожи);
- вдоль волосяных стержней;
- по протокам кожных желез – сальных и потовых.
Попав внутрь тканей, микроорганизмы начинают очень быстро размножаться. В процессе их жизнедеятельности выделяются:
- ферменты, необходимые собственно для активности микробов;
- токсины.
И те, и другие способны вызвать деструкцию (разрушение) клеток кожи. На фоне таких процессов в дерме образуется первичный очаг, но признаков глубокой пиодермии на данном этапе не наблюдается.
Микробные возбудители и любые вещества, которые они выделяют, имеют сильные иммуногенные свойства. Из-за этого буквально сразу после образования первичного очага незамедлительно активируется иммунная система. В порядке очередности наблюдаются следующие реакции:
- к очагу поступают тканевые макрофаги – клетки, которые способны поглощать чужеродные элементы;
- путем хемотаксиса в будущий очаг глубокой пиодермии прибывают нейтрофилы – одна из разновидностей лейкоцитов;
- последними поступают лимфоциты – также разновидность лейкоцитов.
Все клеточные элементы выделяют биологически активные вещества, которые приводят к традиционной тканевой реакции:
- местному отеку;
- гиперемии (покраснению);
- повышению местной температуры;
- болезненным ощущениям.
Именно в это время и развивается первая стадия глубокой пиодермии – формирование воспалительного очага и его дальнейшее увеличение.
Если у человека нормальный иммунитет, то он ограничивает воспалительный процесс – тот на окружающие ткани не распространяется. При этом наблюдается следующее:
- нейтрофилы атакуют патогенные микроорганизмы, а также собственные поврежденные ткани (во втором случае патологический процесс называется вторичной альтерацией – повреждением);
- формируется гной. Он состоит из фрагментов возбудителей, разрушенных собственных клеток и погибших нейтрофилов.
Симптомы глубокой пиодермии
Существует несколько форм глубокой пиодермии, симптомы которых отличаются. Это:
- глубокий гнойный фолликулит;
- вульгарная эктима;
- язвенно-вегетирующая пиодермия.
Глубокий гнойный фолликулит – инфекционное гнойное поражение глубоких отделов волосяного фолликула. Это одна из самых легких форм глубокой пиодермии. Ее отличие от обычного фолликулита – деструктивное поражение волосяных луковиц. Симптомы следующие:
- боли в области воспаления;
- припухание тканей;
- покраснение кожных покровов над очагом поражения;
- при прогрессировании – выбухание над кожей гнойного очага, который просвечивается через кожу.
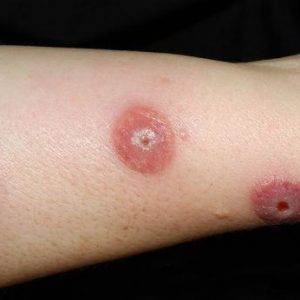
Вульгарная эктима – это разновидность глубокой пиодермии, которую вызывает стрептококковая микрофлора. При этом чаще всего поражены кожные покровы голени. В основном развивается у ослабленных больных, но иногда возникает и у здоровых – по причине большого скопления стрептококковой микрофлоры на коже и наличии в ней мелких повреждений, которые в обычных условиях не расцениваются как раны, так как образуются на микроскопическом уровне. Клиническая картина при эктиме следующая:
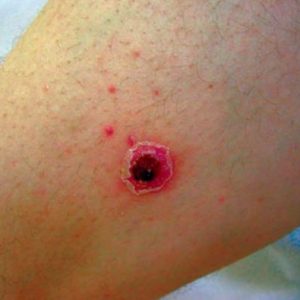
- пустула исчезает, и на ее месте появляется типичный очаг глубокой пиодермии – болезненное изъязвление, окруженное выраженным воспалительным ободком, со слоем гноя на дне;
- через 2-3 недели после формирования язвы она начинает постепенно рубцеваться – возникает заметный шрам.
Язвенно-вегетирующая пиодермия – это разновидность глубокой пиодермии, которая проявляется эрозиями и которую вызывает смешанная микрофлора. «Лидерами» являются золотистый стафилококк и стрептококки группы А. Язвенно-вегетирующая пиодермия такого вида в основном развивается у ослабленных пациентов:
- истощенных лиц;
- страдающих алкоголизмом;
- пожилых.
Эрозии имеют следующие характеристики:
- по локализации – развиваются на нижних конечностях;
- по форме – неправильной формы;
- по контурам – с рваными краями, которые окружены ободком воспаления;
- по типу дна – покрыты коркой или гноем;
- по запаху – если возникают выделения, то эрозии источают неприятный зловонный запах.
Такие эрозии длительное время не заживают и склонны к повторному возникновению или появлению на других участках кожи.
Также к глубоким пиодериям можно отнести:
- фурункулы;
- карбункулы;
- гнойные гидрадениты.
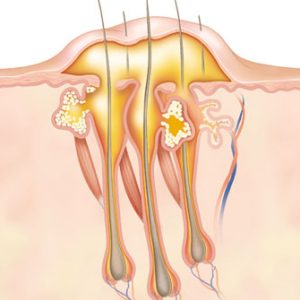
Карбункул – гнойно-некротическое поражение нескольких волосяных мешочков с вовлечением в патологический процесс окружающих тканей. При нем поражаются более глубокие слои дермы и подкожной жировой клетчатки. Сначала в глубине кожи появляется плотный, горячий и болезненный инфильтрат, кожа над ним синюшно-багровая. Далее формируются пустулы, которые прорывают, при этом выделяются гной и некротические стержни. Появляется изъязвление, которое очищается и заживает – формируется рубец. Характерно нарушение общего состояния организма – гипертермия (повышение температуры тела) до 38,0-39,0 градусов по Цельсию, слабость.
Гнойный гидраденит – гнойное воспаление потовых желез. Гнойники возникают в подмышечных впадинах, околососковых и аногенитальной областях. Сначала появляется болезненный синюшный узел, который подвергается нагноение. Через несколько дней он самопроизвольно вскрывается, выделяется обильное количество гноя. Происходит очищение от гноя и заживление, при этом рубцевание наблюдается крайне редкое. Общая симптоматика слабая.
Диагностика
Поставить диагноз разных форм глубокой пиодермии несложно – это делают на основании жалоб пациента, анамнеза болезни, данных осмотра. Но также важным является уточнение деталей – в частности, определения разновидности возбудителя, который спровоцировал развитие гнойного процесса.
При физикальном обследовании выявляются:
- при осмотре – припухлость тканей, покраснение кожи над гнойным очагом;
- при пальпации (прощупывании) – болезненность, припухлость, повышение местной температуры.
Из инструментальных методов исследования в диагностике глубокой пиодермии используются:
- пункция – прокол гнойного очага с отсасыванием гнойного содержимого, которое затем изучают под микроскопом;
- биопсия – забор фрагментов раневой поверхности с последующим изучением под микроскопом. Потребуется для оценки состояния тканей в подозрительных случаях – например, при их нетипичном виде, слишком плотных стенках язвы, заживающей после очищения от гноя, и так далее;
- ревизия с помощью хирургического зонда – если при гноеобразовании сформировался глубокий «кратер», то его характеристики изучают с помощью хирургического зонда. Также, использовав зонд, можно ощупано дно язвы.
Если имеется подозрение на формирование метастатических гнойных очагов, то могут быть использованы:
- ультразвуковое исследование мягких тканей;
- рентгенологическое обследование органов грудной клетки;
- рентгенологическое обследование органов живота;
- компьютерная томография (КТ) – наиболее информативна для анализа твердых тканей, поэтому ее применяют при подозрении на поражение костей (в частности, остеомиелита – гнойного расплавления костной ткани с формированием свищей);
- магнитно-резонансная томография (МРТ) – наиболее информативна при изучении мягких тканей.
Лабораторные методы исследования, которые применяются, это:

- посев крови на стерильность – выполняется при прогрессировании любой из форм глубокой пиодермии, когда имеется подозрение на развитие сепсиса. В норме кровь человека стерильна;
- бактериоскопическое исследование – под микроскопом исследуют пунктат, в нем идентифицируют возбудителя. Также выявляют большое количество лейкоцитов, иногда – эритроциты;
- бактериологическое исследование – проводят посев пунктата на питательные среды, несколько дней ожидают роста колоний, по их характеристикам определяют вид возбудителя. Чаще всего выявляются стафилококки или стрептококки, нередко – смешанная микрофлора. Также данный метод диагностики используют для определения чувствительности инфекционного агента к антибиотикам, что является важным для последующих врачебных назначений;
- гистологическое исследование – под микроскопом изучают гистологическое (тканевое) строение биоптата. Это, в первую очередь, важно для подтверждения или отрицания диагноза злокачественной патологии – ряд таких новообразований может проявляться в виде язвы, которая также способна нагноиться при присоединении вторичной инфекции.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику поводят между формами глубокой пиодермии. Также нужно отличать гнойный фолликулит и серозный.
В ряде случаев требуется проведение диффдиагностики между язвами, которые формируются при описываемой патологии, и злокачественными новообразованиями в форме язв.
Осложнения
Глубокую пиодермию могут осложнять:
- лимфангит – воспалительное поражение лимфатических сосудов;
- менингит – воспалительный процесс в мозговых оболочках. Особенно часто он развивается при расположении очагов гнойной пиодермии в пределах носогубного треугольника – там имеются анастомозы (сообщения) кровеносных сосудов, по которым инфекция заносится в структуры черепа;
- абсцесс – ограниченный гнойник мягких тканей;
- флегмона – разлитое гнойное поражение мягких тканей;
- сепсис – тяжелое состояние из-за распространения инфекции по всему организму. Может сопровождаться формированием вторичных гнойников в органах и тканях;
- токсический шок – тяжелое нарушение микроциркуляции из-за массового поступления токсинов микроорганизмов в кровь.
Лечение глубокой пиодермии
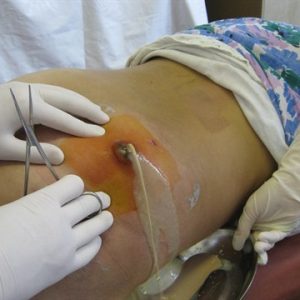
В хирургии существует правило: «Если имеется гной – его следует удалить». Поэтому если проявляются признаки скопления даже небольшого количества гноя, это является показанием для его эвакуации хирургическим методом. Ранее предпринимаемые попытки пункции гнойников и отсасывания гноя оказались неэффективными – гнойная полость должна быть широко раскрыта для адекватного оттока патологического содержимого.
Строго воспрещено:
- вскрывать участки гноя самостоятельно – такую манипуляцию должен проводить хирург в условиях поликлиники либо хирургического стационара;
- греть очаги нагноения – это может быть чревато более широким распространением патологического процесса.
Хирургическое вмешательство может быть разного объема в зависимости от размеров гнойного очага, но зачастую проводятся следующие манипуляции:
- вскрытие гнойного очага. При этом всегда следует помнить о наличии возможных «карманов», гнойных затеков, поэтому вскрытие должно быть при необходимости широким;
- санация (очистка) гнойного очага методом промывания антисептическими растворами;
- дренирование резиновыми выпускниками (узкими длинными полосками), а при вскрытии больших гнойных очагов – тонкими полихлорвиниловыми трубками. Конец выпускников или трубок вводят в полость гнойника, другой выводят наружу для выведения остаточного гнойного содержимого и промывных вод;
- накладывание повязки с гипертоническим раствором.
Ушивание послеоперационной раны не проводится.
Одновременно привлекают консервативную терапию. В ее основе – следующие назначения:
- обезболивающие средства;
- перевязки. До полного очищения послеоперационной раны применяются антисептические препараты местного назначения, далее – регенерирующие средства, ускоряющие зарастание полости бывшего гнойника грануляционной тканью:
- стафилококковый анатоксин, антистафилококковая гипериммунная плазма – в сложных случаях.
Профилактика
Правила профилактики глубокой пиодермии очень простые – это:
- соблюдение правил личной гигиены;
- правильная и своевременная обработка повреждений кожи;
- профилактика развития любой инфекции в организме, а если она уже развилась – своевременное выявление очагов и их ликвидация. Особенно это касается кариеса (повреждения твердых тканей зуба), хронических инфекции ЛОР-органов и так далее.
Прогноз
Прогноз при глубокой пиодермии в целом благоприятный – ее хорошо научились лечить в современной хирургии.
Прогноз ухудшается у ослабленных пациентов со сниженным уровнем иммунитета, так как за довольно короткий период времени возможно развитие тяжелых осложнений, которые способны привести к летальному исходу.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
7,990 total views, 1 views today


 (56 голос., средний: 4,27 из 5)
(56 голос., средний: 4,27 из 5)