Костный панариций большого пальца кисти
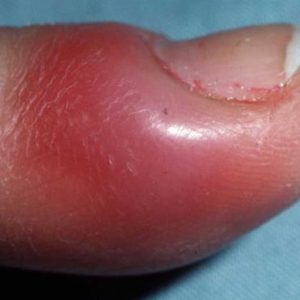
Это очень «неудобное» заболевание – без участия большого пальца кисти невозможно полноценно выполнять многие действия, а задействовать его не представляется возможным по причине выраженной дергающей боли и отека.
Учитывая размеры пальца, проблема кажется небольшой – но это неверное заключение: на фоне костного панариция могут возникнуть многие неприятные осложнения, в том числе критические.
В основе лечения – хирургическая операция по устранению гноя и отмерших фрагментов кости. В запущенных случаях приходится прибегать к ампутации.
Оглавление: 1. Общие данные 2. Причины 3. Развитие патологии 4. Симптомы костного панариция большого пальца 5. Диагностика 6. Дифференциальная диагностика 7. Осложнения 8. Лечение костного панариция большого пальца 9. Профилактика 10. Прогноз
Общие данные
Костный панариций большого пальца кисти – это одна из разновидностей его гнойного воспаления. Диагностируется часто – в зависимости от регионов заболеваемость составляет от 37 до 60% от всех гнойно-воспалительных процессов со стороны пальцев кисти.
Выяснено, что первичная форма патологии встречается всего у 5-10% больных, остальные 90-95% выпадают на вторичное воспаление кости.
В максимальном большинстве случаев (до 80%) поражается ногтевая (конечная) фаланга, что объясняется особенностями ее кровоснабжения.
Мужчины болеют значительно чаще, чем женщины – это связано с их более частым привлечением в сферу физического труда, при котором всегда имеется риск травмирования пальца и занесения в рану инфекции. Чаще заболевают в среднем трудоспособном возрасте – от 25 до 45 лет (хотя болезни подвергаются все возрастные группы – от 1 года жизни и до глубокой старости). Как правило, с жалобами, которыми манифестирует костный панариций, в клинику обращаются:
- трактористы;
- слесари;
- грузчики;
- разнорабочие;
- носильщики
и так далее.
Причины
Прямая причина развития гнойного воспаления, коим является костный панариций большого пальца кисти, это бактерии, которые способны спровоцировать развитие гнойного процесса. Чаще всего высевались:
- стафилококки (в числе первых – золотистый стафилококк);
- синегнойная палочка;
- кишечная палочка;
- энтерококки;
- стрептококки
и некоторые другие.
Нередко высеваются ассоциации микроорганизмов (сразу несколько видов возбудителей). Изолированное, «чистое» поражение одним только видом патогенной микрофлоры наблюдается довольно редко. Чаще всего к ассоциациям склонны стрептококки.
Первичная форма костного панариция развивается в случае, когда патогенная микрофлора, минуя другие органы и ткани, «оккупирует» сразу костные ткани большого пальца кисти и вызывает в них гнойный процесс. Это наблюдается при травме большого пальца с нарушением целостности его тканей – такой процесс может развиться при резаных, рубленых, укушенных, колотых, рваных, огнестрельных ранах.
Причинами вторичной формы описываемой патологии являются:
- гематогенный (с током крови) занос инфекции из гнойных очагов (даже отдаленных);
- так называемые параоссальные гематомы – скопление крови в мягких тканях, непосредственно соседствующих с костью;
- другие виды панарициев.
В последнем случае это панариции:
- подкожный;
- сухожильный;
- суставной;
- подногтевой;
- околоногтевой;
- паронихия – воспаление околоногтевого валика.
Из всех панарициев подкожный является наиболее частой причиной, которая приводит к развитию костного нагноения большого пальца кисти. Причина простая – подножная форма этой патологии возникает чаще, чем другие формы. Это, в свою очередь, связано с такими факторами, как:
- довольно быстро нарастающая локальная (местная) интоксикация тканей;
- выраженные (порой критические) нарушения местного кровообращения. Такие сбои, в свою очередь, возникают при воспалительном поражении клетчатки, которая прилегает к кости пальца, и, как результат, может образоваться «порочный круг» (состояние, при котором одна патология возникает по причине другой, и наоборот).

Гнойное разрушение кости большого пальца, возникшее на фоне сухожильного панариция, зачастую проявляется расплавлением проксимальной фаланги (той, что ближе к кисти). Оно возникает реже, чем на фоне подкожного панариция, но последствия более критичны, так как при этом страдает функция сустава между большим пальцем и пястной костью, панариций «выключает» палец из работы.
Суставная форма замыкает «тройку» тех видов панарициев, которые чаще всего становятся толчком для развития вторичного панариция большого пальца кисти. Другие формы в совокупности своей довольно редко становятся причиной описываемой патологии, но их не следует исключать, выявляя, почему возник костный панариций.
Изучен ряд факторов, которые хоть и не становятся непосредственной причиной развития костного панариция большого пальца кисти, но при наличии инфекции ускоряют развитие гнойно-воспалительного процесса. Это довольно распространенные, общеизвестные факторы, которые часто провоцируют возникновение других патологий (в частности, гнойно-воспалительных). Но их нередко выпускают из поля зрения, не понимая, почему, казалось, на фоне благополучия большой палец кисти буквально прогнил до кости. Чаще всего это такие факторы, как:
- эндокринные патологии;
- общее истощение организма;
- снижение иммунитета различного генеза;
- обменные сбои;
- трофические нарушения;
- сбои со стороны микроциркуляции.

У пациентов с сахарным диабетом пораженная кость хуже очищается от гноя, репарация (восстановление) тканей проходит медленнее, осложнения наблюдаются гораздо чаще. Для развития костного панариция другие эндокринные сбои не имеют такого большого значения, как его имеет сахарный диабет. Также выяснено, что ампутацию большого пальца кисти по причине развития его костного панариция наиболее часто проводят у пациентов сахарным диабетом.
Общее истощение организма опосредованно способствует развитию описываемого заболевания. Замечено, что костный панариций большого пальца кисти чаще развивается у пациентов на фоне таких заболеваний и патологических состояний, как:
- гиповитаминоз – нехватка витаминов;
- общее истощение после перенесенных тяжелых болезней, затянувшихся операций, критических состояний;
- недоедание или несбалансированное питание (с недостаточным количеством в пище белков, жиров, углеводов, микроэлементов).
Снижение иммунитета является абсолютно объяснимым фактором, способствующим более быстрому развитию патологии, которая описывается. При ухудшении иммунного ответа организма патогенная микрофлора беспрепятственно проникает в костные ткани большого пальца и провоцирует развитие в них гнойно-воспалительного процесса. В свою очередь, к такому ухудшению иммунитета могут привести:
- врожденные патологии иммунной системы;
- химиотерапия в анамнезе (купирование злокачественных патологий с помощью цитостатиков – специальных препаратов, которые убивают опухолевые клетки);
- прием гормональных препаратов (в частности, не под контролем со стороны врача).
Из всех обменных сбоев для развития костного панариция в целом и поражения большого пальца кисти в частности наибольшее значение имеет нарушение обмена минеральных веществ.
Трофические нарушения, на фоне которых нагноение кости встречается чаще, могут развиваться не только из-за нарушения кровоснабжения костных тканей, но и из-за сбоя иннервации. Чаще всего это нарушения местного характера – на уровне мелких веточек периферических нервов, которые иннервируют костные элементы пальца.
Сбой микроциркуляции – это нарушение со стороны мелких кровеносных сосудов на уровне тканей. Чаще всего его провоцируют:
- продолжительное воздействие холода – например, когда человек длительное время работает на открытом воздухе при минусовых температурах, выполняя какую-то работу буквально «голыми руками» и не используя при этом варежки/рукавицы;
- вибрация – мелкое дрожание каких-либо предметов, которые находятся в руке (тоже касается профессиональной деятельности);
- раздражающее воздействие некоторых веществ – может наблюдаться как в силу профессиональной деятельности, так и при контакте с агрессивными химическими веществами в бытовых условиях.
Развитие патологии
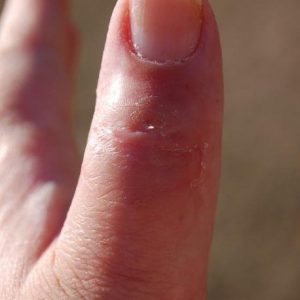
Микроорганизмы, способные вызвать нагноение, попадают в костные ткани большого пальца контактным или гематогенным (через сосуды) путем. Практически сразу развиваются следующие процессы – надкостница (тонкая соединительнотканная пленка, покрывающая кость) и мозговое вещество воспаляются, а в самой кости формируются секвестры – очаги омертвения.
Описываемая патология довольно быстро развивается из-за местных анатомических особенностей:
- объем тканей пальца маленький, поэтому очень быстро охватывается воспалением;
- сосуды, питающие надкостницу, очень деликатные, местное кровообращение довольно быстро страдает, надкостница не получает необходимой порции питания. А так как она сама служит источником питания для поверхностных слоев кости – они также начинают голодать, что ведет к более быстрому развитию деструктивного процесса.
Костный панариций в основном поражает дистальную (конечную) фалангу большого пальца кисти. Выделены его разновидности, которые влияют на тактику лечения описываемой патологии:
- краевой (или продольный) секвестр;
- секвестр с сохранением основания фаланги;
- полная секвестрация фаланги.
При краевом (продольном) секвестре наблюдается следующее:
- кость разрушается в каком-то определенном месте (локально);
- надкостница поражается незначительно, наблюдаются отдельные очаги ее гнойного расплавления;
- подвижность большого пальца сохраняется, могут наблюдаться ее небольшие нарушения, но в целом палец остается дееспособным.
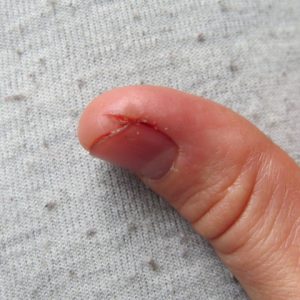
При образовании секвестра с сохранением основания фаланги гной разъедает кость выше основания. Так как кровоснабжение отдельных частей фаланги является независимым, это способствует быстрому восстановлению кости, но при условии, что надкостница сохранена благодаря своевременному врачебному вмешательству. Такой секвестр (очаг омертвевшей и выгнившей ткани) может быть разного размера, именно от его величины зависит тактика хирурга – сохранение или ампутация фаланги.
При полной секвестрации фаланги кость изменяется полностью – она буквально окружена гноем. Опасность заключается в том, что патологический процесс очень быстро распространяется на сухожильное влагалище (своеобразную «муфту», которая его окружает). Надкостница прогнивает полностью. В ней могут оставаться какие-то неомертвевшие участки, но их недостаточно, чтобы надкостница возобновилась полностью. Такая форма костного панариция большого пальца кисти требует ампутации.
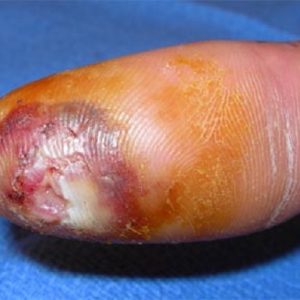
Симптомы костного панариция большого пальца
В силу особенностей кровоснабжения большой палец относится к структурам кисти, которые чаще всего подвергаются гнойному разрушению при инфекционном поражении (в «тройку лидеров» входят дистальные фаланги первого, второго и третьего пальцев).
При первичной форме поражении патология развивается остро, без клинических «вступлений». Больной предъявляет жалобы на такие нарушения, как:
- выраженная отечность фаланги;
- покраснение кожных покровов, которые затем становятся багрово-синюшными;
- боли;
- вынужденное положение большого пальца.
Характеристики болей:
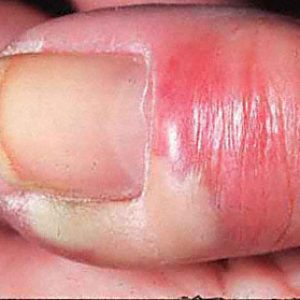
- по распространению – иррадиируют (отдают) в кисть;
- по характеру – пульсирующие, дергающие;
- по интенсивности – сильные;
- по возникновению – появляются практически сразу с момента возникновения патологии.
Движения пальца (активные и пассивные) невозможны из-за усиления болевых ощущений, он находится в положении вынужденного сгибания.
Признаки нарушения общего состояния указывают на развитие гнойной интоксикации. Это:
- гипертермия (повышение температуры тела) – нередко до 39,0-40,0 градусов по Цельсию
- слабость;
- чувство разбитости.
При вторичном поражении патология развивается поэтапно. Как правило, сперва развивается клиника подкожного панариция:
- ограниченный отек;
- гиперемия кожных покровов;
- боль;
- невозможность выполнения функций.
При последующем распространении гноя на костные структуры клиническая картина нарастает, боли могут наблюдаться на грани невыносимых. Если гнойник самостоятельно вскрылся через кожу, симптоматика становится менее выраженной, температура тела снижается.
Диагностика
Диагноз костного панариция большого пальца кисти ставят на основании жалоб больного, анамнестических деталей, данных осмотра, а при необходимости – результатов дополнительных методов обследования. При вторичной форме из анамнеза нередко выясняется, что пациент в течение 10-14 дней болел другой формой панариция.
При физикальном обследовании отмечается следующее:
- при осмотре – при довольно быстром прогрессировании патологии палец находится в полусогнутом положении, деформирован, при поражении конечной фаланги похож на булаву, кожа, покрывающая пораженную фалангу, синюшная, гладкая и блестящая. При прорыве гноя визуализируется отверстие с вытекающим оттуда гноем;
- при пальпации (прощупывании) – отмечаются напряженность тканей пальца, припухлость, резкая болезненность.
Инструментальные методы обследования, которые могут быть задействованы в диагностике костного панариция большого пальца кисти, следующие:
- зондирование – в гнойный ход, образовавшийся при прорыве гнойника, осторожно вводят зонд, с его помощью «нащупывают» изъеденную поверхность кости;
- рентгенография пальца – на рентгенологическом снимке отмечается разрушение костной ткани. Если в патологический процесс вовлекается сустав, это проявляется на снимке как неровность суставных поверхностей.
Лабораторные методы обследования, которые являются информативными в диагностике описываемого заболевания, это:
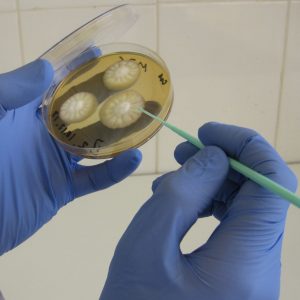
- бактериоскопическое исследование – под микроскопом изучают гнойное отделяемое, идентифицируют возбудителя;
- бактериологическое исследование – проводят посев гнойного отделяемого на питательные среды, по колониям определяют возбудителя, спровоцировавшего развитие костного панариция. Также метод используют для выявления чувствительности возбудителя к антибиотикам.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику костного панариция большого пальца кисти зачастую проводят с такими патологиями, как:
- гнойный тендовагинит – поражение сухожилия;
- флегмона пальца – разлитое гнойное поражение мягких тканей;
- злокачественное образование на стадии распада.
Осложнения
Описываемая болезнь чаще всего сопровождается такими осложнениями, как:
- пандактилит – воспалительное поражение всех тканей большого пальца;
- флегмона кисти – ее разлитое гнойное поражение;
- глубокая флегмона предплечья – распространение гнойного процесса на структуры предплечья;
- гнойный артрит лучезапястного сустава – его гнойное воспаление;
- сепсис – распространение инфекции с током крови по всему организму;
- контрактура – ограничение подвижности в межфаланговом и фаланго-пястном суставах;
- анкилоз – полное обездвиживание указанных суставов.
Лечение костного панариция большого пальца
В основе лечения лежит хирургическое вмешательство, консервативная терапия применяется в качестве вспомогательной. Во время операции проводят следующие манипуляции:
- гнойник вскрывают;
- проводят ревизию мягких тканей и кости;
- все измененные мягкие ткани и костные секвестры удаляют. Высечение пораженных костных тканей должно быть экономным. Если обнаруживаются отдельно расположенные здоровые фрагменты кости, которые при этом сохраняют связь с периостом, их не удаляют;
- операционную рану промывают антисептическим раствором, дренируют, не ушивают.
Уже во время операции оценивают шансы костной ткани на восстановление, при мизерных шансах выполняют ампутацию пораженной фаланги. При этом тщательно взвешивают все «за» и «против» ампутации, так как отсутствие первого пальца существенно ухудшает функциональные возможности кисти. Абсолютным показанием к ампутации является угроза дальнейшего распространения инфекции. Но палец стараются сберечь при малейшей возможности – кисть более функциональна даже при деформированном или ограниченном в движениях большом пальце, чем при его отсутствии.
Тактика лечения после операции следующая:
- перевязки;
- антибактериальная терапия. При этом не только назначают системные антибиотики (в виде таблеток или инъекций), но также их во время перевязок вводят в послеоперационную рану;
- при выраженном интоксикационном синдроме – инфузионная терапия. При этом внутривенно капельно вводят солевые растворы, электролиты, глюкозу, свежезамороженную плазму и так далее.
Профилактика
В основе профилактики костного панариция большого пальца кисти – следующие мероприятия:
- избегание любых действий, которые могут привести к травмированию пальца в частности и кисти в целом;
- при неотвратимом риске производственной или бытовой травматизации – использование перчаток;
- своевременное обращение в клинику при травмах и признаках воспалительных процессов со стороны кисти;
- правильное лечение других форм панариция;
- укрепление иммунитета;
- коррекция обменных, трофических и микроциркуляторных нарушений.
Прогноз
Прогноз при костном панариции большого пальца кисти разный – он зависит от того, как быстро костные ткани втянуты в патологический процесс и насколько агрессивной является патогенная микрофлора, спровоцировавшая развитие этой болезни.
При своевременном удалении гнойного содержимого и адекватной антибиотикотерапии удается сохранить ткани и функциональность пальца. В запущенных случаях процесс удается купировать, но возможно укорочение пальца и нарушение его функций.
Прогноз резко ухудшается при таких обстоятельствах, как:
- позднее обращение в клинику;
- самолечение – особенно методом «выгревания».
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
7,523 total views, 1 views today


 (56 голос., средний: 4,45 из 5)
(56 голос., средний: 4,45 из 5)