Лактационный мастит: причины, симптомы, лечение, профилактика

Признаки заболевания отображают симптоматику других маститов – это боли в молочной железе, ее отечность, покраснение, напряжение тканей, повышение температуры тела, общая слабость.
Диагностику также проводят методами, которые привлекаются в изучении других маститов. Учитывают жалобы пациентки, данные дополнительных методов обследования – ультразвукового, компьютерных, пункционного, бактериоскопического и бактериологического.
Негнойный лактационный мастит лечат консервативными методами, гнойный – оперативными.
Оглавление: 1. Лактационный мастит: что это 2. Причины лактационного мастита 3. Развитие патологии 4. Симптомы лактационного мастита 5. Диагностика 6. Дифференциальная диагностика 7. Осложнения 8. Лечение лактационного мастита 9. Профилактика 10. Прогноз
Лактационный мастит: что это
Лактационный мастит является одним из наиболее частых осложнений, которые возникают в послеродовом периоде. Заболеваемость разная в разных регионах – на сто рожениц заболевает от трех до двадцати. Причем, в первые 1-2 месяца диагностируют около 80-85% всех лактационных маститов, возникших в послеродовом периоде.
Это заболевание является наиболее часто возникающей формой всех маститов без исключения – оно возникает у девяти пациенток из десяти, у которых была диагностирована какая-либо форма мастита.
Из ста пациенток с лактационным маститом правостороннее поражение наблюдалось у 80-85 женщин – это связывают с неудобством при сцеживании правой молочной железы левой рукой, из-за чего в железе возникает застой, присоединяется инфекция, развивается лактационная форма мастита.
Причины лактационного мастита
Непосредственная причина развития описываемого заболевания – поражение молочной железы инфекцией. Остальные факторы являются способствующими, так как без наличия инфекции к лактационному маститу не приводят. В редких исключениях начальный период патологического процесса может проходить как асептический, но он рано или поздно трансформируется в инфекционный.
Как и другие заболевания с инфекционным компонентом, лактационный мастит могут вызвать возбудители:
- неспецифические;
- специфические.
Неспецифической микрофлорой является та, которая способна спровоцировать целый ряд заболеваний, а не только мастит. К специфическим относятся инфекционные агенты, от наличия которых зависит возникновение некоторых инфекционных патологий (от микобактерий туберкулеза – развитие туберкулеза, от бледной трепонемы – возникновение сифилиса, от бруцелл – появление бруцеллеза и так далее). В то же время все специфические возбудители могут спровоцировать возникновение и неспецифических патологий (абсцесса, флегмоны, перитонита, а в данном случае – лактационного мастита).
Помимо этого, все инфекционные агенты, которые способны вызвать возникновение описываемого заболевания, разделяют и по другим критериям – на патогенные и условно-патогенные. Патогенными является те, которые в любо случае вызывают патологию (в данном случае – лактационный мастит). Условно-патогенные же при обычных условиях болезни не вызывают, но начинают проявлять болезнетворные свойства, если возникают определенные (патогенные) условия – ослабление организма, изменение режима температуры и влажности и так далее.
Самыми частыми причинами возникновения лактационного мастита являются стафилококки и стрептококки. Причем, стафилококковый лактационный мастит возникает у девяти из десяти больных, у которых был выявлен какой-либо мастит.
Изучен ряд факторов, при наличии которых лактационный мастит возникает чаще и протекает более тяжело. Наиболее значимыми являются:
- лактостаз;
- трещины сосков;
- уже имеющиеся в организме очаги инфекции;
- иммунные нарушения;
- нарушение принципов асептики и антисептики;
- несоблюдение женщиной принципов санитарно-гигиенического режима;
- общее ослабление организма.
Лактостаз (застой молока в дольках и протоках молочной железы) способствует присоединению инфекционного агента. Помимо этого, запускаются процессы молочнокислого брожения, а это еще больше способствует возникновению воспалительного процесса в молочной железе.
Инфекция может попасть в ткани молочной железы различными путями (про них будет сказано ниже), но чаще всего она «пробирается» через трещины сосков, которые могут возникать по различным причинам – неправильной технике кормления ребенка, несоблюдению санитарно-гигиенических норм и так далее.
Через трещины сосков инфекционный агент проникает в ткани молочной железы и вызывает развитие лактационного мастита. Но если в организме уже имеются очаги инфекции, то она проникает в ткани железы – в результате такого двойного микробного удара риск развития лактационного мастита повышается. Причем, данные очаги могут формироваться при возникновении как острых, так и хронических инфекционных заболеваний (обычно акушерско-гинекологической сферы).
Если у женщины имеются нарушения иммунитета, то это способствует активизации инфекционного агента – риск возникновения лактационного мастита возрастает. При осложненном течении беременности и родов иммунный фактор еще более уязвим.
В силу высоких требований к асептике и антисептике их нарушение в последние годы редко становится причиной возникновения лактационного мастита, но отдельные случаи все же фиксируются. Возбудитель может попасть в ткани молочной железы из-за неправильной или недостаточной обработки инфицированных поверхностей в стационаре, инфицирования спецодежды медицинского персонала, нарушения правил стерилизации медицинского инструментария и так далее.
Также способствовать развитию лактационного мастита может нарушение санитарно-гигиенических норм самой женщиной.
Лактационный мастит «охотнее» возникает на фоне общего ослабления организма женщины – в частности, в тех случаях, если у нее имеются хронические затяжные патологии либо она перенесла во время беременности хирургические вмешательства.
Развитие патологии
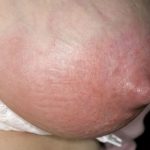
Инфекция попадает в ткани молочной железы извне через трещины, раны ли ранки, из соседних инфицированных тканей грудной стенки, с током крови и/или лимфы. Ткани железы довольно чувствительные, местный иммунитет развит слабо, поэтому воспаление возникает практически сразу – обычно в промежутке времени от нескольких часов до одних суток после того, как молочная железа была инфицирована.
Инфекционный агент, не ощутив должного иммунного сопротивления, вызывает ряд морфологических изменений в тканях – выход из клеток медиаторов воспаления (биологически активных веществ, которые раздражают клетки и ткани), собственное раздражение ими клеточных и тканевых структур, возникновение типичного воспалительного ответа организма в виде отека тканей, экссудации (выхода жидкости в ткани), гиперемии (покраснения), усиление притока крови к тканям
Какие участки молочной железы поражены обычно при лактационном мастите? Это могут быть и протоки, и дольки железы – обычно процесс «комплексный». В зависимости от типа тканевых нарушений лактационный мастит может быть экссудативный (с преобладанием среди изменений отечности), инфильтративный (с уплотнением ткани), гнойный и реже – гангренозный (с омертвением тканей).
Симптомы лактационного мастита
Застойные явления (в данном случае – лактостаз) – один из важных способствующих факторов не только описываемого заболевания, но и других инфекционных патологий. Поэтому в целом клиника лактационного мастита более выраженная, чем клиника других маститов. При этом симптоматика может быть и местной, и общей.
К местным симптомам лактационного мастита относятся:
- болевой синдром;
- гиперемия кожных покровов;
- отек;
- нарушение отток молока.
Характеристики болей будут такими:
- по локализации – в пораженном участке молочной железы, но очень часто патологический процесс охватывает всю молочную железу, поэтому генерализованный болевой синдром неизбежен;
- по распространению – боли никуда не отдают;
- по характеру – при негнойных формах боли обычно ноющие, при гнойных дергающие и распирающие;
- по выраженности – сперва незначительные, но быстро нарастают;
- по возникновению – возникают практически через несколько часов с момента инфицирования молочной железы, далее усиливаются с прогрессированием патологии и при ходьбе, поворотах и наклонах туловища.
Так как нередко процесс генерализованный, то возникает гиперемия кожи всей молочной железы. Это касается и отека. Молочная железа при этом похожа на дыню с блестящей кожурой.
Если лактационный мастит развился до стадии нагноения, то возникают признаки нарушения общего состояния организма. Это типичные проявления интоксикационного синдрома – а именно:
- гипертермия – повышение температуры тела. Она достигает 37,5-39,0 градусов по Цельсию, иногда повышается и больше;
- озноб. Состояние озноба в сочетании с повышением температуры тела называют лихорадкой;
- общая слабость;
- разбитость, недомогание, ощущение «подкашивания ног»;
- ухудшение аппетита – вплоть до его исчезновения;
- ухудшение сна;
- головные боли.
При лактационном мастите общие проявления развиваются практически вслед за местными. Но из-за того что лактационный мастит возник у женщины, ослабленной беременностью и родами, общая симптоматика может быть особо выраженной, то иногда приводит к гипердиагностике (постановке диагнозов тех заболеваний, которые на данный момент у пациента не имеются).
Диагностика
Диагноз лактационного мастита ставят на основании жалоб пациентки, данных анамнеза (истории развития) патологии, результатов дополнительных методов обследования (физикальных, инструментальных, лабораторных). Также учитывают наличие периода лактации.
Так как лактационный мастит часто возникает еще при пребывании женщины в роддоме, за ним наблюдают буквально с первых часов развития, поэтому необходимости выяснять детали анамнеза нет. Но у женщины могут уточнить:
- не переносила ли она во время беременности травм молочной железы, медицинских манипуляций на ней, инфекционных болезней других органов и тканей;
- как женщина может охарактеризовать изменение общего состояния.
При проведении физикального обследования врач выявляет следующее:
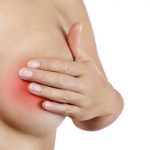
- при местном осмотре – пораженная молочная железа увеличена в размерах, ткани опухшие и напряжены, кожные покровы покрасневшие, из соска выделяется гнойное содержимое, которое смешивается с молоком и может содержать следы крови;
- при пальпации (прощупывании) – определяется уплотнение и болезненность молочной железы, при формировании гнойного очага обнаруживают симптом флюктуации – ощущение «зыбления» жидкости под пальцами. Пациентка сама может обнаружить у себя такие проявления. Также при пальпации обнаруживают увеличение и болезненность регионарных лимфатических узлов.
Какие инструментальные методы исследования привлекаются в диагностике лактационного мастита? Это:
- ультразвуковое исследование (УЗИ) – с помощью ультразвукового сигнала обнаруживают один или несколько очагов уплотнения, которые при нагноении трансформируются в полости с гноем. Определяют количество очагов, их размеры, форму, контуры, состояние окружающих тканей;
- компьютерная томография (КТ) – с помощью компьютерных срезов определяют начальные стадии воспалительного процесса и собственно нагноения, что важно для быстрого купирования патологии;
- мультиспиральная компьютерная томография (МСКТ) – является усовершенствованной разновидностью компьютерной томографии, с помощью которой можно получить больше информации про состояние тканей железы;
- магнитно-резонансная томография (МРТ) – задачи те же, что и при проведении КТ и МСКТ, но информативность при изучении мягких тканей более высокая;
- радиоизотопное сканирование – пациентку внутривенно вводят специальный фармакологический препарат с радиоизотопами, они по кровеносному руслу попадают в ткани молочной железы и при томографическом сканировании создают цветное изображение. По его характеристикам выявляют изменения в тканях молочной железы;
- биопсия – проводится целью дифференциальной диагностики в сомнительных случаях. При этом проводят забор тканей молочной железы, которые отправляют в лаборатории для изучения под микроскопом;
- пункция – ее проводят при подозрении на гнойную трансформацию патологии. При этом мягкие ткани молочной железы прокалывают длинной тонкой иглой, гной при его наличии отсасывают и отправляют в лабораторию для микроскопии (исследования под микроскопом).
Лабораторные методы, которые используются в диагностике лактационного мастита, это:
- общий анализ крови – обнаруживают увеличение количества лейкоцитов (лейкоцитоз) и СОЭ (скорости оседания эритроцитов), при гнойном процессе – смещение лейкоцитарной формулы влево;
- бактериоскопическое исследование – проводят микроскопию (изучение под микроскопом) выделений из сосков, если таковые имеются, и пунктата, в них идентифицируют инфекционный агент, спровоцировавший возникновение негнойного мастита;
- бактериологическое исследование – проводят посев выделений из соска со стороны поражения и пунктата на питательные среды, ожидают рост колоний, по их характеристикам идентифицируют возбудителя, который вызвал лактационный мастит. У этого метода еще одна миссия – определение чувствительности инфекционного агента к антибактериальным препаратам, которую учитывают при последующих назначениях;
- биохимический анализ крови – выявляют в большом количестве C-реактивный белок, что является лабораторным отображением воспалительного процесса;
- гистологическое исследование – под микроскопом изучают тканевую структуру биоптата. Это важно для дифференциальной диагностики со злокачественными опухолями;
- цитологическое исследование – под микроскопом изучают клеточную структуру биоптата, цель та же.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику лактационного мастита проводят редко – признаки воспаления и нагноения на фоне лактации позволяют поставить диагноз с высокой степенью вероятности. Но в ряде случаев дифференциальную диагностику все же проводить необходимо – а именно с такими заболеваниями и патологическими состояниями, как:
- туберкулез молочной железы – ее поражение микобактериями туберкулеза (палочкой Коха);
- сифилис молочной железы – ее поражение бледной трепонемой;
- маститоподобный рак (другое название – отечный рак молочной железы) – злокачественная опухоль, при которой возникает выраженный отек молочной железы;
- стадия распада злокачественного новообразования молочной железы.
Осложнения
Лактационный мастит может сопровождаться как местными, так и системными осложнениями.
Из местных чаще всего возникают следующие осложнения:
- флегмона молочной железы – ее нагноение, которое не имеет четких границ;
- свищ – патологический ход в мягких тканях, возникающий при их «проедании» гноем.
Так как защитные силы женщины после беременности и родов ослаблены, инфекция достаточно часто генерализуется (распространяется по всему организму). Попав в кровеносную либо лимфатическую систему, она оттуда попадает во все органы и ткани. Чаще всего возникают такие осложнения, как:
- сепсис – широкое распространение возбудителя из воспаленной молочной железы по всему организму, формирование вторичных, или метастатических, очагов в разных органах и тканях. Причем, такие очаги могут быть как воспалительными, так гнойно-воспалительными;
- инфекционно-токсический шок – нарушение микроциркуляции тканей, спровоцированное воздействием на мелкие сосуды токсинов микроорганизмов, вызвавших лактационный мастит, и продуктов их распада;
- лимфаденит – воспалительное поражение регионарных лимфоузлов;
- лимфангит – воспаление стенки лимфатических сосудов;
- плеврит – воспалительный процесс в плевре (соединительнотканной пленке, один листок которой выстилает изнутри грудную стенку, а другой покрывает легкие);
- менингит – воспалительное поражение мозговых оболочек;
- энцефалит – воспалительный процесс в тканях головного мозга;
- мениноэнцефалит – воспаление одновременно в мозговых оболочках и тканях;
- арахноидит – воспалительное поражение паутинной оболочки головного мозга.
Лечение лактационного мастита
Лечение лактационного мастита зависит от вида патологии. Оно бывает общее и местное. При этом привлекаются консервативные и оперативные методы.
Консервативное лечение проводят при негнойных формах лактационного мастита. В основе общего лечения – следующие общие назначения:
- антибактериальные препараты – для ликвидации инфекции;
- нестероидные противовоспалительные препараты (НПВП) – для купирования воспалительных явлений в тканях пораженной молочной железы;
- иммунномодуляторы – для стимуляции иммунного ответа организма в ответ на микробную интервенцию;
- витамины – внутрь либо парентерально;
- инфузионная терапия – проводится при возникновении интоксикационного синдрома. Пациентке внутривенно капельно вводят электролиты, солевые и белковые препараты, глюкозу, сыворотку крови, свежезамороженную плазму и так далее.
Местными консервативными назначениями являются:
- сцеживание молока;
- возвышенное расположение молочной железы, которое обеспечивается бюстгальтером либо повязкой;
- физиотерапевтические методы (при отсутствии признаков нагноения, иначе возможно распространение гноя на здоровые ткани) – УВЧ, СВЧ и другие.
При признаках нагноения проводят оперативное вмешательство:
- делают разрезы молочной железы (радиальные, околососковые и так далее – в зависимости от расположения гнойника);
- освобождают ткани железы от гнойного содержимого;
- санируют полость гнойника антисептическими растворами;
- дренируют полость – вводят в нее полихлорвиниловые трубки, другие концы которых выводят наружу для оттока остаточного содержимого.
В послеоперационном периоде также проводят озвученное консервативное лечение.
Профилактика
Основными методами профилактики лактационного мастита являются:
- предупреждение, выявление и купирование лактостаза, трещин сосков и иммунных нарушений;
- ликвидация уже имеющихся в организме очагов инфекции;
- соблюдение принципов асептики и антисептики;
- соблюдение женщиной принципов санитарно-гигиенического режима;
- общее укрепление организма.
Прогноз
Прогноз при лактационном мастите в целом благоприятный, но для благополучного исхода необходимо своевременно выявить патологию и провести адекватное лечение.
Прогноз ухудшается в таких ситуациях, как:
- самолечение;
- лечение у всевозможных знахарей;
- позднее обращение в клинику;
- возникновение осложнений.
Осложнения описываемого заболевания возникают быстрее, чем осложнения других форм мастита, поэтому клинические решения по диагностике и лечению необходимо принимать быстрее.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
2,419 total views, 1 views today

