Медицинский аборт: показания, противопоказания, сроки выполнения
Абортом (в переводе с латыни abortus – выкидыш) называется прерывание беременности, которое случилось в сроке до 22 недель. Различают искусственные и самопроизвольные аборты. Официальная статистика в Российской Федерации не подразделяет аборты на медицинские и самопроизвольные, считается общая цифра. Так в 2017 году в России зафиксировано 600 тысяч прерываний беременности, а 20 лет назад (1997 год) эта цифра составляла 2498 тысяч. Несмотря на доступность контрацептивных средств, до 57% всех нежеланных беременностей заканчиваются искусственным прерыванием.
Оглавление: 1. Определение термина 2. Показания к медицинскому аборту - Медицинские показания 3. Противопоказания 4. Необходимое обследование 5. Аборт в I триместре 6. Аборт во II триместре 7. Постабортный период - Рекомендации женщинам 8. Осложнения после медицинского аборта
Количество абортов в РФ превышает число рожденных детей в 2 и более раз. Причем около 15% искусственно прерванных беременностей заканчиваются осложнениями, а до 8% женщин приобретают бесплодие.
Синонимом самопроизвольного аборта является выкидыш (в раннем или позднем сроке). Искусственный аборт может быть либо медицинским либо криминальным.
Определение термина
При несоблюдении хотя бы одного из перечисленных требований прерывание беременности переходит в разряд криминальных, что относится к уголовным преступлениям.
Показания к медицинскому аборту
Медицинское прерывание гестации делится на раннее и позднее. Ранний мед. аборт производится в сроке до 12 недель и специальных показаний не требует, достаточно лишь желания женщины (в РФ и в ряде других стран).
Поздний мед. аборт выполняется в любом сроке гестации в случае медицинских показаний и до 22 недель по социальным причинам.
Постановление правительства России (2.02.12 год) регламентирует производство мед. аборта в поздних сроках лишь в случае беременности, которая наступила после изнасилования.
Медицинские показания
Прерывание беременности в любом сроке гестации проводится по следующим причинам:
- алкоголизм, наркомания;
- активная форма туберкулеза;
- опасные инфекционные болезни, перенесенные в период текущей беременности (краснуха, токсоплазмоз, некоторые гельминтозы);
- онкозаболевания, лечение которых требует назначения цитостатических препаратов или лучевой терапии;
- резкое ухудшение здоровья матери, в результате чего пролонгирование беременности может привести к ее гибели;
- тяжелая эндокринная патология (сахарный диабет, не поддающийся компенсации, надпочечниковая недостаточность);
- болезни кроветворной системы;
- психические болезни, в том числе некупирующиеся приступы эпилепсии, каталепсия;
- тяжелая патология сердца (врожденные и приобретенные сердечные пороки, нарушение ритма, инфаркт миокарда);
- острое нарушение работы бронхолегочной системы (бронхиальная астма) и мочевыделительной (гломерулонефрит, единственная почка);
- вирусные гепатиты В и С в острую фазу;
- впервые выявленная ВИЧ-инфекция;
- антенатальная гибель плода;
- несовместимые с жизнью или грубые пороки развития эмбриона;
- хромосомные аномалии плода (болезнь Дауна и прочие).
Противопоказания
Производство медицинского аборта противопоказано в следующих ситуациях:
- воспалительные болезни репродуктивной системы, в том числе кольпит;
- острые инфекционные болезни или обострение хронических;
- гнойные процессы различной локализации (флегмона, карбункул, фурункулез);
- значительный срок гестации, когда пролонгирование беременности безопаснее ее прерывания;
- 6 месяцев и меньше после предыдущего аборта или выкидыша.
С осторожностью медицинский аборт выполняется при наличии коагулопатий (высокий риск кровотечения в интра- и послеоперационном периодах), заболеваний крови и непереносимости лекарств (в случае необходимости проведения общего обезболивания).
Необходимое обследование
Перед прерыванием гестации необходимо посетить гинеколога, который выполнит первичный осмотр (бимануальная пальпация матки, придатков, осмотр влагалищных стенок и шейки в зеркалах). После гинекологического осмотра назначается следующее обследование:
- общие анализы крови, мочи;
- коагулограмма;
- группа крови, резус-фактор (их значения важны в сроках 8 и более недель);
- мазки из шеечного канала, влагалища, уретры на микрофлору;
- цитологический мазок;
- кровь на сифилис, гепатиты, ВИЧ;
- флюорографическое исследование;
- кровь на ХГЧ;
- консультация терапевта.
По показаниям назначаются УЗ-сканирование матки и придатков, кольпоскопия, ЭКГ, консультации узких специалистов (хирург, эндокринолог, кардиолог).
В случае планируемого прерывания беременности в поздних сроках обязательно прохождение УЗИ плода, амнио- и/или кордоцентеза. При наличии злокачественного образования необходимы данные цитологического и гистологического исследований.
Аборт в I триместре
Медицинский аборт до 12 недель выполняют следующими способами:
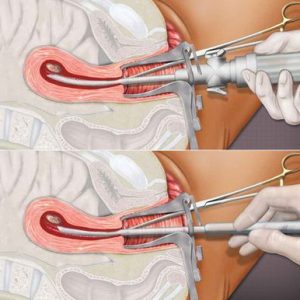
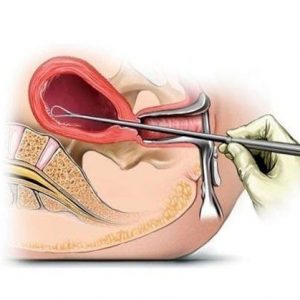
- Хирургический аборт или кюретаж матки. Считается травматичной операцией, высокий риск возникновения интраоперационных осложнений ввиду использования острых инструментов (кюретки разных номеров). Требует дилатации шеечного канала расширителями Гегара до 9 – 12 номеров (зависит от срока гестации). Выполняется под внутривенным наркозом в стационарных условиях. После расширения цервикального канала и зондирования маточной полости, плодное яйцо отслаивается от маточной стенки и выскабливается. Манипуляция продолжается 15 – 45 минут.
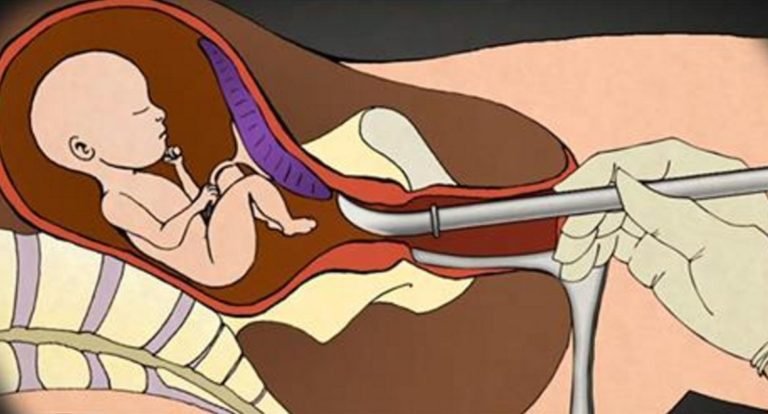
Чем больше срок гестации, тем продолжительнее операция и выше вероятность развития интра- и постоперационных осложнений.
Аборт во II триместре
Для прерывания беременности на поздних сроках используются следующие методики:
- Введение простагландинов. Препараты вводятся интрацервикально (ламинарные палочки), интраамнионально или экстраамнионально. Постановка палочек ламинарий в цервикальный канал способствуют его механическому расширению вследствие гигроскопичности и дальнейшего набухания ламинарий. Также простагландины, содержащиеся в ламинариях, вызывают сокращения матки, что способствует отслойке плаценты и выкидышу. Ламинарии оставляют в шейке матки на 6 – 9 часов, после расширения ее канала назначаются утеротоники внутривенно. Если выкидыш не произошел, предлежащую часть эмбриона захватывают щипцами Мюзо, к которым крепят груз до 0,5 кг. Данный метод является высокотравматичным, риск возникновения осложнений очень велик.
- Амниоинфузия гипертонического раствора. В полость плодного пузыря после его предварительной пункции и эвакуации амниотических вод вводится гиперосмолярный раствор (20% хлористый натрий или глюкоза) из расчета 0,01 л на каждую неделю гестации (25 недель – 250 мл). Беременность прерывается в течение 12 – 24 часов. При отсутствии эффекта внутривенно капельно вводятся сокращающие и простагландины, вскрывается плодный пузырь. Введение гипертонического хлористого натрия противопоказано пациенткам с гестозами, патологией печени и почек, заболеваниями сердца. Метод целесообразней применять на 18 – 21 неделях гестации.
Индуцированные роды с помощью «заливки» гипертонического раствора могут сопровождаться появлением следующих осложнений: некроз тканей при проникновении в них хлористого натрия, сердечная недостаточность и последующий отек легких, гипернатриемия, приводящая к анурии, шок.
- Гистеротомия или малое кесарево сечение. Выполняется на сроках 22 и более недель. Проводится при наличии противопоказаний к консервативным методам прерывания, непереносимости лекарств и невозможности индуцированных родов через естественные пути (рубец на матке).
Постабортный период
В постабортном периоде пациентке следует контролировать температуру тела, частоту пульса и выделения из половых путей. Продолжительность кровяных выделений (от умеренных до мажущих) после прерывания гестации составляет 7 – 10 суток. Обработка наружных гениталий должна проводиться дважды в день антисептическими растворами. Явка на прием в женскую консультацию (при отсутствии осложнений) назначается через 7 – 10 дней после выписки. При высоком риске возникновения инфекционных осложнений назначаются антибиотики короткими курсами. Для восстановления гормонального фона рекомендуется прием оральных контрацептивов минимум 3 месяца.
Рекомендации женщинам
В постабортном периоде пациенткам рекомендуют:
- соблюдение полового покоя в течение 4 недель (до наступления менструации);
- отказ от приема ванн, посещения бассейна, бани и сауны первые 2 недели;
- соблюдение интимной гигиены;
- контроль работы кишечника и мочевого пузыря (их наполнение препятствует сокращениям матки);
- ежедневный контроль температуры в первые 7 суток после процедуры;
- исключение переохлаждений и подъема тяжестей первые 3 недели;
- обращение к врачу при появлении следующих симптомов: обильные кровяные выделения, гипертермия, боли в животе, задержка менструации или раннее ее наступление.
Осложнения
Осложнения, которые могут спровоцировать прерывание беременности, подразделяют на ранние и поздние.
К ранним осложнениям относятся интраоперационные и развивающиеся сразу после манипуляции:
- перфорация (прокол) матки;
- нарушение целостности шейки матки в ходе дилатации ее канала;
- остатки плодного яйца (требует повторного выскабливания);
- гипотоническое кровотечение (возникает во время процедуры и требует скорейшего ее завершения с последующим введением сокращающих препаратов);
- гематометра (развивается при спазме внутреннего зева, что ведет к скоплению кровяных сгустков в маточной полости);
- плацентарный полип (задержка в матке части хориона/плаценты с последующим ее прорастанием соединительной тканью, что провоцирует длительные умеренные или мажущие кровянистые выделения).
Поздние осложнения включают:
- воспалительные болезни органов малого таза (аднексит, эндометрит, параметрит, пельвиоперитонит);
- расстройства менструального цикла;
- постабортная депрессия;
- изоиммунизация (при выполнении аборта у резус-отрицательных пациенток);
- непроходимость или частичная проходимость фаллопиевых труб (провоцирует эктопическую беременность или бесплодие);
- синдром Ашермана (внутриматочные синехии);
- деформация шейки рубцами, формирование ИЦН;
- аномалии родовых сил в будущих родах;
- сбои в работе эндокринной, сердечно-сосудистой и прочих систем;
- повышение риска возникновения патологий молочных желез.
Созинова Анна Владимировна, акушер-гинеколог
8,531 total views, 1 views today


 (48 голос., средний: 4,63 из 5)
(48 голос., средний: 4,63 из 5)