Метаболический синдром: диагностика, лечение, ожирение при МС у женщин и мужчин
Проблема метаболического синдрома (МС) на сегодняшний день принимает размах настоящей эпидемии практически во всех цивилизованных странах. Поэтому его изучением уже много лет серьезно занимаются многие международные врачебные организации. В 2009 году ученные в области медицины составили список определенных критериев, позволяющих диагностировать у больного развитие метаболического синдрома. Этот список вошел в документ под названием “Согласование определения метаболического синдрома”, под которым подписалось определенное количество серьезных организаций, в частности: Всемирная организация здравоохранения (ВОЗ) и Международная ассоциация по изучению ожирения.
Оглавление: 1. Опасность метаболического синдрома 2. Причины возникновения и развития метаболического синдрома 3. Симптомы метаболического синдрома 4. Методы диагностики метаболического синдрома - Диагностика метаболического синдрома с помощью лабораторных анализов 5. Статистические данные по метаболическому синдрому 6. Способы лечения метаболического синдрома - Лечение МС посредством медикаментов - Корректировка образа жизни при лечении МС - Польза физической активности для профилактики и лечения МС - Основы правильного питания при лечении метаболического синдрома - Профилактика ожирения и развития метаболического синдрома
Опасность метаболического синдрома
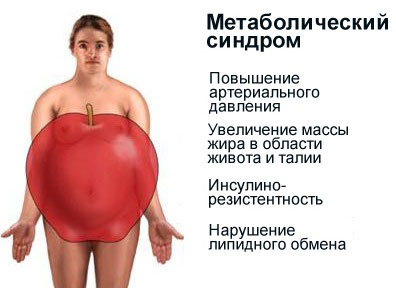
Стоит отметить, что такое расстройство организма, как метаболический синдром или синдром резистентности к инсулину, не является отдельным заболеванием, а представляет собой комплекс патологических изменений, происходящих во всех системах человеческого организма на фоне ожирения.
В результате метаболических нарушений больной страдает одновременно от таких четырех заболеваний, как:
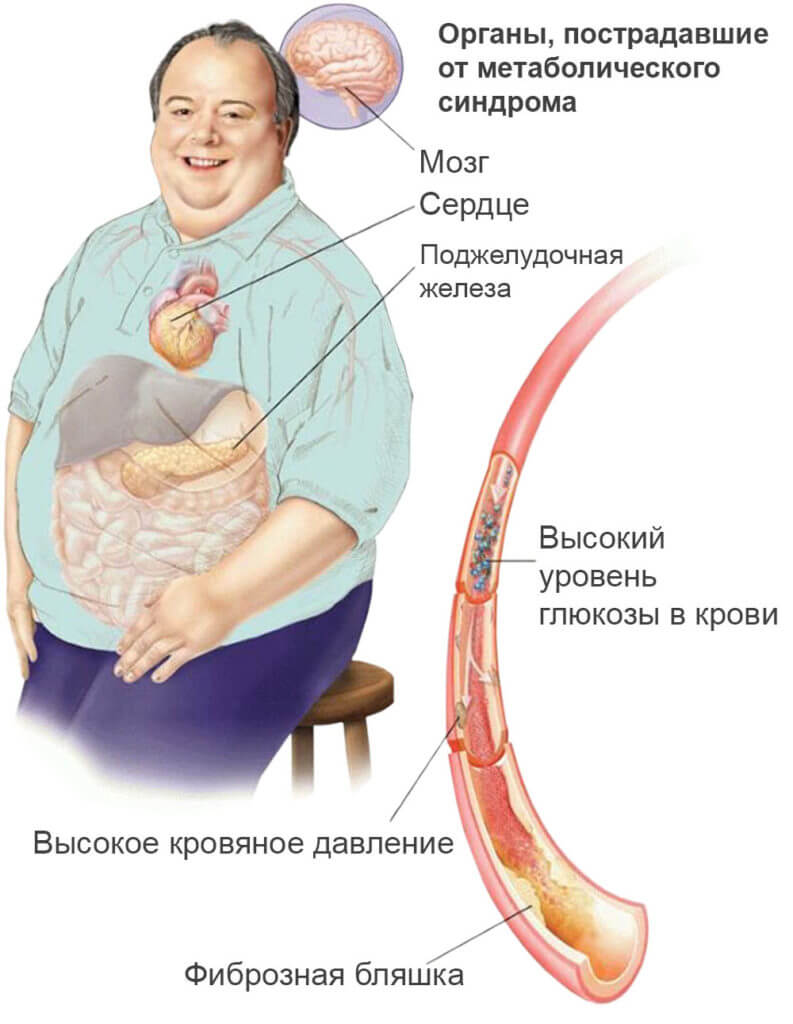
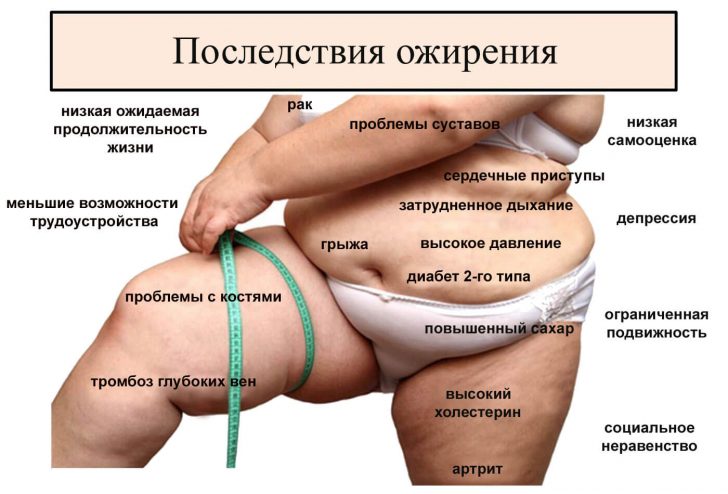
Этот “букет” болезней очень опасен для человека, поскольку грозит развитием таких серьезных последствий, как: сосудистый атеросклероз, эректильная дисфункция, поликистоз яичников, жировое перерождение печени, подагра, тромбоз, инсульт сосудов головного мозга и инфаркт миокарда.
При МС клетки перестают воспринимать гормон инсулин, в результате чего он не выполняет свое предназначение. Начинается развитие инсулинорезистентности и нечувствительности к инсулину, впоследствии чего клетки плохо усваивают глюкозу и происходят патологические изменения всех систем и тканей.
Согласно статистическим данным, МС страдают преимущественно мужчины, у женщин риск поражения этим недугом увеличивается в пять раз в период и после менопаузы.
Следует отметить, что на сегодняшний день синдром резистентности к инсулину не лечится. Однако при грамотном медицинском подходе, рациональном питании и здоровом образе жизни можно на достаточно длительное время стабилизировать состояние. Кроме того, некоторые изменения, развивающиеся при данном синдроме, носят обратимый характер.
Причины возникновения и развития метаболического синдрома
Для начала разберемся, какую же роль играет гормон инсулин в организме человека? Среди множества функций инсулина, самой важной его задачей является установка связи с инсулиночувствительными рецепторами, находящимися в мембране каждой клетки. Посредством таких связей клетки имеют возможность получать глюкозу, поступающую из межклеточного пространства. Потеря рецепторной чувствительности к инсулину способствует тому, что и глюкоза и сам гормон накапливаются в крови, от чего и начинает развиваться МС.
Основные причины инсулинорезистентности – нечувствительности к инсулину:
- Предрасположенность на генетическом уровне. При мутации гена, отвечающего за развитие синдрома резистентности к инсулину:
- клетки могут иметь недостаточное количество рецепторов, с которыми должен связываться инсулин;
- рецепторы могут не иметь чувствительность к инсулину;
- иммунная система может вырабатывать антитела, блокирующие работу инсулиночувствительных рецепторов;
- поджелудочная железа может вырабатывать инсулин аномального характера.
- Высококалорийное питание, которое считается одним из самых важных факторов, провоцирующих развитие МС. Поступающие с пищей животные жиры, а точнее содержащие в них насыщенные жирные кислоты, в большом количестве являются главной причиной развития ожирения. Вызывая изменения в мембранах клеток, жирные кислоты снижают их чувствительность к действию инсулина.
- Слабая физическая активность, при которой снижается скорость всех обменных процессов в организме. Это же относится и к процессу расщепления и усвоения жиров. Жирные кислоты уменьшают чувствительность рецепторов клеточной оболочки к инсулину, тем самым не дают транспортироваться глюкозе во внутрь клетки.
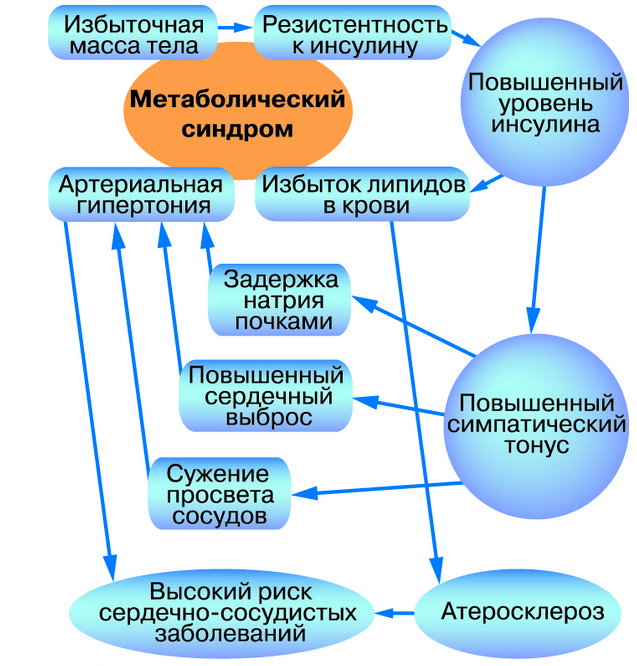
- Хроническая артериальная гипертония, которая отрицательно сказывается на процессе периферического кровообращения, что в свою очередь снижает чувствительность тканей к инсулину.
- Низкокалорийные диеты. Если суточный объем поступающих в организм килокалорий составляет менее 300 ккал, то организму приходится скапливать запасы путем усиленного жироотложения. В организме запускается процесс необратимого нарушения обмена веществ.
- Хронические стрессы. Психологические нагрузки длительного характера отрицательно влияют на процесс нервной регуляции органов и тканей, в результате этого происходит гормональный сбой. Нарушается производство гормонов, в том числе инсулина, а также чувствительность клеток на них.
- Прием таких гормональных препаратов, как кортикостероиды, глюкагон, тиреоидные гормоны и пероральные контрацептивы. Они снижают возможности клетки поглощать глюкозу и параллельно уменьшают чувствительность рецепторов к инсулину.
- Гормональные сбои. В организме человека жировая ткань – это эндокринный орган, который продуцирует гормоны, снижающие чувствительность клеток к инсулину. При этом, чем больше избыточных жировых отложений, тем ниже чувствительность тканей.
- Возрастные изменения у представителей мужского пола. Чем старше мужчина, тем ниже уровень выработки мужского гормона — тестостерона, и выше риск развития ожирения, гипертонической болезни и инсулинорезистентности.
- Остановки дыхания во сне (апное). При остановках дыхания во сне возникает кислородное голодание мозга и интенсивный выброс соматотропного гормона, который продуцирует развитие клеточной нечувствительности к инсулину.
- Неправильный подход к лечению сахарного диабета – назначение инсулина больше необходимой нормы. При большой концентрации инсулина в крови возникает привыкание рецепторов. Организм начинает вырабатывать своеобразную защитную реакцию от большого количества инсулина – инсулинорезистентность.
Симптомы метаболического синдрома
МС развивается по следующей схеме. Слабая физическая активность и высококалорийное питание провоцируют изменения в работе рецепторов клеток: они становятся менее восприимчивы к инсулину. В связи с этим поджелудочная железа, пытаясь обеспечить клетки необходимой для их жизнедеятельности глюкозой, начинает вырабатывать большее количество инсулина. В результате в крови образовывается переизбыток гормона – развивается гиперинсулинемия, отрицательно воздействующая на липидный обмен и работу сосудов: человек начинает страдать ожирением и высоким артериальным давлением. Поскольку в крови остается большое количество неусвоенной глюкозы, это приводит к развитию гипергликемии. Переизбыток глюкозы снаружи клетки и дефицит внутри приводит к разрушению белков и появлению свободных радикалов, повреждающих клеточную мембрану, тем самым вызывая их преждевременное старение.
Процесс изменений, разрушающих организм, запускается незаметно и безболезненно, но это ничуть не делает его менее опасным.
Внешние симптомы МС:
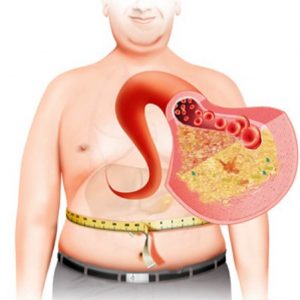
- Висцеральное (абдоминальное, или верхнее) ожирение, при котором избыточная жировая масса откладывается в верхней половине туловища и в районе живота. При висцеральном ожирении скапливается подкожный жир. Кроме того, жировая ткань обволакивает все внутренние органы, сдавливая их и усложняя их работу. Жировая клетчатка, выполняя роль эндокринного органа, выделяет гормоны, продуцирующие воспалительные процессы и повышающие уровень фибрина в крови, что увеличивает риск тромбообразования. Как правило, при верхнем ожирении окружность талии у мужчин составляет свыше 102 см, а у женщин – более 88 см.
- Постоянно появляющиеся красные пятна в области груди и шеи. Это объясняется повышенным давлением. Так, при ожирении показатели систолического давления крови превышают 130 мм рт. ст., а диастолического – 85 мм рт. ст.
Ощущения больного при развитии МС:
- вспышки плохого настроения, особенно в голодном состоянии. Плохое настроение, агрессия и раздражительность больного объясняется поступлением недостаточного количества глюкозы в клетки головного мозга;
- частые головные боли. При МС головная боль является результатом повышенного давления или сужения сосудов посредством атеросклеротических бляшек;
- боли в области сердца, которые вызваны нарушением питания сердца из-за отложений холестерина в коронарных сосудах;
- периодически учащающееся сердцебиение. Высокая концентрация инсулина ускоряет сердцебиение, увеличивая при этом объем выбрасываемой крови при каждом сокращении сердца. Впоследствии чего в начале утолщаются стенки левой половины сердца, а в перспективе начинается изнашивание мышечной стенки;
- сильная утомляемость, связанная с глюкозным “голоданием” клеток. Несмотря на то, что в крови высокий уровень сахара, из-за низкой чувствительности клеточных рецепторов к инсулину, клетки недополучают необходимую им глюкозу и остаются без источника энергии;
- очень хочется сладкого. Из-за глюкозного “голодания” мозговых клеток, в еде отдается предпочтение сладкому и углеводам, способствующим кратковременному улучшению настроения. При метаболическом синдроме человек равнодушен к овощам и белковой пище (мясо, яйца, кисломолочная продукция), после употребления которых возникает сонливость;
- http://bystrajadieta.ru/wp-content/uploads/2016/06/sladkaja-dieta-6.jpg
- тошнота и нарушение координации движений, связанные с повышенным внутричерепным давлением, которое возникает в следствие нарушения оттока крови из мозга;
- периодически возникающие запоры. Высокая концентрация инсулина в крови и ожирение замедляют работу желудочно-кишечного тракта;
- сильная потливость, чувство неутолимой жажды и сухость во рту. Симпатическая нервная система под влиянием инсулина воздействует на слюнные и потовые железы, угнетая их.
Методы диагностики метаболического синдрома
С проблемой синдрома резистентности к инсулину следует обращаться к врачам-эндокринологам. Но поскольку при этом заболевании организм человека страдает одновременно от разнообразия патологических изменений, может потребоваться помощь еще нескольких специалистов: кардиолога, диетолога или терапевта.
Врач-эндокринолог для постановки диагноза проводит опрос и осмотр пациента. Чтобы проанализировать, какие именно причины способствовали набору лишнего веса и развитию МС, специалист должен собрать информацию по следующим пунктам:
- условия и образ жизни;
- с какого возраста начался набор лишнего веса;
- страдает ли от ожирения кто-нибудь из родственников;
- особенности рациона питания, пищевые предпочтения (сладкая и жирная пища);
- артериальное давление;
- страдает ли больной сердечнососудистыми заболеваниями.
При осмотре пациента:
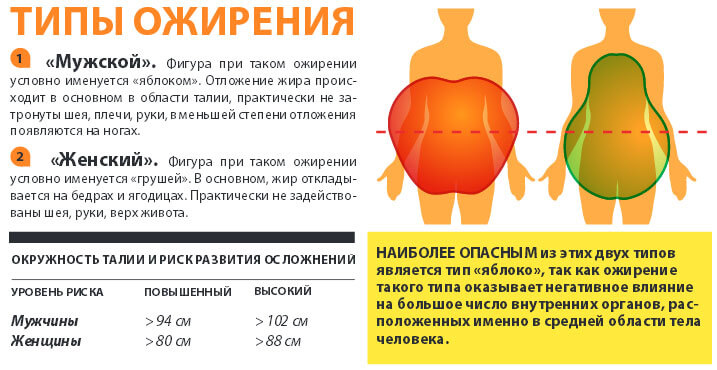
- Определяется тип ожирения. Ожирение бывает по мужскому типу (абдоминальное, висцеральное, верхнее) или по женскому типу (гиноидное). В первом случае избыточная жировые отложения скапливаются в районе живота и в верхней половине тела, а во втором — на бедрах и ягодицах.
- Измеряется обхват талии (ОТ). При развитии ожирения ОТ у мужчин составляет более 102 см, а у женщин – свыше 88 см. Если имеется генетическая предрасположенность, то ожирение диагностируют при ОТ: у мужчин – 94 см и более, у женщин – от 80 см.
- Вычисляется соотношение обхвата талии и обхвата бедер (ОТ/ОБ). У здорового человека данный коэффициент, как правило, не превышает 1,0 для мужчин и 0,8 для женщин соответственно.
- Определяется масса тела и измеряется рост.
- Вычисляется индекс массы тела (ИМТ), представляющий собой соотношение показателя веса и показателя роста.
- Проверяется тело на наличие растяжек (стрий) на коже. При резком наборе веса повреждается сетчатый слой кожи и разрываются мелкие кровеносные капилляры, при этом эпидермис не теряет свою целостность. Внешне эти изменения проявляются красными полосами шириной 2-5 мм, которые через время становятся светлее.
Диагностика метаболического синдрома с помощью лабораторных анализов
Биохимическое исследование крови дает возможность определить наличие МС по следующим показателям:

- ЛПВП (липопротеины высокой плотности) — “хороший” холестерин. При ожирении этот показатель опускается ниже нормы: менее 1,0 ммоль/л — у мужчин, и менее 1,3 ммоль/л – у женщин.
- ЛПНП (липопротеины низкой плотности, холестерол) — «плохой” холестерин. Как правило, при заболевании этот показатель превышает норму – 3,0 ммоль/л. Поступающие в кровь из жировой ткани кислоты стимулируют печень вырабатывать холестерол, который плохо растворяется, и откладываясь на стенках сосудов, провоцирует развитие сосудистого атеросклероза.
- Утренняя концентрация глюкозы в крови натощак превышает показатель 6,1 ммоль/л. Поскольку механизм усвоения глюкозы плохо работает, ее уровень не падает даже после ночного сна.
- Уровень мочевой кислоты повышается и может составлять более 415 мкмоль/л. Из-за нарушения пуринового обмена гибнут клетки, вследствие чего образовывается мочевая кислота, с выводом которой почки плохо справляются. Повышение данного показателя свидетельствует об развитии ожирения и большой вероятности развития подагры.
- Микроальбуминурия определяет наличие белковых молекул в моче. Нарушение работы почек при развитии сахарного диабета или гипертонической болезни становится причиной появления белка в плохо отфильтрованной моче.
- Проверка организма на восприимчивость к глюкозе. Для этого человек перорально принимает 75 грамм глюкозы, и по истечению двух часов определяется ее концентрация в крови. В здоровом состоянии человеческий организм за это время усваивает глюкозу, и ее уровень не должен превышать норму – 6,6 ммоль/л.
Статистические данные по метаболическому синдрому
Как показывает мировая статистика, сердечно-сосудистые заболевания являются причиной смерти 16 млн человек ежегодно. При этом большинство этих болезней возникли на фоне развития МС.
В России больше половины населения обладает лишним весом, и почти четверть россиян болеет ожирением. Хотя это и не самые страшные показатели, если сравнивать с другими странами, однако, стоит отметить, что среди российского населения очень распространена проблема повышенного холестерина в крови, которая провоцирует инсульты и инфаркты.
Практически 75% россиян умирают по причине развития заболеваний неинфекционного характера, большинство из которых возникли из-за нарушения обменных процессов. Это связано с изменением образа жизни всего земного населения в целом – малая физическая активность в течение дня и злоупотребление жирными и углеводосодержащими продуктами. Согласно прогнозам медиков, в ближайшие четверть века количество страдающих МС вырастет примерно на 50%.
Способы лечения метаболического синдрома
Лечение МС посредством медикаментов
Медикаменты назначаются индивидуального каждому больному с учетом стадии и причины его ожирения, а также показателей биохимического состава крови. Как правило, действие назначаемых медикаментов направляется на повышение восприимчивости тканей к инсулину, налаживание обменных процессов и уменьшение уровня сахара в крови.
| Группа препаратов | Механизм леченого действия | Представители | Как принимать |
| Лечение нарушений липидного обмена | |||
| Гиполипидемические препараты (статины и фибраты) | Снижают внутриклеточный синтез холестерина, способствуют удалению «плохого холестерина» из кровотока. Фибраты снижают уровень мочевой кислоты, благодаря поглощению ее солей почками. | Розувастатин | Принимают по 5-10 мг препарата 1 раз в день. Через 4 недели врач оценивает уровень холестерина в крови и может увеличить дозу. |
| Фенофибрат | Принимают препарат 2 раза в день: 2 капсулы во время завтрака и 1 капсула во время ужина. | ||
| Лечение инсулинорезистентности и контроль уровня глюкозы | |||
| Препараты для снижения инсулинорезистентности | Улучшают попадание глюкозы в клетку, не стимулируя при этом выработки инсулина. Замедляют продукцию жирных кислот, ускоряют процесс превращения глюкозы в гликоген. Улучшает связывание инсулина с рецепторами клеток, повышая чувствительность тканей к нему. | Метформин | Дозировка определяется в зависимости от уровня глюкозы в крови 1-4 таблетки. Дневную дозу разделяют на 2-3 приема. Употребляют после еды. |
| Препараты, повышающие чувствительность к инсулину | Препараты замедляют всасывание глюкозы из кишечника, снижают выработку глюкозы в печени и повышают чувствительность клеток к инсулину. Снижают аппетит и помогают избавиться от лишнего веса. | Сиофор Глюкофаж |
Начальная дозировка 500-850 мг 2-3 раза в день во время приема пищи. Через 2 недели необходима коррекция дозы с учетом уровня глюкозы в крови. |
| Витамины | Альфа-липоевая кислота регулирует работу печени, улучшает холестериновый обмен. Улучшает усвоение глюкозы в скелетной мускулатуре. | Альфа-липон | Принимают по 1 таблетке 2-3 раза в сутки в течение 3-4 недель. |
| Препараты, нормализующие обмен веществ и артериальное давление | |||
| Ингибиторы ангиотензин-превращающего фермента | Блокируют действие фермента, вызывающего сужение сосудов. Расширяют просвет сосудов, снижают давление, облегчают работу сердца. | Каптоприл | Препарат принимают натощак 3 раза в день. Суточная доза от 25 до 150 мг. |
| Эналаприл | 0,01 г 1 раз в день независимо от приема пищи. | ||
| Антагонисты кальция или блокаторы кальциевых каналов | Снижают артериальное давление, уменьшают потребность сердечной мышцы в кислороде и одновременно улучшают ее питание. Оказывают слабый мочегонный эффект. | Фелодипин |
Принимают 1 раз в сутки 1 таблетку (5 мг). Употребляют независимо от еды. |
| Лечение ожирения | |||
| Ингибиторы всасывания жира | Снижают активность пищеварительных ферментов и таким образом нарушают расщепление и всасывание жира в тонком кишечнике. | Ксеникал | Принимают по одной капсуле (120 мг) с каждым основным приемом пищи или не позднее чем через час после еды. |
| Орлистат | Принимают по 120 мг во время приема основного приема пищи 3 раза в день. Если пища содержит мало жиров, то орлистат можно не принимать. | ||
| Препараты, воздействующие на ЦНС и подавляющие аппетит | Моделируют пищевое поведение, уменьшают потребность в пище, снижают аппетит. Помогают справиться с чувством голода в время соблюдения диеты. | Флуоксетин | Антидепрессант назначают по 1-3 таблетки на протяжении дня после еды. |
|
Внимание! Аноректики (препараты подавляющие аппетит) не могут использоваться для снижения веса при лечении метаболического синдрома. Эти лекарственные средства еще более снижают чувствительность тканей к инсулину. К аноректикам относятся такие популярные препараты: Флуоксетин, Прозак, Меридиа, Редуксин. |
Корректировка образа жизни при лечении МС
Чтобы лечение МС принесло положительный результат очень важно полностью изменить свой образ жизни и культуру питания. Регулярные занятия лечебной физкультурой параллельно с низкоуглеводной диетой – это эффективное средство, помогающее ускорить обмен веществ и увеличить восприимчивость клеток к инсулину.
Польза физической активности для профилактики и лечения МС
Регулярные занятия лечебной физкультурой способствуют не только эффективному сжиганию запасов жира, ускорению обменных процессов и повышению восприимчивости тканей к инсулину, но и выработке большего количества эндорфинов – гормона счастья, улучшающих настроение и помогающих контролировать аппетит. Лечебная физкультура – это ключ к более высокой продуктивности, омоложению организма и стройному силуэту.
Занимаясь спортом, важно придерживаться нескольких простых правил, позволяющих более эффективно справляться с проблемой ожирения:

- Занятия должны приносить удовольствие и радость, чтобы вам не пришлось заставлять себя заниматься спортом через силу. Поэтому следует подобрать подходящий именно вам вид тренировок.
- При выборе подходящего вида спорта важно также учитывать свой возраст и физические возможности. К примеру человеку, возраст которого перешагнул отметку 50 лет, желательно отдавать предпочтение пешим прогулкам и скандинавской ходьбе с лыжными палками. А вот человек помоложе может выбрать расслабленный бег трусцой. Для любого возраста также подойдут: занятия плаваньем в бассейне или на гребном тренажере, катание на велосипедах, на лыжах. Перечисленные виды спорта благотворно сказываются на работе сердечно-сосудистой системы.
- Важно не забывать следить за пульсом и не изнурять себя интенсивными тренировками. Начинать стоит с минимальных нагрузок и со временем увеличивать их. Оптимальная частота сердцебиения – 110-130 уд/мин. Именно при этом показателе наиболее эффективно сжигаются жиры. Определить максимально допустимое значение пульса можно по следующей формуле: 220 – количество лет. К примеру, если человеку 50 лет, то для него опасным показателем на пульсометре будет: 220-50=170 уд/мин.
- Следует учитывать противопоказания по состоянию здоровья. Так, врачи рекомендуют временно отказаться от занятий при наличии белка в моче, высоком артериальном давлении и повышенной концентрации глюкозы в крови – от 9,5 ммоль/л.

Анаэробные упражнения выполняются в быстром темпе, и во время занятий приходится прилагать значительные усилия. Силовые нагрузки хорошо подходят молодым мужчинам и женщинам и противопоказаны людям, имеющим проблемы с сердечно-сосудистой системой.
Поднятие тяжестей в тренажерном зале, а также занятия приседанием, отжиманием, спринтерским бегом, велосипедной ездой под горку и скоростным плаваньем отлично укрепляют кости и суставы и заметно вырисовывают мышечный рельеф. Кроме того, именно силовые упражнения быстрее всего позволяют повысить чувствительность тканей к инсулину.
В первое время продолжительность анаэробных тренировок не должна превышать 15 минут в день. С каждой последующей неделей продолжительность выполняемых упражнений можно увеличивать на 5-10 минут.
Аэробные упражнения, или кардиотренировки выполняются с меньшей нагрузкой и интенсивностью, нежели силовые. Они позволяют улучшить работу легких и сердца. В процессе выполнения кардиотренировок происходит эффективное сжигание подкожного жира. К аэробным упражнениям относят танцы, занятия на беговой дорожке, велотренажере или велосипеде, а также аэробику. Продолжительность кардиотренировок, так же, как и силовых, в начале не должна превышать 15 минут, а со временем может увеличиваться на 5-10 минут еженедельно.

Основы правильного питания при лечении метаболического синдрома — диета
Низкоуглеводная диета является важнейшим элементом в лечении МС. Без ограничения объемов потребляемых углеводов и жиров остановка процесса ожирения невозможна. Современные врачи-диетологи не одобряют ни голоданий, ни низкокалорийных диет, поскольку результат от таких методов, как правило, не долговременный, может иметь побочные эффекты для здоровья, и сам процесс похудения требует немалой силы воли от человека. Что касается низкоуглеводной диеты, то огромное количество разрешенных продуктов позволяет сделать диетические блюда достаточно сытными и вкусными, а борьбу с ожирением легким и полезным для здоровья процессом.
В идеале, низкоуглеводная культура питания должна стать пожизненной, за что ваш организм ответит вам огромной благодарностью – укрепиться иммунная система, нормализуется микрофлора кишечника, при этом в качестве бонуса вы получаете стройную фигуру, молодость и работоспособность.
Чтобы избежать чувство голода, необходимо питаться небольшими порциями 4-5 раз в день, при этом организм должен получать не менее 1600-1900 килокалорий ежедневно.
При низкоуглеводной диете объем потребляемых углеводов должен составлять не более 50% рациона, причем простые углеводы, к числу которых относятся кондитерские и мучные изделия, белый рис, следует полностью заменить на сложные (ржаной хлеб с отрубями, бурый рис, гречка). Рекомендуется отказаться от соли, однако иногда можно включать в свое меню, промытую квашеную капусту, малосоленые огурцы и слабосоленую сельдь. Чтобы избавиться от “плохого” холестерина, на одну порцию мяса должно приходиться две порции овощных блюд с зеленью.
Разрешенные продукты при лечении МС:

- Овощи и фрукты – по 400 г в сутки. При этом овощи следует употреблять в тушеном, вареном, запеченном и сыром виде или приготовленные на пару. Что касается фруктов и ягод, то рекомендуется отдавать предпочтение несладким вариантам, и при возможности выбирать зеленые сорта.
- Углеводная группа: перловая, гречневая, ячная, рисовая (рекомендовано из бурого риса) каши – 150-200 г, ржаной хлеб с отрубями – не более чем 200 г в сутки.
- Первые блюда: разрешается готовить на основе нежирного мясного, рыбного или грибного бульона, вегетарианские супы – 250-300 г.
- Сладости: разрешается съедать не более одной полоски в день черного шоколада, а также желе и муссы, в составе которых содержаться сахарозаменители.
- Напитки: можно употреблять несладкие фруктовые и овощные соки, чаи без сахара.
Жидкость рекомендуется потреблять в пределах полтора литра в сутки.
Запрещенные продукты при лечении МС:
- Белковая группа: жирные сорта мяса (баранина, свинина, утка), копченые и консервированные продукты, жирная кисломолочная продукция.
- Углеводная группа: сдобная и слоеная выпечка, кондитерская продукция; овсяная, манная и рисовая каши, макаронные изделия.
- Жиры: маргарин и прочий жир, используемый в кулинарии.
- Фрукты: не следует употреблять такие сладкие и калорийные фрукты, как бананы, виноград, финики.
- Напитки: сладкая газировка, соки и нектары с добавлением сахара.
Максимум один раз в 1-2 недели можно нарушить диету и включить в рацион что-нибудь из запрещенных продуктов, но только важно помнить про меру.
Профилактика ожирения и развития метаболического синдрома
Проблем со здоровьем можно избежать, если своевременно вспомнить о нем и начать менять свой образ жизни в лучшую сторону.
Какие же действия следует предпринять, чтобы не сталкиваться с проблемой ожирения?
Для начала нужно наладить свой режим питания и внести корректировки в рацион. Если употреблять пищу умеренными порциями не менее 4-5 раз в день, то чувство голода никогда не возникнет, а значит организму не нужно будет откладывать питательные вещества про запас. Из рациона следует исключить фастфуд, острые специи и приправы, а также алкогольные напитки и сигареты.
Кроме того, нужно повысить свою физическую активность в течение дня: больше ходить пешком на свежем воздухе, отказаться от лифта и начать самостоятельно подыматься по ступенькам и т. д. Также следует купить годовой абонемент на занятия в бассейне или тренажерном зале. Нормальная физическая активность поможет нормализовать все процессы в организме и улучшить общее самочувствие.
Если вам за 40 лет, то риск развития ожирения и МС существенно возрастает, поэтому важно ежегодно делать лабораторный анализ крови на уровень “хорошего” и “плохого” холестерина, что позволит не потерять время и при необходимости своевременно начать лечение.
Евтушенко Олег, эндокринолог
17,062 total views, 23 views today




 (183 голос., средний: 4,66 из 5)
(183 голос., средний: 4,66 из 5)