Паранефрит: симптомы и лечение
Паранефрит — воспаление околопочечной клетчатки. Микроорганизмы, индуцирующие воспалительный процесс, могут попадать с током крови из отдаленного органа (первичный паранефрит) и путем перехода с пораженной почки (вторичный).
Escherichia coli, виды Proteus и Золотистый стафилококк — преобладающая микрофлора, но встречаются и грамотрицательные бактерии: Klebsiella, Enterobacter, Pseudomonas, Serratia, и Citrobacterspecies. Реже регистрируют Энтерококков, Стрептококков, Клостридий. В 25% случаев обнаруживается смешанная микробная флора.
Оглавление: Что способствует развитию паранефрита Клинические проявления паранефрита Диагностические мероприятия Инструментальная диагностика - Ультрасонография - Рентгенография - Внутривенная пиелография - Флюорография - Магнитно-резонансная томография - Магнитно-резонансная томография - Радионуклидная визуализация 5. Медикаментозная терапия 6. Операция при паранефрите
Грибки рода Candida и микобактерии туберкулеза чаще выделяют у пациентов с иммуносупрессией на фоне ВИЧ, сахарного диабета, приема некоторых препаратов, онкологических процессов и после трансплантации органов.
Гематогенным путем инфекция передается в 30%, источники:
Когда инфекция из почки попадает в паранефральное пространство, чему способствует деструкция фиброзной капсулы почки, осложнением может быть формирование околопочечного абсцесса. Страдают чаще пациенты с поликистозом почек и ХПН, находящиеся на гемодиализе (62%).
Инфицирование может произойти с током лимфы и крови из почки: этому способствуют многочисленные венозные и лимфатические соединения — анастомозы между капсулой почки и ее клетчаткой.
Гнойный пиелонефрит с неразрешимой обструкцией без соответственного лечения обязательно вовлечет в воспалительный процесс паранефральную клетчатку с развитием инфильтративно-отечной, а затем и гнойной формы паранефрита.
Воспаление начинается в области почечных ворот, чему способствует повышение внутрилоханочного давления. Страдает лимфатическая система, уносящая лимфу из почки, что осложняется отеком самой почки на фоне лимфостаза.
Код по МКБ-10: N28.8 – Другие уточненные болезни почек и мочеточника.
Что способствует развитию паранефрита
Предрасполагающие факторы к паранефриту:
- нейрогенный мочевой пузырь;
- пузырно-мочеточниковый рефлюкс;
- все состояния, связанные с инфравезикальной обструкцией (застоем мочи в нижних мочевых путях);
- туберкулез мочеполовой системы;
- воспалительные процессы в соседних органах: матке, простате и пр;
- травма;
- ятрогенные повреждения во время диагностических исследований, операций, манипуляций;
- употребление наркотиков, хронический алкоголизм;
- подавленный иммунитет.
К воспалению паранефральной клетчатки могут привести инфекционные заболевания кишечника, поджелудочной железы, печени, желчного пузыря, простаты, плевральной полости; паранефрит провоцируется остеомиелитом смежных ребер или позвонков.
При прямой травме поясничной области паранефральная гематома может осложниться паранефритом и абсцессом.
Клинические проявления паранефрита
На начальной стадии диагностировать паранефрит сложно. Наиболее часто у пациента присутствует в анамнезе эпизод инфекции мочевыводящих путей.
Воспаление паранефральной клетчатки может сопровождать длительное повышение температурной реакции, до 1-2 недель, разлитые тупые боли в поясничной области, в животе, или в проекции костно-вертебрального угла (в подреберье) на стороне поражения. Это зависит от локализации патологического процесса, выделяют:
- нижний (может имитировать признаки острого аппендицита, абсцесса),
- верхний (поражение плевры),
- передний (симптомы раздражения брюшины),
- задний паранефрит.
Если поражение обширное (всей клетчатки), то применяют термин «тотальный паранефрит».
Гной через межфасциальные перегородки покидает границы клетчатки, в результате чего появляются затеки по ходу мочеточника или подвздошной мышцы.
Флегмона забрюшинного пространства и поддиафрагмальный абсцесс – последствия нелеченного паранефрита.
В редких случаях гнойник самостоятельно прорывается на кожу поясничной области.
Для болевого синдрома характерно усиление при дыхании и физической нагрузке.
При осмотре обращает внимание вынужденное положение больного: приведенная к туловищу нижняя конечность, при выпрямлении ноги усиление болевого синдрома в поясничной области на стороне поражения. Искривление позвоночника происходит за счет защитного спазмирования мышц поясницы через 48-72 часа.
При прогрессировании паранефрита отмечают пастозность кожи, жировой клетчатки и выбухание в поясничной области.
Из общих симптомов присутствуют:
- слабость;
- плохой аппетит;
- потливость;
- озноб;
- нарушения сна;
- ломота в костях.
Согласно медицинской статистике, 58% пациентов отмечают симптомы в течение 2 недель, и только 42% обращаются за помощью сразу.
Жалобы при паранефрите неспецифичны:
- лихорадка (66-90%);
- боли в поясничной области и животе (40-60%);
- дизурические расстройства (40%).
Плевральные боли возникают из-за раздражения диафрагмы. Если в процесс вовлекаются соседние нервы, болевой синдром проявится в паху, бедрах или коленях.
При пальпации обращают внимание на реберную чувствительность. Появление выраженных болей в животе может свидетельствовать в пользу абсцесса большого размера или паранефрита, локализованного в нижнем полюсе почки, у пациентов с невыраженной жировой клетчаткой можно ощутить воспалительный инфильтрат.
Диагностические мероприятия
Лабораторная диагностика подразумевает исследование ряда анализов.
- лейкоцитоз со сдвигом влево,
- увеличение количества лейкоцитов (свыше 15000 клеток/ мкл встречается редко);
- ускоренная скорость оседания эритроцитов;
- анемия.
В биохимических показателях может присутствовать азотемия.
Для уточнения диагноза рекомендовано выполнить культуральный посев крови, но выделить патоген возможно в 50% случаев.
- пиурия у 75% пациентов;
- протеинурия;
- гематурия 30%;
Культуральное исследование (моча на бакпосев) результативно в 43-75%.
Инструментальная диагностика
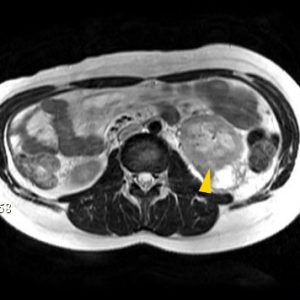
Примерно в 50% случаев на рентгенограммах, полученных после рентгенографии органов грудной клетки, обнаруживается плевральный выпот, ателектазы, инфильтрация.
КТ наиболее чувствительна и точна в диагностике внутрибрюшного абсцесса (90%), по сравнению с УЗИ. КТ-сканирование лучше определяет локализацию, размер, степень и взаимодействие с окружающими тканями.
Ультрасонография
Ультразвуковое исследование может продемонстрировать скопление жидкости, отек, которые не визуализируются с помощью рентгенографии. Ультразвуковое исследование используется в качестве скрининга при подозрении на обструктивную уропатию, для исключения другого внутрибрюшного или забрюшинного процесса, а также для исключения гнойных осложнений со стороны почек.
Если на фоне паранефрита начал формироваться околопочечный абсцесс, результаты УЗИ будут зависеть от однородности содержимого.
Ультразвуковое исследование позволяет выявить абсцессы диаметром от 2 см и более.
К преимуществам УЗИ относят:
- неинвазивность;
- отсутствие излучения;
- портативность;
- относительную доступность;
- возможность использования в качестве скрининга;
- возможность визуального контроля при установке чрескожного дренажа.
Рентгенография
Обычная рентгенография брюшной полости может выявить некоторые аномалии, но в 40% данная диагностика неэффективна.
В подозрительных случаях визуализируется сглаживание контуров, образование в области почки, ее смещение и ротация от скопления жидкости, рентгеноконтрастные конкременты, забрюшинный газ (некоторые бактерии синтезируют газ: кишечная палочка, аэробактер, реже клостридии).
Искривление позвоночника с вогнутостью в сторону поражения встречается примерно в 50%. Смещение кишечных газов может происходить за счет сдавления объемным образованием петель кишок.
Внутривенная пиелография
Результаты внутривенной пиелографии полезны в 80% случаев, но это исследование проводится реже, чем УЗИ, КТ и рентгенография.
Для картины внутривенной пиелографии характерно резкое уменьшение или полное отсутствие функции вовлеченной почки (64%), ее смещение (4%), конкременты (14%).
Редко можно наблюдать попадание контрастного вещества в околопочечную клетчатку.
Деформация чашечно-лоханочной системы появляется в случае сдавления почки воспалительным инфильтратом.
Флюорография
Снимки выполняют при вдохе и при выдохе, после чего оценивают подвижность почки. Специфичность диагностики — 85%. В норме при дыхании допускается смещение на 2-6 см, при паранефрите с абсцессом орган неподвижен.
Магнитно-резонансная томография
Преимущества МРТ включают отсутствие радиационного облучения, лучшую контрастную чувствительность, лучшее разграничение мягких тканей, таких как мышца psoas, возможность выполнения исследования пациентам с непереносимостью контраста и почечной недостаточностью. К недостаткам относятся длительное время визуализации, нечувствительность к кальцификации и небольшим скоплениям газа, ограниченное использование у некоторых пациентов с кардиостимуляторами, клипсами.
Радионуклидная визуализация
В радионуклидной визуализации введение цитрата галлия (Ga-67) показано, если анатомия искажается из-за врожденных аномалий, предыдущих операций, поликистоза почек и хронического пиелонефрита.
К недостаткам относят:
- риск ложноположительного результата при пиелонефрите, гломерулонефрите, васкулите и новообразованиях;
- высокое радиационное облучение;
- задержку до проведения визуализации.
Медикаментозная терапия
Если пациент вовремя обратился к врачу, а диагностика соответствовала серьезности заболевания, есть вероятность избежать операции. В настоящее время паранефрит встречается реже, так как врачи применяют антибиотики с широким спектром действия, и воспаление не успевает распространиться на околопочечную клетчатку.
Исключение — группа риска (ВИЧ, СД, иммуносупрессия, наркомания и пр). В этом случае есть вероятность, что состав микрофлоры нетипичный, что требует других антибиотиков, дозировки и длительности терапии.
Изониазид, Рифампин и Этамбутол показаны для микобактерии туберкулеза, грибковые инфекции лечат Амфотерицином.
Лечение паранефрита в стадии инфильтрации медикаментозное. Не дожидаясь результатов культурального посева, врач назначает антибактериальный препарат с максимально широким спектром действия. В дальнейшем, возможна корректировка схемы лечения.
Для купирования воспаления используют:
- Фторхинолоны;
- Аминогликозиды;
- Полусинтетические пенициллины и пр.
Для уменьшения болевого синдрома назначают анальгетики, нестероидные противовоспалительные средства.
Дезинтоксикационная внутривенная терапия способствует снятию симптомов интоксикации (тошнота, рвота, слабость).
В обязательном порядке отслеживают динамику в состоянии и самочувствии пациента, опираясь не только на данные физикального осмотра, но и на инструментально-лабораторные показатели.
Если консервативное лечение было неуспешным, есть подозрение на переход в гнойную форму паранефрита, показано выполнение оперативного лечения.
Достоверный признак, подтверждающий гнойный паранефрит – получение гноя при пункции.
Операция при паранефрите
Операция при паранефрите подразумевает рассечение и дренирование очага с последующей массивной антибактериальной и дезинтоксикационной терапией. Считается важным для предотвращения рецидива паранефрита избавиться от всех карманов, где может скапливаться гной. Дренажную трубку устанавливают, как правило, на 5 суток.
К преимуществам чрескожного дренирования относят:
- меньшую инвазивность;
- быстрый восстановительный период;
- отсутствие необходимости в глубокой анестезии;
- минимальную травматизацию.
Чрескожное дренирование относительно противопоказано при больших абсцессах, наполненных густым гноем, так как есть риск присоединения сепсиса. Наличие грибковой инфекции, кальцификация, многокамерность, сопутствующая патология и отсутствие функции почки могут потребовать проведения расширенного оперативного вмешательства.
Удаление почки может быть выполнено лапароскопическим или открытым способом.
Мишина Виктория, уролог, медицинский обозреватель
9,715 total views, 5 views today



 (51 голос., средний: 4,06 из 5)
(51 голос., средний: 4,06 из 5)