Предимплантационная диагностика (ПГД): диагностика наследственных заболеваний и эммбрионов
Генетическое тестирование – способ, используемый для диагностики наследственных дефектов у эмбрионов, полученных путем экстракорпорального оплодотворения, до наступления беременности. Предимплантационная диагностика (ПГД) является альтернативой амниоцентезу и биопсии хорионических ворсинок, после которых часто следует сложное решение о прерывании беременности, если результаты неблагоприятны. На сегодняшний день ПГД – единственно возможный вариант, позволяющий избежать высокого риска рождения ребенка с генетическими заболеваниями.
Оглавление: 1. В каких случаях выполняется ПГД при генетических патологиях - Нарушения, связанные с полом - Дефекты одного гена - Хромосомные расстройства 2. Предимплантационный генетический скрининг: относительные показания - Повторяющиеся выкидыши и ПГД-диагностика - Неудачное ЭКО несколько раз подряд - Мужской фактор бесплодия - Выбор пола - Соответствие человеческому лейкоцитарному антигену (HLA) 3. Предимплантационная диагностика: как проводится и какие есть способы - ПЦР - Флуоресцентная гибридизация (FISH) - Сравнительная геномная гибридизации (CGH, СГГ) - NGS-тестирование 4. Что исследуют при ПГД - Биопсия полярного тела - Биопсия эмбриона с помощью хетчинга - Биопсия бластоцисты 5. Плюсы и минусы генетического анализа у 3-х дневных и 5-ти дневных эмбрионов 6. Какой способ ПГД лучше всего
В каких случаях выполняется ПГД при генетических патологиях
- Показания к предимплантационный диагностике со стороны генетики:
- Носительство аутосомно-рецессивных заболеваний;
- Патология, сцепленная с Х-хромосомой;
- Пары со значимыми транслокациями хромосом, которые препятствуют имплантации, провоцируют выкидыши или подразумевают психические или физические проблемы у потомства;
- Носительство аутосомно-доминантных заболеваний.
Предимплантационное диагностика используется при патологиях, связанных с полом, одиночных дефектах гена и хромосомных расстройств.
Нарушения, связанные с полом
Сцепленные с Х-хромосомой заболевания передаются ребенку через мать, которая является носителем. Патологическая Х-хромосома вызывает болезнь у сыновей, которые не наследуют нормальную X-хромосому от отца, а получают У-хромосому. В будущем ожидаемо рождение здоровых мальчиков, но вероятность носительства у дочерей составляет 50%, при условии здоровья матери.
Болезни, сцепленные с Х-хромосомой, никогда не передаются от отца к сыну.
Аутосомно-рецессивная патология включает гемофилию, большинство нервно- мышечных дистрофий и сотни других заболеваний.
Аутосомно-доминантные расстройства проявятся синдромом Ретта, псевдогиперпаратиреозом, рахитом, устойчивым к витамину Д, синдромом Блоха-Сульцбергера (наследственное нарушение пигментации кожи с патологией зрительного аппарата, зубов и центральной нервной системы) и пр.
У-хромосома несет незначительное количество генов, но с ней сцеплены некоторые патологии половой дифференцировки.
При тяжелых формах нарушения сперматогенеза (критически малое количество или полное отсутствие мужских половых клеток) в 18% случаев диагностируются микроделеции в гене фактора азооспермии, локализованном на длинном плече У-хромосомы.
Дефекты одного гена
ПГД применяется для идентификации отдельных дефектов гена, который вызывает ряд заболеваний:
- Кистозный фиброз;
- Болезнь Тай-Сакса;
- Серповидно-клеточная анемия;
- Болезнь Хантингтона.
При данных патологиях генетическая диагностика обнаруживает дефект с помощью молекулярных методов с использованием полимеразной цепной реакции (ПЦР) амплификации (многократного тиражирования) ДНК из одной клетки.
Хромосомные расстройства
В результате транслокации, инверсии и делеции происходит повреждение хромосомы, которое может быть обнаружено с помощью флюоресцентной гибридизации. У некоторых пар шансы на наступление жизнеспособной беременности без использования ПГД ничтожно малы, так как предыдущие попытки приводили к зарождению эмбрионов с хромосомной мутацией и заканчивались самопроизвольными выкидышами.
Предимплантационный генетический скрининг: относительные показания
Согласно проведенным исследованиям, большинство прерываний беременности на раннем сроке происходит из-за анеуплоидии – нарушения количества хромосом. Так как в матку переносятся здоровые эмбрионы, вероятность выкидыша в первом и втором триместре снижается.
В настоящее время нет конкретного списка показаний для ПГД.
Желательным считается проведение предимплантационного генетического скрининга в следующих случаях:
- Планируемая беременность у возрастной женщины.
- Отягощенный акушерско-гинекологический анамнез с неоднократными выкидышами.
- Неудачные многократные попытки ЭКО, в том числе способом ИКСИ.
- Тяжёлый мужской фактор бесплодия.
Доказанный факт, что риск анеуплоидии увеличивается с возрастом женщины. Хромосомы с меньшей вероятностью делятся должным образом, что приводит к дополнительной или отсутствующей хромосоме у эмбриона. Патологическое количество хромосом составляет более 20% у матерей в возрасте 35- 39 лет, а в возрасте от 40 лет и старше достигает 40%.
Частота анеуплоидии у детей, рожденных от матерей в возрасте 35-39 лет – 0,6-1,4%, старше 39 лет – 1,6-10%.
Не всякая беременность завершится рождением жизнеспособного ребенка, иногда самопрерывание происходит раньше, чем женщина могла бы заподозрить о своем состоянии.
Примером частой анеуплоидии служит трисомия 21 хромосомы, которая приводит к синдрому Дауна. Проводилась оценка частоты трисомии 21 у жизнеспособного плода в зависимости от возраста матери. По результатам, оптимальный возраст для деторождения – от 20-24 лет (самый низкий риск 1/1400). В возрасте от 40 — 1/100, старше 45 лет — 1/25.
Повторяющиеся выкидыши и ПГД-диагностика
Если у женщины происходит 2 или более последовательных прерываний беременности на сроке до 20 недель, вполне обосновано проведение ПГД перед ЭКО. Причина часто неизвестна, но хромосомные аномалии у абортированных эмбрионов диагностируется в 50-80%.
Проведённые исследования показали, что пары с несколькими выкидышами подвержены более высокому проценту анеуплоидных эмбрионов.
Неудачное ЭКО несколько раз подряд
Три и более неудачных попытки ЭКО с участием высококачественных эмбрионов могут свидетельствовать о хромосомных аномалиях. Кроме этого, стоит помнить об иммунологических и маточных факторах, способствующих нарушению имплантации.
Мужской фактор бесплодия
Гипогонадизм у мужчины приводит к образованию эмбрионов с хромосомными аномалиями. В нормальной сперме присутствует около 3-8% патологически измененных сперматозоидов. Их количество значительно возрастает у мужчин с тяжелой формой бесплодия (уменьшение количества, плохая морфология и нарушение двигательной активности) до 27-74%.
С помощью интрацитоплазматической инъекции сперматозоида в яйцеклетку плохое качество спермы перестало быть препятствием для зачатия биологически родного ребенка. Было установлено, что различные генетические дефекты связаны с мужским фактором бесплодия. Чаще это анеуплоидии, синдром Клайнфельтера, микроделеции У-хромосомы, повреждения андрогеновых рецепторов и прочие мутации аутосомных генов (муковисцидоз).
Во время процедуры ИКСИ выключается естественный отбор, поэтому повышается риск передачи генетических мутаций потомству.
Выбор пола
ПГД может определить пол эмбриона, но желание родить мальчика или девочку без показаний (генетические болезни, сцепленные с полом) не этично.
Соответствие человеческому лейкоцитарному антигену (HLA)
Среди новых показаний ПГД – сопоставление HLA. Этот метод может применяться для исключения генетической патологии. В ситуациях, когда в семье уже есть ребенок с рецессивным заболеванием, и нужно лечение с трансплантацией стволовых клеток или костного мозга (талассемия, лейкемия), возможно выбрать «подходящий» эмбрион, который после рождения станет донором для пробанда (брат или сестра). Первый случай описан на примере семьи с ребенком, страдающим анемией Фанкони, а ПГД выполнялась для выбора здорового эмбриона с тем же типом HLA, что и у больного брата. Применение ПГД в подобных ситуациях спорно по морально-этическим причинам.
Предимплантационная диагностика: как проводится и какие есть способы

Для получения биоматериала для ПГД используют только ЭКО. На третий или пятый день после оплодотворения извлекается необходимый биоматериал. Генетический анализ перед пересадкой проводят с использованием полимеразно-цепной реакции (ПЦР), флуоресцентной гибридизации (FISH), сравнительной геномной гибридизации (CGH) и NGS-тестирования.
Здоровые эмбрионы переносятся в матку (как правило, не больше 2-х), а остальные подвергаются витрификации. Быстрая заморозка позволяет использовать их в следующих циклах ЭКО.
ПЦР
ПЦР используют для диагностики дефектов одного гена, включая доминантные и рецессивные расстройства. ПЦР (иногда называют амплификация ДНК) – метод, при котором конкретная последовательность копируется много раз, что позволяет провести анализ.
Для точной диагностики необходим высококачественный образец ДНК, который трудно получить из одной клетки.
Ошибки в ПЦР-анализе могут привести к переносу некачественного эмбриона в 11% при аутосомно-доминантной патологии и в 2% при рецессивной.
Полимеразная цепная реакция позволяет уточнить диагноз, если есть:
- Дефекты одного гена при аутосомном заболевании;
- Одиночные генные патологии при мужском бесплодии;
- Идентификация пола при X-связанных заболеваниях.
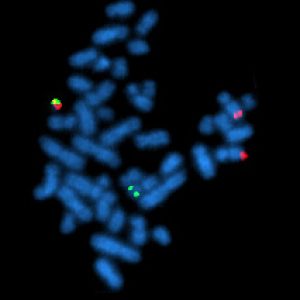
Флуоресцентная гибридизация (FISH)
FISH используется для определения пола для Х-сцепленных заболеваний, хромосомных аномалий и анеуплоидии.
Зонды, которые представляют небольшие фрагменты ДНК, соответствующие анализируемым хромосомам, связываются со «своей» хромосомой. Каждый зонд имеет свой краситель. Процесс визуализируется под флюоресцентным микроскопом. Количество хромосом каждого цвета подсчитывают и делают выводы.
Флуоресцентная гибридизация in situ обоснована, если необходимо выполнить:
- Анеуплоидный скрининг у женщин старше 38-39 лет;
- Подсчет количества хромосом при мужском бесплодии;
- Идентификацию пола при Х-связанных заболеваниях;
- Диагностику родительских транслокаций, которые привели к повторным многочисленным выкидышам.
Сравнительная геномная гибридизации (CGH, СГГ)
Человеческая клетка содержит 23 пары хромосом; однако анализ FISH позволяет точно оценить только 7-9 хромосом в каждой полученной клетке. Следовательно, многие аномальные эмбрионы остаются необнаруженными и могут быть использованы в переносе.
При проведении сравнительной геномной гибридизации тестируемую ДНК обрабатывают флуоресцентным красителем (зеленым), а для образца используют красный цвет. Затем две клетки гибридизируют, а соотношение между двумя цветами сравнивается. Если хромосомный анализ показывает избыток красного, ядро эмбриона содержит дополнительную хромосому. Если проявляется избыток зеленого цвета, то в ядре эмбриона отсутствует одна из хромосом. СГГ позволяет не только оценить все 23 хромосомы, но и дает более подробную картину длине, что может обнаруживать дисбаланс хромосомных сегментов.
В настоящее время этот метод занимает 72 часа. Учитывая ограниченную продолжительность жизни эмбрионов в культуральной среде, необходима витрификация эмбрионов. Даже при высокой выживаемости, криоконсервация может привести к 30% потере жизнеспособных эмбрионов.
В крупных репродуктивных клиниках уже работают по ускоренным протоколам СГГ, где результат становится известным через 24 часа, что позволяет не пропустить оптимальный срок для переноса.
NGS-тестирование
Способ подразумевает определение последовательности нуклеотидов (базовых структур наследственного материала) в РНК и ДНК.
К преимуществам относят:

- минимизация ошибки за счет автоматизации процесса;
- одновременное раскодирование нескольких секвентов;
- многократный анализ локуса генетического кода;
- высокая чувствительность и точность;
- минимизация ошибочного заключения (0,001%);
- атравматичность для эмбриона;
- повышение шансов на удачное ЭКО.
Абсолютные показания к NGS: носительство хромосомной аномалии у родителей или в роду, генетические заболевания, сцепленные с полом.
Предимпланционное исследование NGS включает следующие этапы:
- биопсию эмбриона в стадии бластоцисты, чаще биопсируют трофоэктодерму;
- выделение нуклеиновых молекул;
- создание базиса для последующего генетического тестирования,
- амплификация с получением ампликонов ПЦР-способом, которые принимаются за образец;
- компьютеризированная визуализация модели первичной ДНК/РНК в результате множественного, непараллельного анализа фрагментов.
Специалист оценивает на компьютере графики, где показана патология в виде провалов или пиков.
На основании NGS-тестирования эмбрионы с низкой витальностью или с клинически выраженными мутациями отбраковываются, а остальные после разморозки используются в протоколах ЭКО.
Далеко не все репродуктивные клиники проводят этот анализ.
Предимплантационная диагностика не входит в перечень услуг по обязательному медицинскому страхованию и оплачивается пациентом.
Что исследуют при ПГД
Большинство клиник проводят биопсию эмбрионов на стадии дробления, но для ПГД можно использовать один из 3-х методов.
Биопсия полярного тела
Способ подходит для выявления генетической патологии у женщины, так как оценивается количество хромосом в яйцеклетке. Биопсия полярного тела не позволяет получить информацию о хромосомном строении будущего эмбриона, так как вторую половину генетического материала он получит от отца. Этот метод используется редко.
Биопсия эмбриона с помощью хетчинга
Наиболее распространенный метод ПГД – исследование одного бластомера, полученного из развивающегося эмбриона 3-го дня. Взятие бластомера – технически сложная процедура, она проводится с помощью специального микроскопа и микроманипуляторов. Цель – изъятие нужной клетки с минимальной травматизацией эмбриона.
На 3 день развития эмбрион состоит из 6-10 клеток, перед манипуляцией его выдерживают в специальной среде в течение 20 минут для уменьшения склеивания бластомеров. Затем эмбрион фиксируется и создается отверстие внутри zona pellucida, что открывает доступ к бластомерам. Эта процедура называется «хетчинг» и может выполняться с помощью кислотного раствора, лазера или механическим способом. В полученное отверстие вводят пипетку, которая фокусируется на выбранном бластомере с видимым ядром. Путем аспирации бластомер извлекают и обрабатывают для FISH, либо для PCR (ПЦР-диагностики), в зависимости от генетической патологии. Эмбрион погружают в соответствующую культуральную среду.
К недостаткам способа относят то, что эмбрион может быть мозаичным, и для генетического анализа есть вероятность изъятия «здорового» бластомера.
Биопсия бластоцисты
Формирование бластоцисты начинается с 5-го дня и определяется накоплением внутренней и внешней клеточной массы. На этом этапе эмбрион состоит приблизительно из 100 клеток. Через сделанное отверстие забирают клетки из трофоэктодермы с использованием тонкой пипетки для биопсии. Внутренняя клеточная масса не травмируется. Генетический анализ проводят с помощью FISH или PCR.
Ограничение диагностической процедуры – мозаичность эмбриона и необходимое время на проведение исследования – 24-48 часов, что значительно снижает жизнеспособность и срывает имплантацию.
Единственным выходом является заморозка биоматериала, после которой качество эмбрионов страдает незначительно.
ПГД в большинстве случаев завершается в течение 24 часов после выполнения биопсии, что позволяет выполнить перенос на 4 или 5 день.
Большинство клиник проводят анализ на 24 хромосомы (22 аутосомы и 2 половые хромосомы) с помощью сравнительной геномной гибридизации по достижении эмбрионами 5-дневного возраста.
Плюсы и минусы генетического анализа у 3-х дневных и 5-ти дневных эмбрионов
Трехдневные:
- больший риск травматизации (около 15 %, значимую роль играет квалификация эмбриолога);
- возможность выполнения анализа только на 9 хромосом, включающих только самые распространенные наследственные заболевания;
- вероятность биохимической и замершей беременности из-за патологии в неисследованных хромосомах;
- мозаицизм.
Пятидневные:
- жизнеспособность эмбрионов снижается по мере существования вне тела матери, есть необходимость ожидания для выполнения биопсии (раннюю бластоцисту возможно подвергнуть витрификации или перенести);
- остановка в развитии «хороших» эмбрионов, не связанная с генетическими факторами;
- возможность проведения развернутого хромосомного анализа;
- низкий риск повреждения эмбриона (около 5%).
Некачественные эмбрионы выбраковываются, если бы состоялся их перенос, беременность либо не наступила, либо закончилась остановкой в развитии или самопрерыванием на ранних сроках.
Какой способ ПГД лучше всего
Специалисты считают, что сравнительная геномная гибридизация лучше, чем
FISH-диагностика, так как возможности метода шире, а риск травмировать эмбрион меньше. При особенностях кариотипа родителя (например, транслокации) есть вероятность присоединения интерхромосомного эффекта – риска неправильного расхождения любых хромосом, а не только поврежденных и диагностированных при кариотипировании у матери или отца.
К недостаткам относят необходимость криоконсервации и большую стоимость.
FISH-исследование предпочтительнее ПЦР, так как полимеразная реакция несет риск ошибочного диагноза из-за биологического загрязнения.
На сегодняшний день самый эффективный метод – NGS – секвенирование нового поколения.
Мишина Виктория, уролог, медицинский обозреватель
5,546 total views, 1 views today



 (53 голос., средний: 4,13 из 5)
(53 голос., средний: 4,13 из 5)