Пульпит: симптомы и лечение
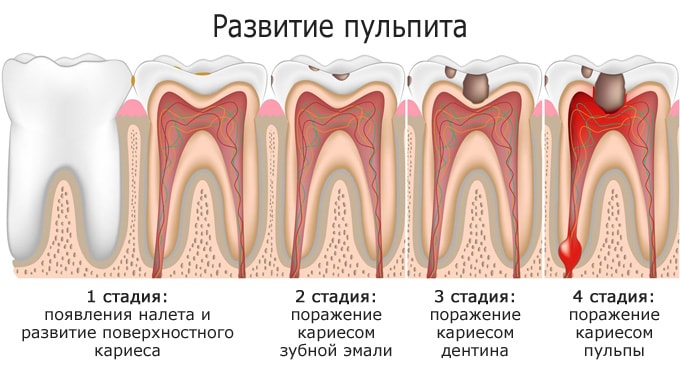
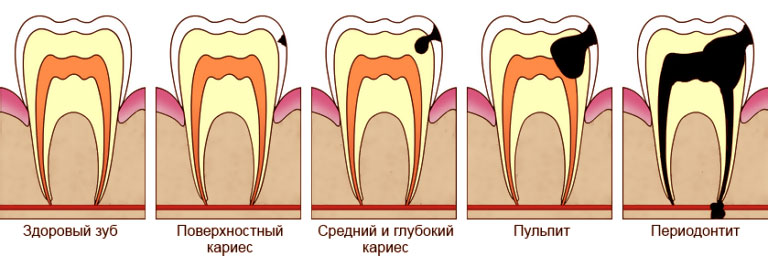
Пульпит – это воспаление, поражающее сосудисто-нервный пучок, скрытый внутри корневого канала и коронковой камеры зуба. Пульпа в норме обеспечивает питание твердых тканей изнутри. Как правило, патология развивается вследствие не вылеченного ранее кариеса, и инфицирования мягких тканей. В зависимости от типа пульпита симптомы и лечение (врачебная тактика) могут различаться. «Классическим» проявлением патологии является ярко выраженный болевой синдром, нарастающий при воздействии термических раздражителей, а в ночное время – и самопроизвольно. В очень редких случаях возможно бессимптомное течение. По характеру течения, как и другие воспалительные заболевания, пульпит может быть как острым, так и хроническим.
Оглавление:
Классификация пульпитов
Причины
Патогенез
Симптомы пульпитов
Лечение пульпитов
Вероятные осложнения при пульпите
Для хронической формы характерно чередование периодов обострения и ремиссий (стихания симптоматики).
Если раз за разом откладывать визит к врачу, процесс будет неизбежно прогрессировать. Это может стать не только причиной потери зубной единицы, но и распространению воспалительного процесса на структуры челюстной кости и заражению крови (септическому процессу).
У людей с ослабленной иммунной системой сепсис, представляющий серьезную угрозу для жизни, развивается гораздо чаще, чем у лиц с высокой напряженностью иммунитета.
Классификация пульпитов
Согласно современной классификации, различают следующие типы заболевания:
- острый;
- хронический;
- обострение хронического процесса;
- очаговый гнойный;
- диффузный гнойный;
- гипертрофический;
- фиброзный;
- гангренозный;
- состояние после ампутации или экстирпации пульпы.
Причины
Заболевание всегда развивается на фоне инфицирования. Чаще всего инфекционные агенты заносятся в пульпу интрадентально, т. е. через коронковую часть, частично разрушенную кариозным процессом. Однако в ряде случаев врачам приходится наблюдать и ретроградное распространение патогенной микрофлоры, т. е. ее проникновение через апикальное (верхушечное) отверстие из расположенных рядом очагов хронической инфекции.
Согласно статистическим исследованиям ВОЗ, пульпит хотя бы однажды развивался у 20% населения планеты.
Обычно пульпит является прямым следствием кариеса, при котором твердые ткани разрушенной части коронки буквально «пропитаны» болезнетворными бактериями.
Различают также ятрогеннную форму, связанную с недостаточно высокой квалификацией стоматолога. Врач может перегреть пульпу, препарируя зуб под коронку, мостовидный протез или даже винир, использовать некачественные пломбировочные материалы или поставить пломбу из агрессивного материала без специальной изолирующей прокладки.
Принято различать 3 вида факторов, провоцирующих развитие данной патологии:
- Физические;
- Биологические;
- Химические.
К физическим относятся:
- травма зуба, приводящая к нарушению целостности пульповой камеры;
- чрезмерный нагрев пульпы при обработке его твердых тканей без достаточного охлаждения;
- случайное вскрытие пульповой камеры во время лечения среднего или глубокого кариеса;
- формирование плотных отложений в пульпе (петрификатов и дентиклей), способных раздражать нервные окончания, сдавливать кровеносные сосуды и нарушать микроциркуляцию.
- ярко выраженная патологическая стираемость эмали и дентина.
Химические факторы
Интоксикация мягких тканей в 100% случаев является прямым следствием недостаточно профессиональных действий стоматолога.
К распространенным врачебным ошибкам относятся несоблюдение экспозиции агрессивного геля для протравливания твердых тканей, неполное смывание данного вещества, неоправданное применение мощных антисептиков в ходе обработки кариозной полости или же непосредственное токсическое воздействие поставленной без изолирующей прокладки композитной пломбы.
Биологические факторы:
- бактериальное инфицирование возможно при осложнении кариеса (в т. ч. вторичного – развивающегося уже после постановки постоянной пломбы);
- микроорганизмы в редчайших ситуациях способны проникать через дентинные канальцы (в частности – при снятии ортопедического оттиска под высоким давлением);
- проникновение патогенной микрофлоры возможно через верхушечное отверстие на фоне остеомиелита челюсти или в ходе хирургической процедуры – кюретажа патологических зубо-десневых карманов при пародонтите.
Патогенез
При острых пульпитах камера закрыта, и процесс на ранней стадии носит очаговый характер. Он вначале протекает как серозное воспаление, но вскоре появляется отделяемое гнойного характера. Интенсивный болевой синдром обусловлен скоплением значительного количества экссудата при отсутствии оттока.
Хронический процесс рассматривается как исход острого воспаления. Наиболее часто стоматологам приходится иметь дело с фиброзной формой, связанной с гипертрофией соединительной ткани.
При гангренозном пульпите в ходе инструментального исследования в канале обнаруживается некротизированная ткань темного цвета (путридные массы). Типичным признаком является гнилостный запах изо рта.
Симптомы пульпитов
«Классическими» симптомами острого очагового и диффузного пульпита являются:
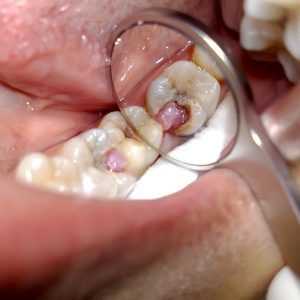
- болевой синдром периодический, имеющий свойство нарастать в ночное время;
- больной зуб крайне восприимчив к холоду, причем боль не исчезает и после устранения термического раздражителя;
- отечность и гиперемия мягких тканей в проекции воспаления;
- горизонтальная и вертикальная перкуссия (постукивание по зубу инструментом) – отрицательная или слабоположительная.
Хронический фиброзный пульпит обычно протекает бессимптомно. При гипертрофической форме стоматолог обнаруживает в полости разросшийся полип. При сильном нажатии он начинает болеть и кровоточить, а в остальное время не беспокоит.
При острой гнойной форме отмечаются следующие симптомы:
- выраженные болевые ощущения;
- высокая чувствительность причинного зуба к горячему (холод способен купировать болевой синдром).
Если гнойное отделяемое проникает в десну через верхушечное отверстие, возможно формирование свищевого хода. При выходе через него патологического отделяемого пациент чувствует временное облегчение.
Лечение пульпитов
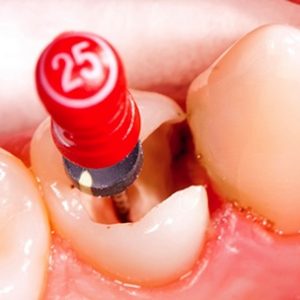
Основным способом лечения патологии является механическое удаление всего сосудисто-нервного пучка с последующей инструментальной и медикаментозной обработкой канала. После этих процедур проводится герметичное запечатывание полости.
Экстирпация может проводиться в одно или два посещения. В первом случае пациенту проводится проводниковая (при необходимости и инфильтрационная) анестезия, после чего пульпу полностью убирают, канал обрабатывают, и вводят в него пломбировочный материал. При запечатывании цементами требуется рентгенологический контроль – важно, чтобы пульповая камера была обтурирована полностью, но даже минимальное количество материала не попало за верхушечное отверстие (во избежание дальнейшего периапикального воспаления и формирования кисты). Отличной современной альтернативой стало использование гуттаперчевых штифтов (их предварительно подбирают по диаметру).
В два посещения лечение сейчас проводят все реже (в основном – при подозрении на начало развития периодонтита).
На инструментально вскрытый участок пульпы накладывается девитализирующая паста (на однокорневой зуб – на сутки, на многокорневой – на двое суток). При повторном визите погибшие под действием агрессивного химического вещества сосуды и нервы безболезненно удаляются, после чего также обрабатывается и запечатывается канал.
Сравнительно недавно для девитализации применялась паста с мышьяком, но от нее отказались в связи с высокой вероятностью развития мышьяковистых периодонтитов. В настоящее время накладывается состав, состоящий из параформальдегида и анестетика. Даже если по каким-либо причинам данная паста не удалена в течение недели, вреда не будет. Девитализирующие компоненты закрываются временной пломбой из водного дентина.
Депульпированный зуб часто темнеет и относительно слабо фиксируется в лунке. Поэтому он нуждается в армировании штифтом из металлического сплава или покрытии коронкой.
Вероятные осложнения при пульпите
Основным осложнением своевременно не вылеченного пульпита становится периодонтит, часто приводящий к утрате зубной единицы. К аналогичным последствиям приводят недостаточно профессиональные действия стоматолога.
Важно помнить, что «мертвый» зуб нельзя полностью простерилизовать. Поэтому существует вероятность, что в нем рано или поздно появятся колонии микроорганизмов, резистентных (устойчивых) к антибиотикам.
Плисов Владимир, стоматолог, медицинский обозреватель
13,421 total views, 1 views today


 (53 голос., средний: 4,40 из 5)
(53 голос., средний: 4,40 из 5)