Седловидная матка: причины развития, тактика ведения беременности
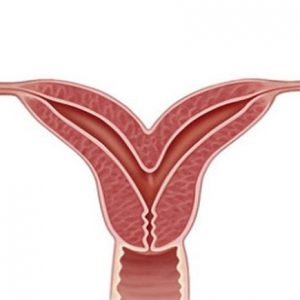
Синонимом патологии служит аркуатная или дугообразная матка. Седловидная матка относится к легкой степени двурогой матки.
Форма и функции матки
Матка (плодовместилище) представляет собой мышечный орган, имеющий форму груши, основание которого находится в малом тазу. В полости таза матка спереди контактирует с мочевым пузырем, сзади с прямой кишкой. Расширенная часть органа называется дном, а суженная нижняя часть перешейком, который заканчивается шейкой матки. Именно через шейку плодовместилище сообщается с влагалищем, откуда в него поступают сперматозоиды и болезнетворные микроорганизмы.
Масса органа у взрослой женщины составляет примерно 60 граммов. В длину матка достигает 70 – 80 мм, в ширину 40 – 50 мм, а толщиной орган около 20 мм. От углов основания плодовместилища в правую и левую стороны малого таза отходят маточные трубы (яйцеводы), концы которых заканчиваются кисточками (фимбриями). Фимбрии обеспечивают захват яйцеклетки, освободившейся из фолликула яичника, и направляют ее в полость яйцевода, где происходит оплодотворение яйцеклетки.
Основная функция матки – вынашивание плода. У человека предусмотрено вынашивание одного (редко больше) ребенка, поэтому форма плодовместилища грушевидная. У других млекопитающих происходит рождение сразу нескольких плодов ввиду двурогой формы матки, где зародыши находятся как в стручках гороха.
Классификация
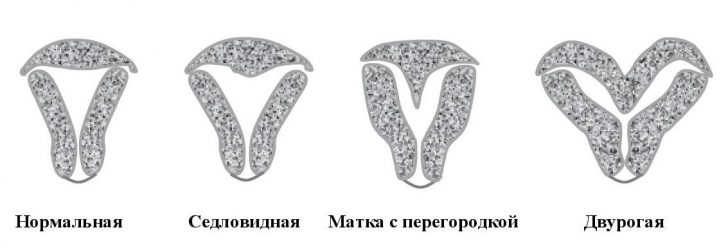
Согласно классификации Адамяна, выделяют 3 подтипа дугообразной матки:
- Седловидная. Орган расширяется в поперечнике, в дне незначительное углубление, но 2 отдельных рога отсутствуют, они сливаются.
- Неполная. Наличествует частичное разделение органа на 2 рога, но только в его верхней трети. Оба рога по размерам и форме одинаковы.
- Полная. Матка разделяется на 2 отдельных рога, что начинается на границе крестцово-маточных складок. Ответвления расходятся в противоположные стороны, создавая угол.
Седловидная матка: как формируется, причины
Формирование матки у девочки начинается на 10 – 14 неделе внутриутробного развития путем соединения парамезонфральных протоков. После слияния протоков образуются 2 маточно-влагалищные полости, разделяемые срединной сагиттальной перегородкой. В процессе дальнейшего эмбриогенеза происходит ее рассасывание, что завершается к окончанию гестации. Матка приобретает форму груши и имеет одну полость. Таким образом, вначале матка обладает двурогой формой, потом становится седловидной и только к рождению приобретает нормальную форму. Незаконченности процессов образования органа на этапе его седловидности способствует действие ряда факторов, влияющих на мать в период беременности:
- интоксикация (курение, потребление алкоголя, лекарств, наркотиков, производственные вредности);
- нерациональное, неполноценное питание;
- дефицит витаминов, микроэлементов;
- стрессы;
- эндокринные болезни;
- сердечно-сосудистая недостаточность (пороки сердца, вызывающие хроническую внутриутробную гипоксию);
- фетоплацентарная недостаточность:
- инфекционные болезни (корь, грипп, краснуха и другие);
- нарушенная экология;
- токсикоз, гестоз.
Клинические проявления
У данной патологии отсутствуют какие-либо специфические признаки. Женщина может не подозревать об имеющейся седловидной матке до того момента, пока не забеременеет, решив вынашивать плод. Даже проведение ультразвукового сканирования малого таза не в каждом случае выявляет порок развития органа. Возможно наличие таких признаков, как болезненность менструаций и их обильность.
Матка седловидной формы крайне редко может сочетаться с аномалиями мочевыделительной системы (гипоплазия или удвоение почек и/или мочеточников).
Заподозрить наличие сочетанного порока мочеполового тракта помогают следующие обстоятельства:
- частые пиелонефриты, циститы;
- периодические боли в поясничном отделе (тянущие, ноющие), возможен абдоминальный болевой синдром;
- почечная колика неясного генеза;
- частое мочеиспускание;
- неудовлетворительные результаты ОАМ (лейкоцитурия, бактериурия, наличие солей).
Зачатие на фоне седловидной матки
Незначительный прогиб матки не оказывает влияния на оплодотворение и последующую имплантацию зародыша. Проблемы с прикреплением зиготы появляются у женщин с выраженной седловидностью органа. При сочетании неполной внутриматочной перегородки с дугообразной маткой в 90% происходит самопроизвольный аборт.
Наличие аркуатной матки не является фактором бесплодия. Если забеременеть не удается или имеет место привычное невынашивание в ранних сроках, необходимо искать другие триггеры, обуславливающие проблему.
Вопрос о наиболее оптимальной позе во время коитуса для зачатия при имеющейся дугообразной матке является некорректным. Поза никоим образом не влияет на активность сперматозоидов и проникновение их в фаллопиевы трубы. Аркуатная матка не создает препятствий для продвижения мужских половых клеток, как например, сужение или извитость яйцеводов.
Беременность на фоне седловидной матки
Седловидная матка во многих случаях не осложняет течение беременности.
Возможные проблемы при гестации у женщин с данной патологией:
- неправильная плацентация в виде низкого расположения плаценты либо ее предлежания (нетипичная форма плодовместилища обуславливает прикрепление зародыша в более низкой части);
- неправильное расположение плода по мере прогрессирования беременности (поперечное/косое положение либо предлежание тазовым концом);
- вероятность преждевременной отслойки плаценты из-за низкой плацентации, соответственно, возрастает риск кровотечения при беременности;
- повышенный риск преждевременных родов;
- дискоординация/слабость схваток в родах, как следствие, кесарево сечение;
- повышенный риск кровотечений в последовом/послеродовом периодах, обусловленный расстройством сократимости плодовместилища;
- родовые травмы из-за неверного расположения плода;
- хроническая внутриутробная гипоксия, обусловленная неудачной плацентацией.
Диагностика
Для установления матки дугообразной формы применяют:
- УЗИ малого таза. Не в каждом случае дает возможность выявить патологию. Позволяет выявить аномалию у женщин с выраженной деформацией органа. Оптимально проведение интравагинального УЗИ во второй фазе цикла. Признаки, свидетельствующие и патологии: ширина маточного дна составляет 68 и менее мм, гипертрофия миометрия в маточном дне до 10 – 14 мм, выбухание маточного дна внутрь органа.
- Гистеросальпингография. При введении в полость органа рентген-контрастного вещества и последующем выполнении снимков устанавливается углубление в дне матки типа седла.
- Гистероскопия. Введение в полость органа видеодатчика позволяет визуально оценить стенки и маточное дно, установить его деформацию.
- МРТ. Выполнение серии снимков органа в разных проекциях позволяет выявить деформацию дна органа.
Лечение при седловидной матке
Оперативного вмешательства данная патология требует в случае невозможности забеременеть после исключения других факторов бесплодия либо привычного невынашивания беременности. С этой целью выполняется реконструктивно-пластическая операция в процессе гистероскопии. Достоинства такого доступа: отсутствие видимых дефектов на коже живота и необходимости проведения длительного наркоза. Исправление формы матки увеличивают шансы на успешное вынашивание беременности в несколько раз.
Беременные женщины с данным дефектом органа находятся под тщательным наблюдением акушера с малых сроков гестации. В критические сроки невынашивания таких пациенток госпитализируют для проведения профилактического лечебного курса (постельный режим, гестагены, спазмолитики, токолитики, средства, нормализующие фетоплацентарный кровоток).
Прогноз и профилактика
Прогноз при незначительном дефекте маточного дна или после хирургической коррекции органа благоприятный. Для предупреждения формирования дугообразной матки у плода женщине необходимо соблюдать следующие рекомендации:
- своевременная терапия инфекционно-воспалительных процессов половых органов;
- планирование беременности;
- рациональное ведение беременности (прием комплексов витаминов и минералов, полноценное питание);
- ведение здорового образа жизни, отказ от вредных привычек;
- ранняя диагностика беременности и постановка на учет.
Созинова Анна Владимировна, акушер-гинеколог
5,557 total views, 1 views today


 (54 голос., средний: 4,06 из 5)
(54 голос., средний: 4,06 из 5)