Синдром Гарднера: причины, симптомы, лечение
При данной патологии нарушения со стороны толстого кишечника могут довольно длительное время не проявляться, и у больных диагностируют только видимые опухоли, не подозревая о наличие толстокишечного полипоза.
Синдром Гарднера был изучен и описан относительно недавно – в средине 20 столетия. Полипами чаще всего поражаются прямая и сигмовидная кишка, но в целом они могут вырастать во всех отделах толстого кишечника.
Оглавление: 1. Причины 2. Развитие заболевания 3. Симптомы - Кишечная симптоматика - Опухолевая симптоматика 4. Диагностика 5. Дифференциальная диагностика 6. Осложнения 7. Лечение 8. Профилактика 9. Прогноз
Причины
Синдром Гарднера это врожденная, генетически обусловленная патология. Ее основным проявлением является диффузное разрастание полипов на внутренней поверхности толстого кишечника, которое сочетается с появлением доброкачественных новообразований костного скелета и мягких тканей:
- остеом – костных опухолей;
- фибром – новообразований, выросших из соединительной ткани;
- нейрофибром – опухолей, которые развились из оболочки нервных структур;
- эпителиальных кист – полостных образований со стенкой из эпидермиса
и некоторых других опухолей.
Патология развивается по аутосомно-доминантному типу – это значит, что из двух генов, отвечающих за развитие тканей, достаточно мутации одного из них, чтобы нарушение проявилось в виде врожденной патологии. С практической точки зрения при таком типе передачи важным является следующее:

- риск, что у пациента родится ребенок с описываемой патологией, составляет 50%. На практике это зачастую выглядит так: рождается здоровый ребенок, младшие брат или сестра которого уже будут поражены недугом, или наоборот;
- если у родителей не был выявлен этот синдром по внешним признакам, то значит, что они не передадут этого заболевания по наследству своим детям;
- мужчины и женщины поражаются с одинаковой частотой.
Развитие заболевания
В классическом варианте синдром Гарднера проявляется как триада – три патологии, развивающиеся одновременно. Это:
- диффузный (распространенный) полипоз отделов толстого кишечника – в основном нижних, или дистальных (то есть, более приближенных к анальному отверстию);
- остеомы трубчатых и плоских костей;
- различные доброкачественные новообразования мягких тканей.
Морфологическая выраженность синдрома Гарднера сильно варьирует: у некоторых пациентов обнаруживают всего несколько полипов в толстом кишечнике и множество доброкачественных новообразований в костных или мягких тканях, у других наоборот весь толстый кишечник может быть в буквальном понимании усеян полипозными выростами, а в мягких тканях с трудом диагностируют 1-2 неприметные опухоли, которые много лет не прогрессируют и остаются в одинаковом состоянии.
Также вариативность синдрома Гарднера может проявляться в том, что в ряде случаев у таких пациентов помимо толстокишечного полипоза, опухолей костных и мягких тканей могут обнаруживаться полипозные разрастания:
- желудка;
- 12-перстной кишки;
- тощей кишки.
Полипы толстого кишечника при синдроме Гарднера могут развиваться медленно, из-за чего долгое время клинически не проявляются, поэтому нередко являются случайной находкой во время диагностического обследования.
Остеомы при развитии синдрома Гарднера практически с одинаковой частотой поражают кости:
- плоские – это кости свода черепа (образуют верхнюю стенку вместилища для головного мозга), тазовые кости, грудина, лопатки, ребра;
- трубчатые – это бедренная, большеберцовая и малоберцовая, плечевая, локтевая, лучевая, пястная и плюсневые кости, фаланги пальцев.
В большинстве случаев после появления и увеличения в размерах остеомы, образовавшиеся при синдроме Гарднера, перестают далее расти, при этом они не малигнизируются.
Разновидностей опухолей, которые поражают мягкие ткани при синдроме Гарднера, больше. Чаще всего при синдроме Гарднера развиваются такие опухоли мягких тканей, как:
- липомы – развиваются из жировой ткани;
- дерматофибромы – формируются из соединительной ткани и эпителиальных клеток кожи;
- нейрофибромы – образуются из оболочек нервных окончаний;
- эпителиальные кисты – формируются из эпидермиса, который является поверхностным слоем кожи (чаще всего – из волосяных фолликулов).
Реже диагностируются:
- атеромы – кисты сальных желез, образовавшиеся из-за закупорки их протока и, как следствие, нарушения оттока из них секрета;
- лейомиомы – доброкачественные опухоли из гладкомышечных элементов.
Все эти опухоли мягких тканей при развитии синдрома Гарднера, как и костных, характеризуются доброкачественным ростом, их злокачественное перерождение не наблюдается.
Диагностика и лечение данного заболевания требуют пристального внимания: риск злокачественного перерождения полипов толстого кишечника и формирования колоректального рака у таких больных составляет около 95%.
Лечение больных с данной патологией требует комплексного подхода – им занимаются гастроэнтерологи, проктологи, брюшные хирурги, онкологи, травматологи-ортопеды, стоматологи и челюстно-лицевые хирурги.
Симптомы синдрома Гарднера
В большинстве случаев первые клинические признаки синдрома Гарднера проявляются в детском возрасте – старше 10 лет. Чаще всего самым первым поводом для обращения к врачу является появление доброкачественных опухолей костных структур и мягких тканей. Они растут довольно медленно, поэтому зачастую по их поводу впервые обращаются к врачу в подростковом возрасте, реже – юношеском. Хотя в ряде случаев может наблюдаться позднее начало, и первые опухоли образуются в возрасте старше 20 лет.
Кишечная симптоматика
В течении синдрома Гарднера со стороны толстого кишечника выделяют три стадии его поражения:
- первая – легкая;
- вторая – средней тяжести;
- третья – тяжелая.
На первой стадии синдром Гарднера протекает бессимптомно, так как полипов немного, и они растут медленно. Иногда клиническая картина все же присутствует. При этом она манифестируется легким дискомфортом в животе – но в целом клиника выражена довольно слабо, поэтому не привлекает к себе внимания больных.
Симптоматика, которая появляется на второй стадии развития описываемой патологии, это:
- дискомфорт в животе;
- диспептические явления;
- изменения со стороны кала.
Диспептическими расстройствами являются:
- метеоризм (нарушение отхождения газов и вздутие живота);
- периодически возникающее нарушение стула в виде запоров или поносов, а также чередования запоров и поносов;
- урчание в животе – оно связано с гиперперистальтикой (повышенной кишечной активностью).
Изменения со стороны кала манифестируются в виде постоянно появляющихся в нем примесей – таких, как:
- кровь;
- слизь.
Гнойные выделения в кале появляются редко – только в случае активизации патогенной микрофлоры и возникновения поверхностных гнойно-воспалительных поражений толстокишечной стенки.
На третьей стадии у больных синдромом Гарднера появляется выраженная клиническая картина со стороны толстого кишечника:
- боли в животе;
- метеоризм (задержка отхождения газов и вздутие живота);
- патологические примеси в кале;
- довольно выраженные нарушения со стороны общего состояния организма.
Характеристики болей:
- по локализации – в зоне образования полипов;
- по распространению – в основном по всему животу;
- по характеру – ноюще-давящие;
- по интенсивности – выраженные, надоедливые, при существенном прогрессировании патологии – непереносимые;
- по возникновению – так как полипы зачастую характеризуются медленным, но настойчивым ростом, болевой синдром проявляется сначала в виде дискомфорта, затем периодически появляющихся болей, которые со временем учащаются и на пике развития заболевания становятся регулярными, а затем и постоянными.
Метеоризм развивается из-за того, что:
- длинные полипы при движении раздражают внутреннюю поверхность толстокишечной стенки, провоцируя сбои в ее перистальтических движениях;
- количество полипов может достичь критического уровня, ими усеяна большая часть внутренней поверхности толстокишечной стенки, из-за чего та не может нормально сокращаться.
Количество патологических примесей в виде слизи и крови в фекалиях в сравнении со второй стадией синдрома Гарднера существенно увеличивается.
Нарушения со стороны общего состояния организма проявляются такими признаками, как:
- нарастающее ухудшение аппетита;
- медленное, но прогрессирующее снижение массы тела;
- повышенная утомляемость, из-за чего пациент не в состоянии одолеть обычный объем работы, при выполнении которого проблем ранее не возникало;
- эмоциональная лабильность – периоды плохого настроения сменяются проявлением хорошего настроения, больной может как расстраиваться по пустякам, так и радоваться мелочам жизни;
- признаки анемии, которая развивается из-за часто повторяющихся кровотечений из тканей полипов. Это бледность кожных покровов и видимых слизистых оболочек, практически постоянная слабость, сонливость, повышенная утомляемость, головокружение, периодический шум в ушах, мелькание «мушек» перед глазами, чувство покалывания в мягких тканях верхних и нижних конечностей, при прогрессировании анемии – одышка, учащенное сердцебиение.
Опухолевая симптоматика
Клиническая симптоматика при появлении опухолей костных и мягких тканей зависит от того, мешают ли они функциям органов, в которых возникли, или соседних органов.
В большинстве случаев доброкачественные опухоли мягких тканей развиваются медленно, поэтому физиологических неудобств не причиняют. Исключением являются следующие случаи:
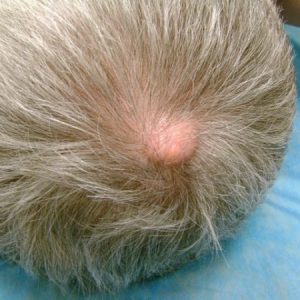
- опухоли мягких тканей лица приводят к косметическому дефекту;
- нейрофибромы при достижении определенного размера могут давить на нервные стволы, провоцируя развитие неврологической симптоматики, зачастую – со стороны периферических нервов. При этом могут развиваться как чувство «беганья мурашек» по коже, так и более серьезные проявления парестезий (в частности, длительного выраженного чувства онемения мягких тканей).
Показательным является поражение остеомами костей лицевого черепа – нередко оно сопровождается:
- его обезображиванием;
- смещением зубов;
- при дальнейшем прогрессировании патологии – их выпадением.
Диагностика синдрома Гарднера
Наличие синдрома Гарднера у больного можно заподозрить:
- по выявленной триаде – наличии полипозных выростов толстого кишечника, доброкачественных опухолей костных и мягких тканей;
- на основании семейного анамнеза (истории болезни) – в частности, при наличии выше описанных признаков у близких родственников пациента.
Для выявления полипоза толстого кишечника и доброкачественных опухолей понадобится привлечение дополнительных методов диагностики – физикальных, инструментальных, лабораторных.
Данные физикального исследования будут следующие:
- при осмотре – выявляется наличие множественных новообразований, которые проявляются тем, что деформируют мягкие ткани. Визуально могут определяться остеомы, которые находятся близко к кожным покровам (новообразования костей черепа и конечностей), а также поверхностно расположенные атеромы, лейомиомы и так далее. При наличии остеом лицевого черепа нередко развивается его деформация;
- при пальпации (прощупывании) тканей конечностей, черепа и туловища – обнаруживаются новообразования костей и более глубоко расположенных мягких тканей. Опухоли небольшие, их выявление затруднено и требует тщательного прощупывания больших объемов мягких тканей;
- при пальпации живота – отмечается болезненность в зоне развития полипов;
- при перкуссии (простукивании) живота – в случае метеоризма над кишечником определяется звонкий звук, словно стучат по пустой емкости;
- при аускультации живота (прослушивании фонендоскопом) – при метеоризме наблюдается ослабление перистальтических шумов;
- при пальцевом исследовании прямой кишки – на слизистой оболочке прямой кишки можно обнаружить множественные чувствительные узлы.
Инструментальные методы исследования, которые используются в диагностике синдрома Гарднера, это:
- ректороманоскопия – с помощью ректороманоскопа (разновидности эндоскопа), введенного в полость кишечника, изучают слизистую оболочку прямой и сигмовидной кишки – на ней обнаруживают полипозные выросты, оценивают их количество, размеры и другие характеристики;
- колоноскопия – позволяет осмотреть изнутри больший участок толстого кишечника, чем при ректороманоскопии, так как проводится с помощью колоноскопа – длинного гибкого зонда со встроенной подсветкой. Колоноскопия, как и ректороманоскопия, позволяет выявить полипы практически любого размера – даже с диаметром 1-2 мм;
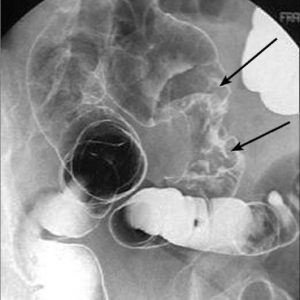
- ирригоскопия и –графия – в толстый кишечник вводят контрастное вещество, выполняют рентгенологический осмотр на экране и делают рентгенологические снимки. Полипы выявляют благодаря тому, что они выделяются на фоне контрастного вещества. Если размер полипозных выростов составляет менее 1 см, то информативность метода снижается – эту проблему решают, привлекая другие методы диагностики;
- рентгенография черепа, верхних и нижних конечностей – позволяет выявить остеомы, а также плотные опухоли мягких тканей;
- ультразвуковое исследование (УЗИ) – позволяет выявить опухоли костных и мягких тканей, оценить их размеры, контуры, плотность;
- компьютерная томография (КТ) – с помощью компьютерных срезов можно получить более точную информацию про характеристики опухолей костных и мягких тканей;
- магнитно-резонансная томография (МРТ) – ее цели те же, что и при выполнении КТ;
- биопсия – выполняют забор фрагментов полипов и опухолей для их последующего изучения под микроскопом. Биопсию полипов толстого кишечника проводят при эндоскопических методах исследования.
Из лабораторных методов обследования, используемых в диагностике синдрома Гарднера, чаще всего применяются:
- общий анализ крови – при развитии кишечного кровотечения определяется снижение количества эритроцитов и гемоглобина;
- микроскопическое исследование биоптата – подтверждает диагноз полипоза и доброкачественных опухолей.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику синдрома Гарднера проводят с такими заболеваниями и патологическими состояниями, как:
- отдельные полипы толстого кишечника;
- семейный полипоз – наследственно обусловленное образование 100 и больше полипов в толстом кишечнике;
- колоректальный рак;
- изолированные доброкачественные опухоли костной и мягких тканей – миомы, фибромы, миофибромы, липомы, атеромы и так далее;
- злокачественные опухоли костной и мягкой тканей – миосаркомы, фибромиосаркомы, рак кожи и так далее.
Осложнения синдрома Гарднера
Чаще всего возникают такие осложнения синдрома Гарднера, как:
- перфорация толстокишечной стенки, связанная с некрозом основания полипа, который подвергся злокачественному перерождению, и с последующим выходом кишечного содержимого в полость малого таза и в брюшную полость;
- пельвиоперитонит – воспалительное поражение листков брюшины, которые покрывают стенки малого таза изнутри и окутывают тазовые органы. Развивается как следствие перфорации толстокишечной стенки и выхода кишечного содержимого через ее дефект;
- перитонит – воспалительное поражение листков брюшины, выстилающих стенку живота и покрывающих органы брюшной полости. Развивается по той же причине, что и пельвиоперитонит;
- кишечное кровотечение – образуется при разрушении стенок сосудов, расположенных в тканях полипа;
- кишечная непроходимость – формируется при разрастании полипов и перекрывании ими просвета толстого кишечника;
- нагноение атеромы.
Лечение синдрома Гарднера
Лечение полипоза толстого кишечника, возникающее при синдроме Гарднера, только оперативное, так как вероятность перерождения полипов в колоректальный рак является чрезвычайно высокой. Операцию проводят:
- при небольшом количестве полипов – эндоскопическим методом, при этом удаляют каждый полипозный вырост по отдельности;
- при существенном разрастании полипов – открытым методом, при этом проводят резекцию (удаление) той части толстого кишечника, в которой выросли полипы. В случае обширного полипоза выполняют тотальную колэктомию – полное удаление толстого кишечника.
Для предупреждения злокачественного перерождения полипов толстого кишечника, сформировавшихся при синдроме Гарднера, операцию рекомендовано проводить по факту раннего выявления полипов – в возрасте 20-25 лет. Но это инвалидизирующая операция, поэтому нередко больные отказываются от ее выполнения – в данном случае необходимо пристальное наблюдение за ростом полипов, в частности, выполнение колоноскопии с регулярностью каждые 6-8 месяцев.
Опухоли костных и мягких тканей при синдроме Гарднера к злокачественному перерождению не склонны, поэтому их удаление проводят в случае эстетического дефекта или функционального неудобства.
Профилактика

Профилактикой злокачественного перерождения полипов толстого кишечника является их раннее выявление и удаление.
Прогноз
Прогноз при синдроме Гарднера неоднозначный – в первую очередь, из-за высокой вероятности злокачественного перерождения полипов толстого кишечника. Ухудшение прогноза возможно при развитии осложнений – в первую очередь:
- кишечного кровотечения;
- перитонита.
Доброкачественные опухоли костных и мягких тканей в большинстве клинических случаев к каким-либо выраженным неудобствам не приводят. Осложнения, которые могут развиться из-за роста таких опухолей, довольно благополучно купируются. Так, при нагноении атеромы проводят ее вскрытие, при давлении опухолей мягких тканей на нервную структуру их удаляют, благодаря чему неврологическая симптоматика исчезает.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
12,182 total views, 1 views today


 (33 голос., средний: 4,58 из 5)
(33 голос., средний: 4,58 из 5)
Наследственность дело такое , что-то мы хорошее своим детям передаем , а что-то и очень даже плохое , вот как эти наследственные заболевания. У нас в семье , вроде с этим все в порядке , моей маме и папе уже за 80 , болеют конечно , но как они говорят — это возрастное. У мужа тоже родители живы и здоровы. Надеюсь и мы долго жить будем , без особых там заболеваний и детям ни чего из болячек не передали.