Синдром Рейно: симптомы и лечение
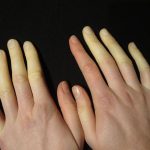
По данным статистики, разная степень синдрома определяется примерно у 4-5% людей, особенно в регионах с холодным климатом. Женщины страдают в 5-6 раз чаще мужчин, нередко проблемы возникают после 40 лет, либо в возрасте от 15 до 20 лет. Считается, что около 85% случаев – это симптомы более серьезных патологий, в 15% — самостоятельная проблема.
Оглавление: 1. Причины синдрома Рейно - Патологии соединительной ткани - Поражения сосудов (васкулиты) - Нарушения кровообращения - Эндокринные болезни - Профессиональные влияния 2. Провоцирующие факторы при синдроме Рейно 3. Симптомы синдрома Рейно 4. Диагностика синдрома Рейно 5. Методы лечения синдрома Рейно 6. Прогноз, профилактические мероприятия
Причины синдрома Рейно
Среди основных причин формирования патологии выделяют резкий спазм мелких сосудов кожи и тканей в периферических отделах тела, преимущественно – конечностях. Среди ведущих провокаторов спазмов выделяют сосудистые нарушения, эндокринные расстройства и неврологические патологии. Кроме того, нередко синдром Рейно рассматривают как составляющую системных поражений соединительной ткани аутоиммунного генеза.
Нередко синдром Рейно также диагностируют при болезнях самих сосудов (артерииты, васкулиты), при проблемах кровообращения и болезнях крови, при эндокринных заболеваниях или профессиональных болезнях.
Патологии соединительной ткани
Практически у 90% пациентов с этими диагнозами отмечается этот синдром, что объясняют поражением самих сосудистых стенок, внутри которых также содержится соединительная ткань. Преимущественно поражаются капилляры и мелкие артериолы, в стенках формируется воспаление, из-за чего сужается их просвет. На фоне стрессовых влияний или холода сосуды физиологически должны сужаться, а на фоне синдрома они почти полностью смыкаются, нарушая кровообращение. Кровь очень плохо притекает к концевым отделам фаланг, кончику носа или подбородку, что формирует неприятные ощущения. Кожа резко бледнеет из-за дефицита крови, могут прогрессировать нарушения трофики, возникает болезненность. По мере накопления крови в венах конечности постепенно начинают синеть.
Поражения сосудов (васкулиты)
Основу поражения сосудов при васкулитах составляет воспаление их стенок, обычно аутоиммунного характера. Повреждение может затрагивать как довольно крупные сосуды, так и мелкие артериолы, и капилляры. Поэтому на фоне подобных проблем возможно и развитие синдрома Рейно, аналогичного таковому при системных поражениях соединительной ткани. На фоне поступающих импульсов сосуды спазмируются слишком сильно, ток крови в них практически прекращается, формируется гипоксия тканей и дефицит питания на фоне полнокровия вен. Образуется избыток молочной кислоты, которая провоцирует боль в мышцах. Обычно синдромом сопровождаются медикаментозные васкулиты, криоглобулиновый васкулит или узелковые периартерииты, поражение Вегнера. Возможны поражения на фоне ревматизма или волчанки, на фоне которых типичны резкие спазмы с затруднением кровотока.
Нарушения кровообращения
Возможны проявления синдрома и за счет нарушения свойств самой крови и проблем с циркуляцией по сосудам. Если нарушается свертывание и вязкость крови, это приводит к тромбированию мелких капилляров и развитию боли в области пальцев. Тромбоз провоцируют стресс, курение, эмоции, холод. Возможно развитие синдрома Рейно на фоне криоглобулинемии, тромбоцитоза, флебитов.
Эндокринные болезни
Синдром может возникать на фоне поражений надпочечников или щитовидной железы, что связано с изменением концентрации гормонов, поддерживающих тонус мелких сосудов. Так, при проблемах с надпочечниками возникает дисбаланс адреналина с норадреналином, спазмирующих сосуды. Особенно это заметно при феохромоцитоме. Т3-гормон щитовидной железы обладает сходным эффектом, повышая чувствительность стенок к действию гормонов надпочечников.
Профессиональные влияния
На развитие спазма сосудов могут влиять профессиональные факторы – химические реагенты, попадающие на кожу, вибрация, приводящие к побледнению кожи на пальцах и болезненности. Могут также негативно влиять различные волны, механические повреждения, постоянные травмы пальцев.
Провоцирующие факторы при синдроме Рейно

На фоне имеющихся изменений внутри сосудов и реологических свойств крови формируют резкие спазмы капилляров, которые не дают крови нормально циркулировать в тканях. Причем, может влиять не только длительный холод, но и резкое охлаждение конечностей, например, резкое помещение их в холодную воду. Проявления возникают эпизодически, на фоне стрессов или волнений, на их развитие нужно буквально 10-25 минут.
Провокаторами синдрома могут стать лекарства, которые применяют в терапии мигрени или гипертонии. Поэтому назначать лекарства должен исключительно специалист.
Симптомы синдрома Рейно
В большинстве случаев страдают руки, иногда – нижние конечности, кончик носа и языка, зона подбородка. В развитии синдрома выделено несколько фаз, последовательно сменяющих одна другую:
- Вазокнострикция – первая фаза. Формируется резкая бледность кожи, длящаяся до 15-ти минут.
- Цианоз – вторая фаза, изменение бледности кожи на выраженную синюшность, длящуюся 2-3 минуты;
- Реактивная гиперемия (краснота) третья фаза, резко выраженная краснота кожи и ощущение жара.
Но подобная трехфазность процесса может определяться не у всех людей и не во всех случаях, возможно появление только одной фазы или двух, длительность тоже может варьировать в зависимости от ситуаций и причин.
Типичные симптомы синдрома, которые определяются среди пациентов:
- Бледность кожи на пальцах, которая провоцируется эмоциями, холодом или стрессом. Она вызвана нарушением поступления крови в конечности из-за спазма. Чем сильнее спазм, тем бледнее кожа.
- Развитее боли в конечностях, связанная с дефицитом кислорода и обменных процессов, она типична на фоне бледности, синюшности или красноты.
- Онемение конечностей возможно наряду с болью или до нее, после. Это связано с нарушением метаболизма тканей и нарушением работы рецепторов, передающих импульсы к мозгу. Возможно также ощущение покалывания, ползания мурашек.
Данные проявления типичны только для синдрома, но они могут сочетаться также с симптомами основной болезни, на фоне которой развивается спазм сосудов. Это могут быть поражения суставов, кожные бляшки, воспаление внутренних органов.
Диагностика синдрома Рейно
В общем анализе крови оценивают повышенное СОЭ, типичное для системных заболеваний, снижение уровня эритроцитов, в том числе за счет гемолиза с одновременным увеличением ретикулоцитов. Также могут быть снижено число лейкоцитов и уменьшение количества тромбоцитов, они типичны для некоторых системных поражений.
При биохимическом исследовании определяется нарушение соотношения белков плазмы, отвечающих за иммунитет. На основе состава белков можно выявить остроту процесса. Кроме того, определяются уровень фибриногена, креатина, повышение ферментов ЛДГ или АСТ, КФК, АЛТ, указывающих на распад тканей.
Оценка коагулограммы помогает определить вязкость крови, типична активизация тромбоцитов и эритроцитов, уменьшено время свертывания, есть отклонения в других показателях.
В анализе мочи определяют функциональные поражения почек или органические, наличие белка в моче, крови, как признак нефрита. Возможно также появление моглобинурии.
Проведение иммунологических тестов для подтверждения природы болезни необходимо во всех случаях. Показано определение ревматоидного фактора, иммуноглобулинового профиля крови, выявление ЦИК в плазме, определение неспецифических и специфических антител.
Все эти исследования подтверждают основную причину синдрома, тяжесть изменений в организме, которые нужно корректировать для того, чтобы максимально устранить спазм.
Методы лечения синдрома Рейно
Основа терапии – это лечение той патологии, которая провоцирует спазм сосудов и формирует неприятные ощущения в руках или ногах. Активное устранение ревматических или аутоиммунных процессов зачастую приводит и к устранению спазма сосудов и болезненности в руках. Кроме того, для коррекции сосудистых расстройств могут применять препараты, которые устраняют спазмы в сосудах или подавляют воспалительный процесс, формирующий болевые ощущения.
Могут применяться препараты:
- Нифидепин, который меняет скорость проникновения кальция в сосуды, что помогает их расширять и устранять спазм.
- Вазапростан помогает в коррекции кровотока в мелких сосудах и нормализации микроциркуляции за счет укрепления стенок сосудов.
- Трентал нормализует текучесть крови и восстанавливает кровообращение в капиллярах, снижает сопротивление сосудов.
- Ксантинола никотинат расширяет мелкие капилляры, нормализует ток крови по ним, снижает напряжение в стенках сосудов.
- Верапамил расширяет сосуды, уменьшая тонус сосудистой стенки и сопротивление току крови.
- Дилтиазем уменьшает тонус капилляров и нормализует вязкость крови, расслабляет капилляры, артериолы и мелкие артерии, сосуды сердца.
Аналогичными эффектами обладают также Никардипин, Фентоламин.
Могут быть комбинации из препаратов, регулирующих обмен кальция и влияющих на реологические свойства крови.
Также могут применяться препараты обезболивающего и противовоспалительного действия, которые снижают температуру и подавляют воспаление, уменьшают отек боль. Могут применяться ибупрофен, диклофенак, индометацин, реопирин, бутадион. Эти препараты принимают как основной вид лечения, особенно если синдром Рейно развился на фоне склеродермии или ревматических поражений. Препараты могут приниматься в таблетках или в инъекциях, имеют ряд побочных эффектов со стороны пищеварения, поэтому их применяют в комбинации с антисекреторными, противоязвенными препаратами.
Также в периоде обострения патологий соединительной ткани могут быть назначены препараты, относящиеся к группе стероидных противовоспалительных и цитостатических лекарств. Все схемы подбираются строго индивидуально, в зависимости от основного заболевания.
Прогноз, профилактические мероприятия
Во многом течение синдрома Рейно зависит от того, какая патология его провоцирует, на фоне полноценного лечения никаких последствий и осложнений не возникает, ишемические приступы могут полностью пройти при защите рук от холода и агрессивных факторов. Важно защищать сосуды от профессиональных влияний – тряски, вибрации, переохлаждения, химических растворов.
Парецкая Алена, педиатр, медицинский обозреватель
3,072 total views, 1 views today


 (66 голос., средний: 4,83 из 5)
(66 голос., средний: 4,83 из 5)