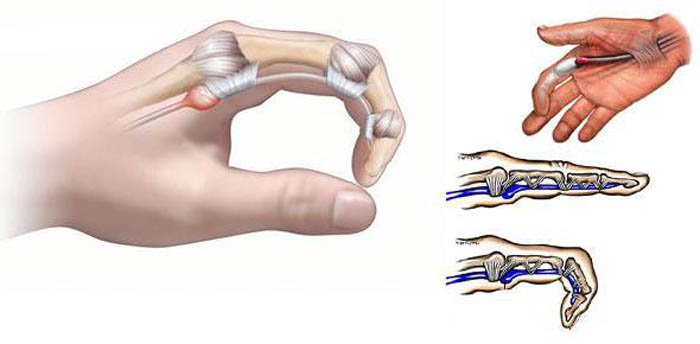
Стенозирующий лигаментит и блокировка пальца
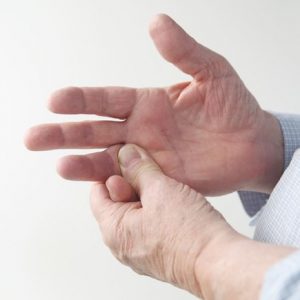
Непосредственной прямой причиной такого нарушения, как правило, являются повторяющиеся однообразные движения, которые пострадавший может выполнять в силу определенной трудовой деятельности, в быту и при занятиях определенными видами спорта.
Развитие стенозирующего лигаментита распознать несложно: сперва появляется ощущение физического препятствия в структурах пораженного пальца, а при его сгибании и разгибании в определенном положении слышен легкий щелчок. Через некоторое время наступает блокировка пальца в согнутом или разогнутом положении.
Оглавление: 1. Общие данные 2. Причины 3. Развитие патологии 4. Симптомы стенозирующего лигаментита 5. Диагностика 6. Дифференциальная диагностика 7. Осложнения 8. Лечение стенозирующего лигаментита 9. Профилактика 10. Прогноз
Общие данные
Стенозирующий лигаментит, как правило, возникает в трудоспособном возрасте – от 35 до 50 лет. Чаще всего выявляется у женщин, что объясняется рутинной однотипной домашней работой. Патология может наблюдаться и у детей – это связано с регулярным фиксированием пальцев в каком-то положении по причине выполнения письменных заданий. При этом в большинстве случаев развивается поражение только первого пальца, которому может способствовать врожденное нарушение со стороны связочного аппарата.
Пальцы кисти поражаются этой патологией с разной частотой:
- в 25,5% случаев – первый палец;
- в 3,3% – второй;
- в 19,7% – третий;
- в 43,8% – четвертый;
- в 7,7% – пятый.
При «выключении» одного из пальцев кисть не утрачивает своих функций, но они существенно ухудшаются. Так, например, при стенозирующем лигаментите большого пальца его функцию частично может выполнять второй палец, который не приспособлен к этому (при удерживании мелких вещей, осуществлении мелкой моторики, открывании дверной ручки и так далее). В ряде случаев описываемая патология диагностируется со стороны сразу нескольких пальцев кисти, что еще больше влияет на функциональность кисти и качество жизни пациента.
У правшей больший дискомфорт вызывает стенозирующий лигаментит со стороны одного или нескольких пальцев правой кисти, у левшей – левой.
Патология кажется несложной, но нередко консервативное лечение неэффективно, и приходится прибегать к оперативному вмешательству, чтобы обеспечить нормальную двигательную активность пальца, а больному обеспечить прежнее качество жизни.
Причины
В основе развития описываемой патологии лежат воспалительные процессы. При этом стенозирующий лигаментит может быть:
- асептическим – без участия патогенной микрофлоры;
- септическим – с присоединением инфекционного агента.
В первом случае базовой причиной является изменение структуры сухожильно-связочного аппарата того или иного пальца, при котором инфекционный компонент не выявлен.
При септическом стенозирующем лигаментите ведущую роль играет патогенная микрофлора, которая попадает в ткани пальца и вызывает в них воспалительный процесс, тем самым способствуя блокированию пальца. Такими провокаторами может быть инфекция:
- неспецифическая;
- специфическая.
В первом случае это целый ряд патогенных микроорганизмов, которые способны инициировать разные виды инфекционно-воспалительного процесса. Чаще всего это:
Также нередко выявляется микс из болезнетворных возбудителей, которые могут привести к развитию стенозирующего лигаментита.
Специфическая микрофлора (на ее фоне возникает какой-то один вид заболевания – туберкулез при наличии туберкулезной палочки, сифилис при внедрении в организм бледной трепонемы и так далее) реже может спровоцировать описываемую патологию, но исключить ее влияние нельзя.
Также выделены факторы, которые хоть и не становятся непосредственными причинами возникновения стенозирующего лигаментита, но способствуют его развитию, а если он появился – прогрессированию и в ряде случаев присоединению осложнений. Это такие группы факторов:
- наследственные;
- дегенеративно-дистрофические;
- системные аутоиммунные;
- травматические;
- эндокринные;
- обменные.
Развитию стенозирующего лигаментита могут способствовать очень разные виды наследственной патологии. Она может заключаться в нарушении строения соединительной ткани, из которой состоят сухожилия пальцев кисти и их влагалища, врожденном сужении канала в мягких тканях, в которых проходит сухожилие и так далее.
Дегенеративно-дистрофические процессы в сухожилиях пальцев и их влагалищах чаще всего развиваются:
- как возрастной инволютивный процесс;
- на фоне нарушения обмена веществ.
Системные аутоиммунные процессы – одни из наиболее часто проявляющихся факторов, которые способствуют развитию стенозирующего лигаментита. Зачастую это:
- системная красная волчанка – диффузное поражение, которое имеет иммунный характер и характеризуется поражением сосудов микроциркуляторного русла;
- системная склеродермия – аутоиммунное заболевание, в основе которого лежат нарушение микроциркуляции, воспаление и генерализованный (распространенный) фиброз (прорастание соединительной тканью) структур организма;
- диффузный фасциит – заболевание соединительной ткани, при котором поражаются глубокие фасции (соединительнотканные оболочки, покрывающие органы, мышцы, сосуды, нервные ветки), мышцы, подкожная жировая клетчатка и кожа;
- дерматомиозит (полимиозит) идиопатический – системное заболевание соединительной ткани мускулатуры с поражением кожных покровов в виде эритемы (ограниченного покраснения);
- болезнь (синдром) Шегрена – системное поражение соединительной ткани аутоиммунного характера, при котором в патологический процесс втягиваются железы внешней секреции (в основном слюнные и слезные);
- смешанное заболевание соединительной ткани (синдром Шарпа) – системная патология, которая сочетает в себе отдельные проявления системной красной волчанки, дерматомиозита и склеродермии;
- рецидивирующий полихондрит – редкая воспалительная патология, при которой поражаются хрящевые структуры и соединительная ткань разных органов и систем;
- рецидивирующий панникулит (или болезнь Вебера-Крисчена) – прогрессирующее воспалительное поражение подкожной жировой клетчатки, которое приводит к разрушению жировых клеток и их замещению соединительной тканью с образованием узлов или инфильтратов.
Способствовать развитию описываемой патологии может регулярная физическая нагрузка на кисти, при которой сухожилие мышц пальцев слишком часто трется о стенки влагалища (специфической соединительнотканной оболочки, которая покрывает его и играет роль своеобразной защитной муфты). Такая нагрузка может быть:
- бытовая;
- профессиональная;
- спортивная.
Бытовая нагрузка на сухожилия, которая ведет к развитию описываемой патологии, возникает при выполнении рутинной домашней работы:
- штопанья;
- мытья посуды;
- стирки вручную
и так далее.
Стенозирующий лигаментит нередко развивается на фоне определенной трудовой занятости, при которой выполняются однотипные повторяющиеся движения. При этом патология чаще диагностируется у пациентов, трудовая занятость которых связана с:
- частыми хватательными движениями;
- фиксацией пальцев в определенной позиции на протяжении длительного времени.
В первом случае показательными являются профессии:
- каменщиков;
- сварщиков;
- закройщиков
и так далее.
Во втором случае такой трудовой занятостью могут быть:
- переписывание большого количества текстовых документов вручную;
- процесс копания, при котором человек держит лопату в руках на протяжении длительного времени
и так далее.
Патология также может быть сопряжена с занятием определенными видами спорта, при которых задействованы только какие-то одни виды мышц кисти, из-за чего на фоне постоянной нагрузки могут пострадать их сухожилия. Это:
- стрельба из спортивного ружья (из-за постоянно напряженного пальца на курке);
- лыжный спорт (из-за определенного положения кисти, удерживающей лыжные палки);
- авто- и мотоспорт (из-за фиксации напряженных пальцев на руле)
и так далее.
Стенозирующий лигамент чаще развивается у пациентов, у которых диагностированы сбои со стороны эндокринной системы. В основном он развивается на фоне эндокринных патологий, со стороны которых было замечено влияние на многие другие патологические состояния организма – это:
- сахарный диабет – нарушение обмена углеводов из-за дефицита инсулина;
- гипотиреоз – нехватка гормонов щитовидной железы;
- гипертиреоз – чрезмерный синтез гормонов щитовидной железы.
Также стенозирующий лигаментит чаще развивается на фоне нарушения обменных процессов – зачастую это касается обмена натрия, калия, хлора и кальция.
Развитие патологии
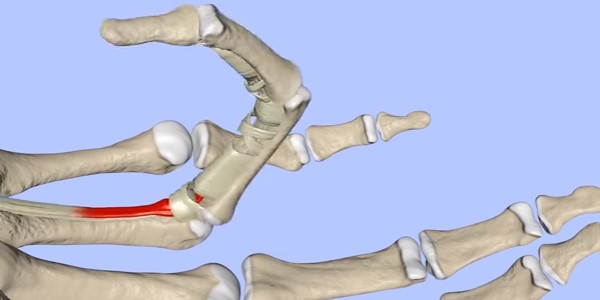
Сухожилия сгибателей кисти находятся в сухожильных влагалищах – это соединительнотканные футляры, выстланные изнутри синовиальной оболочкой. Она вырабатывает небольшое количество биологического секрета. Благодаря этой жидкости, а также гладкости стенки футляров обеспечивается беспрепятственное скольжение сухожилий при движениях.
В области основания пальцев (там, где они «крепятся» к пястной части кисти), а также на уровне диафизов (центральных участков) фаланг сухожилия удерживаются связками.
При влиянии выше описанных факторов в футлярах сухожилий наблюдаются следующие процессы:
- формируются утолщения;
- просвет канала сужается.
Из-за этого движение сухожилий затрудняется, а при прогрессировании патологических изменений и вовсе становится невозможным.
Это общая приблизительная схема возникновения – ее детали не выяснены. Большинство клиницистов считают, что патологический процесс сначала формируется в связке и только потом распространяется на сухожилие и его влагалище. Другие авторы считают, что самые первые изменения способны возникать не только в связке, но и в тканях сухожильного влагалища. Но независимо от такой последовательности при дальнейшем развитии заболевания затрагиваются все анатомические элементы это области. В конечном результате наблюдается следующее:
- связка становится более толстой и плотной;
- во внутренней оболочке сухожильного футляра развивается воспаление, она теряет гладкость;
- сухожилие становится более толстым.
Симптомы стенозирующего лигаментита
Проявления патологии зависят от степени ее развития. Зачастую это:
- нарушения движения пальца;
- болевой синдром;
- возникновение уплотнения в основании пострадавшего пальца.
На начальной стадии патологии наблюдается главный характерный признак – «щелканье» пальца при разгибании (он разгибается в виде резкого движения). При дальнейшем прогрессировании такой признак исчезает, так как при затяжном течении распознать болезнь становится труднее – симптом «защелкивания» исчезает, палец не может ни сгибаться, ни разгибаться из-за сгибательной или разгибательной контрактуры.
Характеристики болей:
- по локализации – в области поражения пальца;
- по распространению – без какой-либо характерной иррадиации;
- по характеру – ноющие в покое, «простреливющие» при попытке разогнуть палец;
- по интенсивности – умеренные в покое, сильные, резкие при разгибании пальца;
- по возникновению – в самом начале развития патологии могут отсутствовать, зачастую возникают при ее дальнейшем прогрессировании.
Стенозирующий лигаментит проходит в виде трех фаз.
Особенности начальной фазы:
- при надавливании на ладонь в основании пострадавшего пальца возникает боль;
- сложности при попытке полностью разогнуть или согнуть палец особенно выражены по утрам.
Во второй фазе постоянные «защелкивания» пальца начинают доставлять существенные неудобства, так как повторяются все чаще, палец ощущает все больший «барьер» при движениях. Особенности стадии:
- пациенту все чаще приходится разгибать палец второй рукой.
- болевые ощущения сохраняются и после щелчка;
- уплотнение в области основания пальца становится болезненным.
В третьей стадии состояние пострадавшего пальца ухудшается:
- развивается стойкая контрактура;
- положение пальца можно изменить только с помощью второй руки;
- после возвращения пальца «на место» длительно сохраняются боли, которые могут распространяться на ладонь, предплечье, а иногда и плечо.
Диагностика
Постановка диагноза не затруднительна и основывается на жалобах пациента, уточнении анамнеза заболевания (наличия характерных нагрузок на палец и кисть) и осмотре.
Данные физикального обследования будут такими:
- при осмотре – в первой и второй стадии патологии пациент демонстрирует врачу «трюк» с «защелкиванием» пальца, в третьей движения в нем невозможны;
- при пальпации (прощупывании) – возле основания пострадавшего пальца выявляются болезненность и уплотнение.
Инструментальные и лабораторные методы диагностики привлекаются только в случае крайней необходимости – при сомнениях в диагнозе. Так, для исключения патологии мелких суставов проводят рентгенографическое обследование.
Следует учесть, что данная патология может сочетаться с такими заболеваниям, как:
- артрозы крупных суставов верхних и нижних конечностей, а также мелких суставов кисти – их невоспалительное поражение;
- эпикондилит – дегенеративно-воспалительное заболевание тканей в области плечевого сустава, которое развивается в местах прикрепления сухожилий к надмыщелкам плечевой кости;
- спондилоартроз – невоспалительное поражение суставов позвоночника, которое развивается при разрушении позвоночного диска, из-за чего снижается его высота, и нагрузка из-за этого перекладывается на позвонковые суставы;
- плечелопаточный периартрит – воспаление мягких тканей в области плечелопаточного сочленения.
Сочетанное развитие стенозирующего лигаментита с указанными патологиями объясняется выраженным поражением соединительной ткани на системном уровне.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику описываемого заболевания зачастую проводят с контрактурой Дюпюитрена – невоспалительным рубцовым перерождением ладонных сухожилий.
Осложнения
Главным осложнением стенозирующего лигаментита является развитие контрактуры – частичного или полного обездвиживания пораженного пальца.
Лечение стенозирующего лигаментита
Лечение стенозирующего лигаментита зависит от:
- стадии болезни;
- степени влияния провоцирующих факторов;
- возраста больного.
Рекомендации при первой стадии патологии следующие:
- уменьшение нагрузки на кисть;
- для разгрузки пальцев – иммобилизация;
- противовоспалительные препараты;
- электрофорез с гиалуронидазой.
Рекомендации при второй стадии патологии будут такими:

- ферментные препараты;
- иммобилизация пальца;
- массаж;
- электрофорез;
- теплые расслабляющие ванночки для кисти;
- при выраженном воспалительном поражении – блокады с новокаином и глюкокортикостероидными препаратами.
Консервативная терапия во второй стадии развития патологии менее эффективна. Но ее необходимо провести в любом случае, так как сохраняются существенные шансы на выздоровление без какого-либо хирургического вмешательства. Лечение может продолжаться в течение нескольких месяцев. Если оно оказалось эффективным, то для профилактики рецидивов описываемой патологии следует устранить провоцирующие факторы и поменять вид трудовой деятельности. Если же результаты такого лечения не удовлетворили, то показано оперативное вмешательство.
При стенозирующем лигаментите третьей стадии проводят хирургическую коррекцию патологии. Абсолютными показаниями к ее выполнению являются:
- неэффективность других методов лечения;
- болевой синдром, который не купируется;
- контрактура, затрудняющая самообслуживание и ухудшающая качество жизни.
Хирургическое вмешательство выполняют в плановом порядке. При этом проводят рассечение тканей, изменения которых спровоцировали стенозирование (сужению) канала, из-за чего и возникло затруднение движения в нем сухожилия. При этом стараются не выполнять никакие манипуляции на сухожильном влагалище, но если с его стороны имеются нарушения – влагалище вскрывают.
В послеоперационном периоде проводится консервативная терапия. В ее основе – следующие назначения:
- антибактериальные препараты для предупреждения послеоперационных инфекционно-воспалительных осложнений;
- обезболивающие – при возникновении послеоперационных болей;
- физиотерапевтические процедуры.
Обратите внимание:
С целью меньшей травматизации тканей проводят такую разновидность хирургического вмешательства при стенозирующем лигаментите, как закрытая лигаментотомия. Во время данной операции связки рассекают через небольшой прокол. Но такой метод радикального лечения не является популярным, так как после него чаще, чем после классического оперативного метода, развиваются рецидивы.
Лечение описываемой патологии (и консервативное, и оперативное) не гарантирует того, что не возникнут рецидивы или поражение других пальцев кисти. Чтобы уменьшить риск их развития, следует снизить нагрузку на пальцы – в частности, ради этого поменять работу.
Важное значение имеет обучение пациента правильной рабочей позе, при которой риск развития стенозирующего лигаментита снижается, и расслаблению мышц кистей.
Профилатика
Главными методами профилактики стенозирующего лигаментита являются:
- при необходимости нагрузки на кисти – их регулярное расслабление;
- выполнение физических упражнений для кисти, в том числе со спортивными снарядами;
- предупреждение дегенеративно-дистрофических, системных аутоиммунных, эндокринных и обменных патологий, которые способны спровоцировать развитие описываемой патологии, а если они уже возникли – их своевременное выявление и адекватное лечение;
- избегание травматизации кисти.
Прогноз
Прогноз при стенозирующем лигаментите в целом благоприятный. Но следует иметь в виду, что состояние пальцев зависит не только от консервативных или оперативных методов лечения, но и от умения расслаблять пальцы. Специалисты, которые задействованы в области хирургии кисти, считают, что пациенты не держат под контролем расслабление рук даже на отдыхе – это объясняется их своеобразными трудовыми привычками, которые выработались на протяжении многих лет.
Также считается, что дополнительным фактором, который способствует возникновению мышечного напряжения, является своеобразная защитная реакция на боль, причем, она может частично сохраниться даже после купирования болевого синдрома. Поэтому для улучшения прогноза пациенты должны вырабатывать новые двигательные привычки – они помогут уменьшить физическую нагрузку на кисть и избежать риска развития рецидивов.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
9,072 total views, 1 views today


 (67 голос., средний: 4,91 из 5)
(67 голос., средний: 4,91 из 5)