Хондрома гортани: симптомы, диагностика, терапия
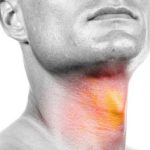
Симптомами хондромы гортани являются дискомфорт в горле (в частности, во время дыхания), осиплость и охриплость. Часто клиническая картина отсутствует из-за того, что хондрома вырастает до маленьких размеров и не причиняет физиологических неудобств.
Длительное время хондрома гортани какими-либо симптомами не проявляется, поэтому ее выявляют случайно – во время ларингоскопии. Если патология не прогрессирует, то проводится динамическое наблюдение, но в большинстве случаев рекомендуется хирургическое удаление данного новообразования.
Оглавление: 1. Хондрома гортани: что это 2. Причины 3. Развитие патологии 4. Симптомы хондромы гортани 5. Диагностика 6. Дифференциальная диагностика 7. Осложнения 8. Лечение хондромы гортани 9. Профилактика 10. Прогноз
Хондрома гортани: что это

Нередко пациенты не подозревают о наличии у них такой опухоли и живут с ней до конца жизни. На патологоанатомической секции хондрому гортани обнаруживают только тогда, когда причиной смерти стали критические заболевания верхних дыхательных путей, и патологоанатом проводил вскрытие тканей в соответствующей локации. Поэтому точных данных про заболеваемость хондромой гортани нет. Мужчины и женщины болеют с примерно одинаковой частотой. У детей описываемое заболевание диагностируется несколько реже, чем у взрослых.
Из ста больных, у которых были диагностированы доброкачественные опухоли гортани, описываемое заболевание выявляется у восьми-десяти.
В ряде случаев хондрому гортани диагностируют одновременно с некоторыми другими новообразованиями данного органа. Такое сочетанное возникновение и развитие опухолей гортани объясняют нарушением внутриутробного развития.
В некоторых случаях хондрому гортани удается выявить только благодаря внимательности и опытности врача, который, обследуя пациента по какому-то другому поводу, обратит внимание на его легкую осиплость. Но так как сама опухоль является одной из наиболее безобидных в онкологии, то и ее невыявление не является критическим для пациента.
Причины
Истинные причины появления и развития опухолей в большинстве случаев неизвестны – это касается и хондромы гортани. До сих пор непонятно, почему клетки нормальной хрящевой ткани в какой-то момент начинают интенсивно размножаться, формируя при этом конгломерат, а затем – и полноценную опухоль. Но известны факторы, на фоне которых хондрома гортани развивалась чаще.
Данная опухоль может быть врожденной и приобретенной.
Врожденная разновидность хондромы гортани появляется вследствие того, что нарушается внутриутробное развитие плода – а именно верхних дыхательных путей. Это происходит под влиянием целого ряда факторов, которые воздействуют на организм женщины во время беременности, а значит, действуют и на плод, который она вынашивает. Это факторы:
- физические;
- химические;
- инфекционные;
- соматические;
- экологические;
- психогенные;
- эндокринные;
- вредные привычки;
- генетические.
Если беременная женщина подвергается регулярному воздействию агрессивных физических факторов, то это увеличивает риск развития внутриутробных патологий в несколько раз – не исключение и врожденные опухоли, в том числе – хондрома гортани.
Из физических факторов основную роль играют:
- механические;
- радиоактивные;
- температурные.
Травмы живота беременной – наиболее частый физический фактор, который может спровоцировать сбои внутриутробного развития плода. Такие травмы могут возникнуть в быту, на производстве, при занятиях спортом, в дорожно-транспортных происшествиях и во время других несчастных случаев.
Аномальные температуры реже вызывают нарушение внутриутробного развития плода (в том числе и формирование врожденной фибромы гортани). Значение имеет то, как длительно они воздействуют на женщину. Кратковременное пребывание в условиях жары или выраженного холода не является поводом для беспокойства.
Радиоактивный фактор – один из наиболее опасных из всех факторов, провоцирующих сбои в развитии будущего ребенка. Женщина может не знать, что она беременна, и получить дозу облучения, которая у нее каких-либо изменений не вызовет, но повлияет на развитие плода. При каких обстоятельствах может произойти облучение? Это:
- контакт с радиоактивными элементами либо аппаратурой в силу профессиональной деятельности;
- обследование посредством радиологических методов;
- лучевая терапия, которую назначают в качестве лечения злокачественных опухолей.
Химическими факторами являются агрессивные химические соединения, которые попадают в кровоток беременной женщины, а затем – в кровоток плода. Ими могут оказаться:
- лекарственные средства;
- химические соединения, используемые в промышленности и сельском хозяйстве;
- средства, используемые в быту – для чистки, ремонта и так далее.
Из всех патогенных факторов, которые способны вызвать нарушение внутриутробного развития плода (в том числе спровоцировать развитие хондромы гортани), выделяются инфекционные болезни. В этом случае прослеживается и химический фактор – токсины микроорганизмов, продукты их жизнедеятельности и распада попадают в кровоток плода и воздействуют на его ткани. Наиболее часто врожденные нарушения возникают, если мать болеет такими инфекционными патологиями, как:
- краснуха – вирусное заболевание, манифестирующееся характерной сыпью в виде красных пятен;
- грипп – острое респираторное заболевание, спровоцированное разными штаммами вируса гриппа;
- токсоплазмоз – поражение токсоплазмами
и ряд других.
У женщин, болеющих соматическими патологиями, шанс рождения ребенка с внутриутробными нарушениями (в данном случае – хондромой) возрастает. Как правило, фоном выступают хронические соматические заболевания:
- сердечно-сосудистой системы – ишемическая болезнь сердца (кислородное голодание миокарда из-за недостаточности коронарных сосудов), гипертоническая болезнь (регулярное частое повышение артериального давления), миокардиодистрофия (нарушение питания сердечной мышцы, из-за чего ее функции ухудшаются);
- органов дыхания – бронхиальная астма (поражение бронхов с их регулярной обструкцией и приступами удушья), фиброз легких (прорастание легочной паренхимы соединительной тканью);
- желудочно-кишечного тракта – язвенная болезнь желудка и 12-перстной кишки (формирование глубоких дефектов в их стенке), панкреатит (воспаление поджелудочной железы), желчнокаменная болезнь (формирование конкрементов в желчном пузыре и желчевыводящих протоках)
и другие.
Если женщина проживает в экологически неблагополучном регионе, то риск развития врожденной патологии у ребенка (в данном случае – врожденной хондромы гортани) увеличивается. В первую очередь, значение имеет вдыхание атмосферного воздуха, загрязненного промышленными выбросами и продуктами сгорания автомобильных моторов.
Неблагоприятная психологическая обстановка, в которой проходит беременность, является одним из факторов риска, которые повышают шансы рождения ребенка с аномалиями. Значение имеют малейшие конфликты в быту, на работе, в социуме, а в последнее время – при интернет-общении.
Из нарушений эндокринной сферы будущей матери наибольшее значение имеют патологии щитовидной железы, которые приводят к нарушению количества тиреоидных гормонов, отвечающих за регуляцию различных процессов в органах и тканях. Дети с врожденными патологиями в целом и патологиями гортани в частности (в данном случае – фибромой) нередко рождаются у матерей, болеющих сахарным диабетом.
Курение, прием алкоголя и наркотических веществ беременной женщиной – одни из наиболее опасных факторов, которые способны привести к развитию критических нарушений внутриутробного развития плода. У него может сформироваться гигантская хондрома гортани, из–за чего акт дыхания при рождении будет затруднен или невозможен.
Врожденная хондрома гортани может возникнуть из-за генетических сбоев. Изменение структуры генов приводит к нарушению продукции тканевых белков гортани, за синтез которых они отвечают – возникают аномалии (в данном случае – хондрома гортани).
Каковы причины появления приобретенной формы описываемого заболевания? Они практически те же, что и причины развития врожденной формы. Чаще всего имеют значение:
- курение;
- инфекционные патологии верхних дыхательных путей;
- травмы.
В последнем случае это чаще всего травмирование ятрогенного характера – то есть, в результате медицинских манипуляций:
- диагностических – биопсии (забора фрагментов тканей);
- лечебных – операций на гортани, ее бужирования и так далее.
Реже провоцирующим фактором может выступить наружное травмирование гортани.
При раздражении стенки гортани она реагирует формированием объемного образования. Это могут быть любые доброкачественные опухоли – в том числе хондрома гортани.
Развитие патологии
Приобретенные хондромы способны возникать на протяжении всей жизни. Чаще всего это случается в молодом и среднем возрасте, при наиболее активном воздействии патогенных факторов на хрящи гортани.
Как правило, возникает одно новообразование в виде небольшого округлого узла на поверхности гортанного хряща. Хондрома растет медленно, а в ряде случаев, сформировавшись, она и вовсе может остановиться в росте и развитии. Стремительный рост хондромы может предшествовать ее злокачественному перерождению – но это наблюдается редко.
Симптомы хондромы гортани
Клиническая картина хондромы гортани развивается в зависимости от того, где образуется опухоль.
Если новообразование сформировалось на наружной поверхности хрящей гортани, то клиническая картина достаточно скудная – как правило, она представлена дискомфортом в месте формирования хондромы. В большинстве случаев какие-либо признаки хондромы с наружной локализацией отсутствуют.
Если хондрома гортани формируется на внутренней поверхности, то симптоматика развивается раньше. Ее основными признаками являются:
- дисфония – изменение характеристик голоса;
- нарушение дыхания;
- дискомфортные ощущения.
Как изменяется голос? Он может быть ослабленным либо осиплым, реже возникает охриплость. При больших хондромах голос пациента может быть изменен до неузнаваемости.
Нарушение дыхания наблюдается в том случае, если хондрома перекрыла просвет гортани. Эта опухоль сама по себе не вырастает до больших размеров, поэтому такие изменения чаще всего наблюдаются при сочетании хондромы гортани с другими патологиями, которые провоцируют сужение просвета данного органа. При выраженном перекрытии просвета гортани пациент жалуется на ощущение нехватки воздуха. Мнительные пациенты из-за этого начинают паниковать, а особо мнительных больных при чувстве инородного тела в горле и затруднении дыхания, вызванных хондромой гортани, охватывает страх смерти.
Если возникает чувство дискомфорта, то пациент описывает его как наличие постороннего тела в горле. Больные при этом делают подсознательно попытки отхаркнуть «предмет».
Диагностика
Следует учитывать, что клиническая симптоматика при хондроме гортани может быть невыраженной либо вообще отсутствовать. Поэтому для постановки диагноза следует учитывать жалобы пациента (если таковые имеются), детали анамнеза (истории) болезни, результаты дополнительных методов обследования (физикальных, инструментальных, лабораторных).
Из анамнеза уточняется следующее:
- нет ли у пациента длительно проявляющегося чувства постороннего тела в горле;
- наблюдались ли ранее изменения голоса;
- как быстро развивались его нарушения.
Результаты физикального обследования будут следующими:
- при осмотре – у некоторых пациентов при внутренней хондроме гортани, которая достигла больших размеров, можно заметить, что они подсознательно держат полуоткрытым рот, пытаясь облегчить прохождение воздуха в верхние дыхательные пути. Если больших размеров достигла наружная фиброма, то на передней или переднебоковой поверхности шеи визуализируется округлое выпячивание;
- при пальпации (прощупывании) – она информативна при наружных фибромах большого размера. При этом на шее пальпируется новообразование округлой формы, средней эластичности. Болезненность при пальпации отсутствует.
Инструментальные методы исследования, которые применяются в диагностике хондромы гортани, это:
- ультразвуковое исследование шеи (УЗИ) – оно позволяет обнаружить хондрому, установить ее форму, оценить размеры и характеристики структуры;
- непрямая ларингоскопия – с помощью гортанного зеркала осматривают гортань, при наличии внутренней хондромы обнаруживают выпячивание слизистой оболочки, при этом сама слизистая, которая ее покрывает, может быть неизмененной;
- сцинтиграфия – пациенту внутривенно вводят фармакологический препарат с «прикрепленными» к нему радиоизотопами, они с током крови достигают тканей гортани, скапливаются в хондроме и при проведении томографического обследования создают цветное изображение. По изменениям характеристик такого изображения и делают вывод про наличие опухоли и ее характер (добро- или злокачественный);
- эндоскопия – в просвет гортани вводят эндоскоп (гибкий зонд с вмонтированной оптической системой и подсветкой), с его помощью осматривают внутреннюю поверхность гортани. Метод является информативным при внутренней хондроме. Он позволяет осмотреть те участки гортани, которые не удается изучить при непрямой ларингоскопии;
- компьютерная томография шеи (КТ) – с помощью компьютерных срезов можно более детально изучить структуру хондромы гортани;
- магнитно-резонансная томография (МРТ) – она проводится с той же целью, что и обычная компьютерная томография, результативность такая же высокая;
- биопсия – делают забор фрагментов хондромы, оценивают визуально их характеристики (цвет, кровоточивость, эластичность) и отправляют в лабораторию для микроскопического изучения. Биопсию проводят во время непрямой ларингоскопии либо эндоскопического обследования.
Лабораторные методы, которые могут быть привлечены, используются, как правило, с целью дифференциальной диагностики. Это:

- гистологическое исследование – под микроскопом изучают тканевую структуру фрагментов хондромы, изъятых при биопсии;
- цитологическое исследование – под микроскопом изучают клеточную структуру фрагментов хондромы.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику хондром гортани проводят с такими заболеваниями и патологическими состояниями, как:
- ларингит – воспалительное поражение слизистой оболочки, которая выстилает изнутри стенку гортани. Чаще проводится диффдиагностика с хроническими формами этой болезни, реже – с острыми;
- киста гортани – полостное образование, наполненное жидкостью либо студенистой массой. Как и хондрома, может быть внутренней либо наружной;
- другие опухоли – добро- и злокачественные. Из доброкачественных дифференциальную диагностику чаще всего проводят с липомами либо папилломами гортани, из злокачественных – с фибросаркомами. В последнем случае это может быть метастатическое новообразование – то, которое сформировалось из клеток, перенесенных с током крови и/или лимфы из опухолей других органов и тканей;
- лимфаденит – воспаление регионарных лимфатических узлов;
- лимфангит – воспаление регионарных лимфатических сосудов;
- абсцесс шеи – ограниченная полость, заполненная гноем;
- повреждение возвратного нерва (сопровождается охриплостью).
Осложнения
Осложнения, которые могут сопровождать хондрому гортани, это:
- ларингит;
- злокачественное перерождение;
- кровотечение.
Лечение хондромы гортани
Если хондрома не увеличивается в размерах, не меняет своих внешних характеристик и не беспокоит, то активные врачебные действия не требуются, можно ограничиться динамическим наблюдением у отоларинголога и онколога.
Как и другие доброкачественные опухоли, хондрому гортани можно ликвидировать только радикальным путем – оперативным удалением. В современных условиях операцию проводят эндоскопическим методом. В сомнительных случаях опухоль отправляют на гистологическое экспресс-исследование в лабораторию – если устанавливается ее злокачественное перерождение, то проводят расширенную операцию, объем которой зависит от результатов исследования.
Послеоперационные назначения будут такими:
- функциональный покой – молчание пациента;
- перевязки;
- анальгетики – назначаются при болевом синдроме;
- антибиотики – для предупреждения и лечения послеоперационных инфекционных осложнений. Чувствительность микрофлоры не определяют, и пациенту назначают антибактериальные препараты широкого спектра действия.
Профилактика
Риск развития врожденной формы описываемого заболевания можно снизить, если беременность женщины будет проходить в нормальных условиях. Важными условиями являются ограждение беременной от влияния патогенных факторов и здоровый образ жизни (в частности, отказ от вредных привычек).
Основными мерами профилактики приобретенной хондромы гортани являются:
- предупреждение влияния на гортань патологических факторов – физических, химических, инфекционных, экологических;
- профилактика травм гортани;
- щадящее выполнение медицинских манипуляций – диагностических и лечебных;
- отказ от курения;
- здоровый образ жизни в целом.
Прогноз
Прогноз при хондроме гортани в целом благоприятный. Опухоль растет и развивается медленно, к осложнениям приводит нечасто, случаи злокачественного перерождения довольно редкие. При оперативном удалении рецидивы практически не возникают.
Прогноз может ухудшиться в таких случаях, как:
- постоянное раздражение опухоли (например, сигаретным дымом) – это может спровоцировать ее злокачественное перерождение;
- самолечение;
- развитие осложнений.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
2,948 total views, 3 views today


 (47 голос., средний: 4,00 из 5)
(47 голос., средний: 4,00 из 5)