Доброкачественные опухоли желудка: происхождение, симптомы, лечение
Оглавление: 1. Общие данные 2. Причины и развитие 3. Основные разновидности 4. Симптомы доброкачественных опухолей желудка 5. Осложнения 6. Диагностика 7. Лечение доброкачественных опухолей желудка 8. Профилактика 9. Прогноз 10. Полипы желудка 11. Болезнь Менетрие
Общие данные
Среди всей онкопатологии желудка доброкачественные опухоли встречаются в 4% случаев. Мужчины заболевают чаще, чем женщины – соотношение составляет приблизительно 60% к 40%.
В максимальном большинстве случаев доброкачественные опухоли различных отделов желудка поражают лиц старшей возрастной категории. Пик заболевания приходится на возраст старше 50 лет – более двух третей всех пациентов. В молодом возрасте (от 18 до 35 лет) случаи заболеваемости встречаются довольно редко, их количество начинает возрастать после 40-летнего рубежа.
В последние 10 лет заболеваемость на доброкачественные опухоли желудка снизилась. Такую тенденцию списывают на то, что медики научились выявлять и лечить хеликобактерную инфекцию. Ей традиционно приписывали участие сугубо в образовании злокачественных опухолей желудка, но зафиксированное уменьшение заболеваемости на доброкачественные желудочные опухоли при удачном лечении хеликобактерной патологии подталкивает к новым выводам со стороны онкологов-гастроэнтерологов.
Доброкачественные опухоли желудка оставляют большую группу заболеваний. Разделение внутри группы проводят по типу ткани, из которой начало расти новообразование.
Причины и развитие
Онкология желудка как раздел медицины сталкивается с проблемой, которая характерна для онкологии в целом: непосредственные причины перерождения нормальных тканей этого органа в опухолевые до сих пор неизвестны. Но выделены факторы, способствующие возникновению таких опухолей – в первую очередь это:
- хроническое поражение микроорганизмом Helicobacter pillory – спиралевидной бактерией, которая в основном выявляется в пилорическом отделе желудка. Токсины, которые вырабатывается хеликобактером, разрушает нормальные клетки слизистой оболочки желудка, на их месте начинают расти измененные клетки, из которых в дальнейшем и формируется доброкачественная опухоль;
- атрофический гастрит, характеризующийся недостатком питания слизистой оболочки желудка и ее сопутствующим воспалением;
- генетическая предрасположенность (наличие доброкачественных опухолей в роду, выявление гена ИЛ-1, который способствует перерождению клеток желудка);
- неправильное питание, из-за которого нарушаются нормальные физиологические процессы в слоях желудка, а это, в свою очередь, приводит к сбою образования и роста нормальных клеток;
- проживание в экологически неблагополучных районах;
- угнетение иммунитета (иммуносупрессия);
- курение;
- алкоголь;
- прием наркотиков.

Большинство доброкачественных новообразований желудка имеет схожий патогенез (развитие) – это или перерождение нормальных клеток, или образование новых, нетипичных. Развитие опухоли фактически неуправляемо – она может как расти всю жизнь, так вырасти до огромных размеров в короткий срок.
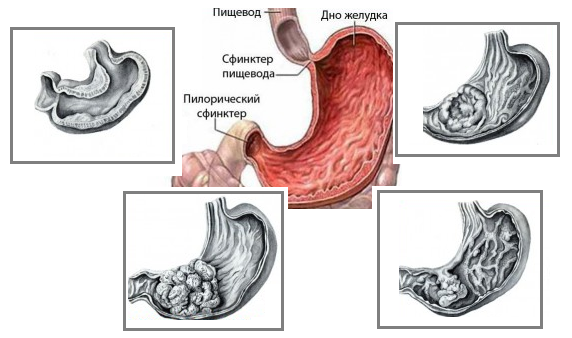
Основные разновидности
Из доброкачественных новообразований желудка наиболее часто встречающиеся это:
- полипы желудка;
- болезнь Менетрие – разрастание слизистой оболочки желудка с образованием аденом и кист;
- лейомиома – опухоль, развивающаяся из отдельных волокон мышечного слоя желудка;
- липома – жировое разрастание, которое зачастую начинает расти из подслизистого слоя желудка;
- ангиома – доброкачественное новообразование, развивающееся из стенок сосудов, кровоснабжающих все шары желудка;
- невринома – опухоль, образующаяся из нервных структур, которые принимают участие в нервном обеспечении как желудка в целом, так и его отдельных слоев;
- фиброма – новообразование, растущее из соединительнотканных желудочных элементов.
Из всех доброкачественных онкопатологий желудка наиболее значимыми являются:
- полипы;
- болезнь Менетрие.
Симптомы доброкачественных опухолей желудка
Все эти опухоли схожи тем, что они могут длительное время никак не проявляться – часто их выявляют случайно во время обследования больного по поводу какой-то другой патологии ЖКТ. Общие неспецифические признаки, которые, впрочем, могут проявляться и при других, неопухолевых болезнях ЖКТ, это:
- невыразительные боли в верхних отделах живота;
- нечастая изжога;
- чувство тошноты, нечастая рвота (в частности, при нарушении режима питания).
Если опухолевые узлы по каким-то причинам омертвевают, симптоматика более выражена – а именно наблюдаются:
- усиление болей в животе;
- признаки желудочно-кишечного кровотечения – рвота, при которой рвотные массы напоминают кофейную гущу, опорожнение каловыми массами характерного вида (их называют меленой – это жидкий темный зловонный кал, который становится таковым из-за примеси крови);
- нарастание общей симптоматики – ухудшение самочувствия, слабость, головокружение. Такие признаки зависят от степени выраженности желудочно-кишечного кровотечения, сопровождающего некроз опухолевого узла.
Осложнения
Очень часто доброкачественные опухоли «живут» в желудке многие годы и не причиняю функциональных неудобств и физиологического дискомфорта. Они проявляются при возникновении осложнений – в первую очередь это:
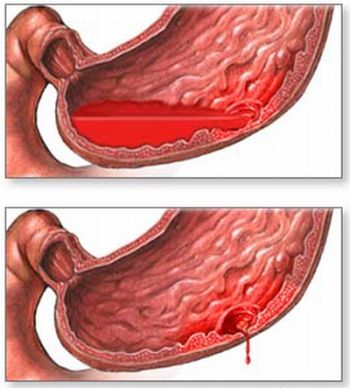
- сквозное прорастание стенки желудка, которое может закончиться перфорацией (образованием патологического отверстия) и последующим развитием перитонита;
- разрастание опухоли до такой степени, что она способна заполнить полость желудка, нарушить перемещение пищевого комка, перистальтику и процесс пищеварения в целом;
- изъязвления опухоли;
- кровотечение из сосудов, которые прорастают опухолевый узел;
- в случае прогрессирующего роста полипа – перемещение его в полость 12-перстной кишки. Оно, в свою очередь, может закончиться нарушением работы 12-перстной кишки или же ущемлением и омертвлением полипа.
Диагностика
Зачастую поставить диагноз доброкачественной опухоли желудка на основании одних жалоб затруднительно, поэтому следует применить дополнительные методы исследования.
Данные физикального обследования малоинформативны:
- внешний вид больных не изменен, кожа и слизистые – обычного цвета;
- при прощупывании живота может наблюдаться легкая болезненность в проекции желудка, но ее скорее свяжут с нарушением режима питания, нежели с доброкачественной опухолью.
Наиболее важные в диагностике большинства доброкачественных опухолей – инструментальные методы диагностики, а именно:
- обзорная рентгенография – этот метод позволяет заподозрить новообразование благодаря тому, что выявляется деформация контуров желудка, а также смещение органов, находящихся по соседству. При этом ставят предварительный диагноз, который предстоит подтвердить с помощью других, более прицельных методов диагностики, но именно благодаря обзорной рентгенографии обнаруживается большинство доброкачественных опухолей желудка;
- рентгенография с контрастированием – она информативна в том случае, если опухоль растет в полость желудка или же прорастает желудочную стенку с выпячиванием в полость. Как доказательство наличия процесса обнаруживаются дефекты заполнения (их контуры соответствуют контурам опухоли);
- ультразвуковое исследование органов брюшной полости (УЗИ) – с его помощью уточняют диагноз, а также проводят предварительную дифференциальную диагностику между разными видами опухолей;
- компьютерная томография (КТ) – справляется с теми же задачами, что и УЗИ, но более качественно;
- магниторезонансная томография (МРТ) – имеет те же возможности, что и КТ;
- лапароскопия – во время нее могут быть случайно обнаружены гастроопухоли, которые находятся ближе к внешней поверхности органа.
Лечение доброкачественных опухолей желудка
Лечение доброкачественных опухолей желудка может быть:
- консервативным;
- оперативным.
Консервативное лечение проводят, если опухоль не прогрессирует, и больной не дает согласия на ее удаление. В основе такого лечения лежат следующие назначения:
- правильное питание с соблюдением принципом механического, химического и термического щажения желудка;
- заместительная терапия в случае функциональных нарушений секреторной функции желудка, которые могут привести к снижению выработки пищеварительных ферментов – натуральный желудочный сок, соляная кислота, трипсин.
К оперативной тактике прибегают в случае выраженной симптоматики, роста опухоли, а также с целью предотвращения осложнений со стороны опухоли.
Оперативное вмешательство заключается в:
- удалении фрагмента желудка вместе с опухолью;
- при больших запущенных опухолях – полном удалении желудка.
После того, как доброкачественная опухоль желудка удалена, назначают:
- курс лечения ингибиторами протонной помпы, которые предупреждают развитие различных диспепсий, гастрита и язвенной болезни желудка;
- антихеликобактерные препараты.
Профилактика
Так как истинные причины возникновения доброкачественных опухолей желудка неизвестны, затруднительно говорить о специфической профилактике. Для предупреждения возникновения этих патологий необходимо:
- наладить режим питания;
- исключить из пищи механические, термические и химические агрессоры (грубую, горячую и острую пищу);
- бросить курить – никотин приводит к спазму сосудов желудка, что чревато нарушением физиологических процессов в его стенке;
- не злоупотреблять алкоголем, который может выступить в качестве химического агрессора;
- вовремя лечить болезни желудка.
В возрасте 50 лет и старше следует ежегодно проходить профилактическое обследование у гастроэнтеролога.
Прогноз
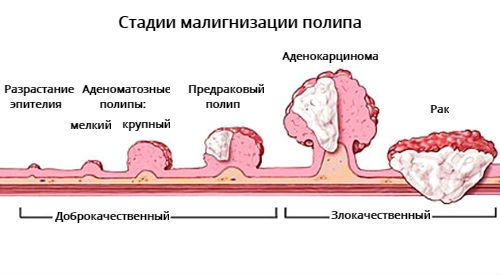
Прогноз при доброкачественных опухолях желудка в целом благоприятный. Но в связи с возможными рецидивами или осложнениями такие больные постоянно должны находиться под контролем гастроэнтеролога и онколога. Клиническая настороженность должна возникать при болезни Менетрие и полипах желудка, склонных к озлокачествлению.
Полипы желудка
Полипы желудка составляют подавляющее большинство доброкачественных новообразований этого органа. Характеристики этих новообразований:
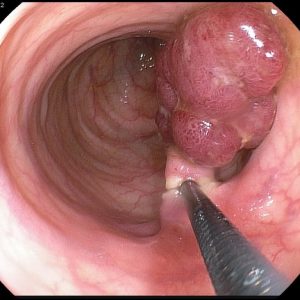
- растут в просвет желудка;
- в среднем достигают по длине 1-5 см, в диаметре – 0,2-1 см. Описаны случаи, когда слишком длинные полипы, расположенные в привратниковой зоне (месте перехода желудка в 12-перстную кишку) могли достигать полости 12-перстной кишки, тем самым путая врачей во время диагностики;
- в зависимости от длины и толщины могут иметь округлую или вытянутую форму;
- способны крепиться к внутренней поверхности желудка как на тонкой ножке, так и на широком плоском основании.
По количеству выделяют:
- одиночный полип;
- множественные полипы (от 2 до 5);
- полипоз желудка.
Граница между диагнозами «Множественные полипы» и «Полипоз желудка» довольно условна. Последний диагноз могут поставить и при пяти полипах, но в случае выявленной наследственности.
По своему строению полипы желудка делятся на:
- аденоматозные – образуются из железистых клеток желудка. Такой вид полипов наиболее опасен, так как в 20% случаев они перерождаются в злокачественные опухоли. Наиболее часто малигнизация (озлокачествление) затрагивает полипозные выросты длиной более 1,5 см;
- гиперпластические – образуются у пациентов с атрофией слизистой оболочки желудка (особенно при присоединившемся воспалительном процессе, когда возникает так называемый атрофический гастрит). Они составляют более 80% всех полипов желудка, но перерождаются в злокачественные опухоли очень редко;
- воспалительно-соединительнотканные – появляются на фоне воспалительного процесса со стороны слизистой оболочки желудка (реже – при воспалении других слоев этого органа). Такие полипы буквально напичканы эозинофилами – клетками, количество которых возрастает в крови при аллергизации. Но аллергенная природа этих выростов пока что не доказана. С точки зрения тканевого строения они не являются истинными опухолями. Но воспалительно-соединительнотканные полипы по внешнему виду очень напоминают классические доброкачественные опухоли, из-за чего клинические врачи относят их к категории новообразований.
Полипы небольшого размера очень часто не провоцируют никаких клинических признаков.
Симптомы могут появиться только тогда, когда полип вырос до больших размеров и «вмешивается» в работу желудка, влияя на его внутреннюю стабильную среду. В таких случаях могут проявляться следующие признаки:
- ноющая, средней интенсивности боль в верхних отделах живота (в основном после приема пищи);
- изжога;
- отрыжка;
- общие симптомы – слабость, головокружение (обусловлены анемией по причине кровотечений);
- тошнота и рвота с прожилками крови, а иногда – с оторвавшимися фрагментами полипа;
- в ряде случаев – смена запоров и поносов.
Наиболее точный метод диагностики полипов – исследование желудка с помощью эндоскопа (зонда со встроенной оптикой). Во время фиброгастроскопии проводят биопсию тканей желудка – забор небольшого фрагмента для микроскопического исследования. Также нередко полипы являются случайной находкой при операциях на желудке по поводу другой патологии.
В основе лечения полипов желудка лежит комбинированная тактика – наблюдательная и хирургическая. В конечном результате полипы желудка подлежат удалению, чтобы избежать риска малигнизации.
Болезнь Менетрие
Болезнь Менетрие это особенная разновидность доброкачественного поражения желудка, которую считают предраковым состоянием. При данном заболевании слизистая желудка разрастается в несколько раз и провоцирует дальнейшее образование аденоматозных разрастаний и кист. Патологию еще называют хроническим гипертрофическим полиаденоматозным гастритом. Это заболевание чаще всего наблюдается в возрасте 30-50 лет (мужчины болеют в три раза чаще, чем женщины).
В отличие от других доброкачественных поражений желудка, болезнь Менетрие нередко встречается в детском возрасте.
При этом заболевании высота складок слизистой желудка составляет порядка 2-3 см, а то и больше. Чаще всего патологический процесс наблюдается вдоль большой кривизны органа. При болезни Менетрие выработка слизи железами увеличена, поэтому железы раздуты, что способствует образованию из них небольших множественных кист, а также железистых опухолей (аденом).
Факторы, способствующие развитию болезни Менетрие, те же, что и провоцирующие возникновение других доброкачественных опухолей желудка. Но наибольшее значение имеют:
- нарушение режима питания;
- злоупотребление алкоголем;
- интоксикация свинцом (на промышленном производстве);
- нехватка витаминов (особенно представителей группы D, которые обеспечивают нормальный рост и развитие тканей);
- некоторые инфекционные патологии (вирусное поражение печени, дизентерия, брюшной тиф);
- сбой в обмене веществ;
- нейрогенные факторы (нарушение нервной регуляции слизистой желудка со стороны центральной и вегетативной нервной системы);
- аллергизация организма;
- аномалии, возникающие во время внутриутробного развития плода (особенно на этапе закладывания пищевой трубки);
- постоянные воспалительные процессы в слизистой оболочке желудка.
Зачастую заболевание развивается постепенно, медленно (довольно редко наблюдается острое начало). Самые частые клинические проявления болезни – это:
- рвота (зачастую – на высоте приступа боли);
- жидкий стул (тоже в основном на высоте болевого приступа);
- ухудшение аппетита;
- потеря массы тела из-за плохого пищеварения и, как следствие, ухудшенного поступления питательных веществ в ткани, а также из-за частой рвоты и поносов. Пациент может потерять до 10-20 кг;
- невыраженные, но повторяющиеся желудочные кровотечения.
В зависимости от преобладания тех или иных симптомов различают три варианта заболевания:
- бессимптомный;
- диспептический – с преобладанием тошноты, рвоты и расстройств стула;
- псевдоопухолевый- с преобладанием общих признаков (исхудания, слабости, потери жизненного тонуса).
Болезнь Менетрие может проходить с периодами затяжной ремиссии (стихания процесса).
Диагноз ставят на основании типичных жалоб, а также подкрепляют данными физикального и дополнительных методов обследования.
При ощупывании живота наблюдается средней степени выраженности болезненность в верхних отделах живота.
Инструментальные методы исследования, применяющиеся для диагностики болезни Менетрие, это:
- рентгенография с контрастированием – выявляют толстые извилистые складки слизистой оболочки желудка;
- фиброгастроскопия (ФГС) – с помощью гибкого эндоскопа, снабженного оптикой, врач видит утолщенные бледные отечные складки слизистой желудка, похожие на мозговые извилины или булыжную мостовую, а в них – множественные аденомы и кисты. Во время ФГС делают биопсию слизистой желудка (забор небольшого фрагмента слизистой, который изучат под микроскопом).
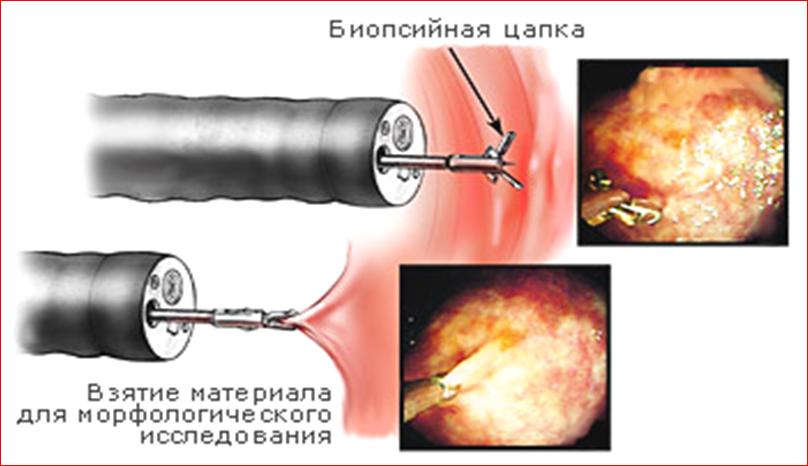
Лабораторные методы, информативные при диагностике болезни Менетрие, это:
- общий анализ крови – отмечается умеренное снижение количества эритроцитов и гемоглобина, а также лейкоцитов
- исследование желудочного сока – определяют ухудшение выработки соляной кислоты;
- исследование биоптата слизистой – определяют изменения, характерные для аденом и кист.
Болезнь Менетрие следует отличать от таких болезней желудка, как:
- гипертрофический гастрит (разрастание слизистой желудка, но без образования аденом и кист);
- полипы;
- туберкулезное поражение;
- сифилитический процесс;
- злокачественные гастроопухоли.
Болезнь Менетрие лечат:
- консервативно;
- оперативно.
К консервативным методам лечения относятся:
- механически, термически и химически щадящая диета с повышенным содержанием белка;
- обволакивающие средства (кисели, отвар льна);
- заместительная терапия (по причине нарушения желудочной секреции) – натуральный желудочный сок, раствор соляной кислоты, пепсин и так далее.
Если нет эффекта от консервативной терапии, и наблюдаются осложнения, то больному проводят гастрэктомию – удаление пораженных частей желудка.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
12,143 total views, 1 views today


 (55 голос., средний: 4,38 из 5)
(55 голос., средний: 4,38 из 5)
Хорошо что учены выявили и научились бороться с этой хеликобактерной инфекцией . Эта бактерия столько плохого может в желудке сделать , начинается все с простого гастрита , потом язва и может даже до опухоли дойти , как Вы и пишите , хорошо если будет доброкачественная , а не дай бог рак. У меня тоже гастрит был , ну что , назначили лечение , с лекарствами от нее , посидел на диете , вроде все прошло. Хотя сейчас весна , нужно будет пропить профилактический курс , хуже не будет .