Особенности острого аппендицита у детей: симптомы и лечение

Статистика гласит, что чем старше ребенок, тем больше риск столкнуться с острым аппендицитом. Так, в возрасте от 1 года до 3 лет заболеваемость составляет 0,6 на 1000 человек, от 4 до 7 лет – 2,6 на 1000, а от 8 до 13 лет различными формами острого аппендицита болеют 8 детей из 1000.
Оглавление: 1. Причины, их анатомо-физиологические предпосылки 2. Развитие заболевания 3. Симптомы острого аппендицита у детей 4. Диагностика 5. Дифференциальная диагностика 6. Лечение острого аппендицита у детей 7. Профилактика 8. Прогноз
Причины, их анатомо-физиологические предпосылки
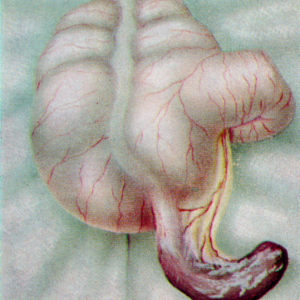
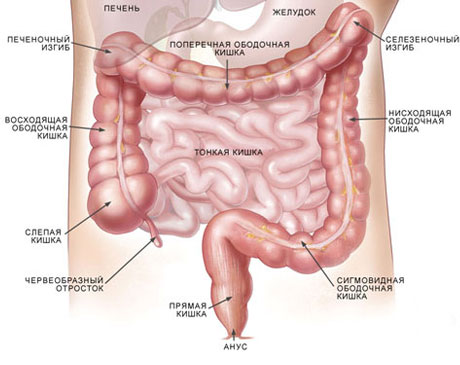
Как у взрослых, так и у детей червеобразный отросток находится в области перехода подвздошной кишки (конечного отдела тонкого кишечника) в слепую (начальный отдел толстого кишечника). Этот фрагмент желудочно-кишечного тракта называется илеоцекальным углом. От его анатомо-физиологических особенностей и зависит высокая заболеваемость на острый аппендицит в детском возрасте, а также его симптоматика. Среди всех возрастных категорий детей больше всего выделяются нюансами заболевания острым аппендицитом маленькие пациенты в возрасте от одного года до трех лет.
Основные факторы, от которых зависят особенности протекания острого аппендицита в детском возрасте, это:
- особенности аппендикулярного клапана;
- большая мобильность (подвижность) слепой кишки, а вместе с ней и аппендикулярного отростка.
Аппендикулярным клапаном называют утолщение тканей, которое находится в месте отхождения червеобразного отростка (аппендикса) от слепой кишки. Если кишечное содержимое попало в просвет аппендикса, аппендикулярный клапан воспрепятствует ее выхождению в обратном направлении, что чревато:
- застоем жидкого кишечного содержимого в просвете аппендикса;
- образованием каловых камней, которые, в свою очередь, тоже могут спровоцировать деструктивные (разрушительные) изменения в стенке червеобразного отростка.
Более низкая заболеваемость острым аппендицитом в возрасте от одного года до трех лет жизни в сравнении с другими возрастными категориями обусловлена тем, что в этот отрезок жизни аппендикулярный клапан либо слабо развит, либо отсутствует вообще, поэтому кишечное содержимое, попав в полость аппендикса, беспрепятственно покидает ее. Как следствие, нет предпосылок до застойных явлений и образования каловых камней.
Также у детей до трех лет слепая кишка более подвижная, чем в ином возрасте – это объясняется ее более длинной брыжейкой (соединительнотканной пленкой, которой кишечник крепится к брюшной стенке). Из-за ее незатрудненного смещения илеоцекальный угол вместе с аппендиксом имеет возможность беспрепятственно мигрировать по большей части брюшной полости ребенка, что влияет на клинические проявления патологии. Варианты расположения червеобразного отростка у таких детей могут быть следующими:
- нисходящее (аппендикс свисает свободно в брюшной полости) – в 35% случаев;
- срединное (по средней линии живота) – в 26%;
- ретроцекальное (за слепой кишкой) – в 20%;
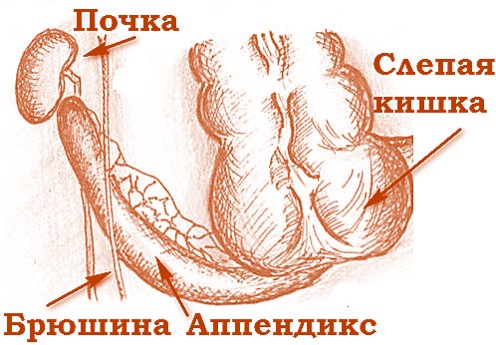
- латеральное (боковое – то есть, по самому краю брюшной полости) – в 15%;
- остальные варианты – в 4%.
В возрасте до трех лет аппендикс имеет конусообразную форму, что помогает ему быстрее освободиться от случайно попавшего в просвет кишечного содержимого. Начиная с трех лет отросток словно вытягивается, его просвет становится похожим на цилиндр, это способствует задержке в нем кишечного содержимого и, как следствие, застойным явлениям, чреватым воспалением.
Вопреки всем вышеизложенным факторам, благодаря которым дети до трех лет страдают острым аппендицитом реже, чем в других возрастных категориях, риск возникновения аппендицита возрастает, если у такого ребенка:
- аппендикс имеет тонкие стенки;
- мышечный слой отростка развит слабо.
Частое развитие острого аппендицита у детей всех возрастных категорий зависит от таких факторов, как:
- скудное количество лимфатической ткани аппендикса;
- образование анастомозов (сообщения) между лимфатическими сосудами толстого кишечника и лимфатическими сосудами и узлами внутренних органов. Это значит, что при любом воспалительном процессе, развивающемся в брюшной полости ребенка, он имеет все возможности быстро дойти до червеобразного отростка. Эта закономерность касается не только асептического (без присутствия микроорганизмов) процесса, но и инфекционного поражения. А так как, в свою очередь, лимфатическая система внутренних органов имеет широкие анатомические связи с такой же системой других органов (в частности, дыхательных), это означает, что инфекционный процесс в любой точке детского организма может «откликнуться» в аппендикулярном отростке;
- незрелость (как анатомическая, так и функциональна) нервных окончаний и сплетений аппендикса. Ею объясняют особо тяжелые случаи заболевания маленьких пациентов острым аппендицитом. Суть следующая: из-за незрелости нервные окончания поздно сигнализируют об изменения аппендикса, поэтому симптомы могут не соответствовать степени тяжести изменений в аппендикулярном отростке;
- недоразвитие большого сальника. Эта структура из соединительной и жировой ткани, покрывая внутренние органы, не позволяет воспалительному процессу распространяться от органа к органу. В детском возрасте большой сальник коротковат, он не достает до нижних отделов брюшной полости – в частности, илеоцекального угла. Поэтому инфекционно-воспалительный процесс распространяется в нижних отделах живота намного быстрее, чем у взрослых;
- хорошо развитая сетка кровеносных сосудов брюшины. Обильное кровоснабжение обеих листков брюшины способствует лучшему всасыванию в кровь токсических веществ.
Развитие заболевания
Теорий развития острого аппендицита есть много. Медики склоняются к двум механизмам развития этого заболевания у детей:
- нервно-сосудистому;
- застойному.
Согласно нервно-сосудистой теории острый аппендицит у маленьких пациентов возникает вследствие последовательного развития следующих факторов:
- нарушения деятельности со стороны желудочно-кишечного тракта;
- изменений со стороны прохождения нервных импульсов в нервном аппарате червеобразного отростка.
Из-за нарушений в системе пищеварения (в частности, при нарушениях в питании) наблюдается спазм гладкой мускулатуры ЖКТ и его сосудов. Он достигает и червеобразного отростка. Так как в детском возрасте кровоснабжение аппендикса не настолько выражено, как у других отделов ЖКТ, нарушается его питание. Отросток достаточно чувствителен к дефициту кислорода и питательных веществ – это является объяснением быстро развивающегося омертвения (некроза) аппендикса. Из-за нарушения питания повышается проницаемость слизистой оболочки, а это означает улучшенные условия для проникновения в ткани органа микрофлоры, которая усугубляет разрушительные процессы в отростке.
Согласно теории застоя, в просвет червеобразного отростка поступает кишечное содержимое и задерживается там. Это причиняет к:
- застойному повышению давления в просвете отростка;
- ухудшению лимфатического оттока.
Эти факторы, в свою очередь, ведут к отеку тканей аппендикса и нарушению венозного оттока. В конечном результате отмечается сбой всех нормальных процессов в отростке (отток кишечного содержимого и венозной крови) приводит к давлению на артериальные сосуды, что означает ухудшение кровоснабжения и питания отростка. Эти условия способствуют быстрейшему присоединению микробной инфекции. В конечном результате стенка аппендикса не выдерживает таких патологических условий, воспаляется и разрушается.
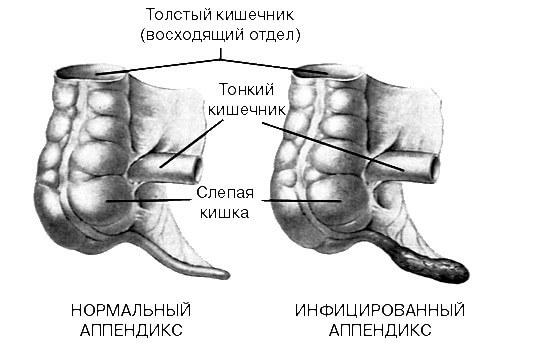
Разновидности аппендицита у детей следующие:
- катаральный – внешняя (серозная) оболочка отечна, а слизистая изъязвлена;
- флегмонозный – наблюдается гнойное воспаление всех слоев отростка. Аппендикс – напряженный и утолщен, покрыт белыми волокнами фибрина. В слизистой оболочке наблюдается не только изъязвление с гноем, но и частичное отторжение фрагментов ткани;
- гангренозный – сплошь и рядом в аппендиксе развиваются деструктивные процессы. Отросток темно-серого, «грязного» цвета, облеплен гноем и фибрином, во многих местах его стенка подвержена омертвению.
Симптомы острого аппендицита у детей
Если аппендицит у взрослых образно характеризуют как «хамелеон в брюшной полости», то у аппендицит у детей он – хамелеон дважды. Это значит, что воспаление аппендикулярного отростка у маленьких пациентов может проявляться в самых разных неожиданных формах, когда даже опытные детские хирурги не могут поставить правильный диагноз.
Тем не менее, в основе клинических проявлений острого аппендицита у детей лежат следующие симптомы:
- боль в животе;
- тошнота и рвота;
- повышение температуры тела;
- расстройства со стороны кишечника.
Характеристики боли:
- начинается или с верхних этажей живота, или с области пупка (в последнем случае – чаще в возрасте до трех лет);
- по длительности – постоянная;
- по характеру – ноющая;
- по интенсивности – средней степени, затем усиливается;

- не исчезает во время сна – ребенок спит беспокойно, ворочается, по гримасе видно, что ему больно даже во сне. Хуже всего дети спят в первую ночь с начала заболевания, далее ослабление болей может случиться из-за того, что деструктивный процесс разрушил нервные окончания аппендикса;
- иногда боль беспокоит ребенка только при активных движениях – перемене положения тела, в процессе одевания, неаккуратном случайном прикосновении к животу.
Характеристики рвоты:
- у детей до трех лет – может наблюдаться 3-5 раз;
- у детей старше трех лет – одно-или двукратная;
- имеет рефлекторный характер – то есть, не приносит облегчения.
Характеристики гипертермии:
- температура тела ребенка до трех лет – фебрильная (может повышаться до 38 градусов по Цельсию);
- гипертермия у ребенка от трех лет – субфебрильная (в основном равняется 37,3-37,4 градуса по Цельсию);
- у детей старше трех лет наблюдается расхождение гипертермии и пульса – при повышении температуры на 1 градус пульс ускоряется на 8-10 ударов в минуту. Это объясняется еще недоскональным общим ответом детского организма на местные изменения в аппендиксе.
Характеристики опорожнения:
- у ребенка младше трех лет в ряде случаев наблюдается понос (до 70% случаев заболевания), хотя нередки случаи нормального опорожнения;
- в возрасте свыше трех лет стул чаще всего остается в норме. Может быть диагностирована и задержка опорожнения, хотя если ребенку удалось оправиться, то заметно, что каловые массы – не такие плотные, как при классическом запоре.
Задержка стула объясняется рефлекторным ослаблением деятельности толстого кишечника (он словно оберегает себя от лишних движений, поэтому его функции ослабевают).
Некоторые особенности острого аппендицита у детей до трех лет, которые могут быть подспорьем в диагностике:

- червеобразный отросток разрушается быстрее, чем у детей старше трех лет, как следствие – воспаление быстрее генерализуется (распространяется) по всей брюшной полости;
- очень часто в процесс вовлекаются другие органы брюшной полости, поэтому на фоне симптоматики с их стороны может возникнуть путаница в диагностике;
- очень ярко выражены изменения со стороны поведения ребенка – он беспокоен, плачет, плохо спит, отказывается от пищи, хотя при этом на боли в животе может и не жаловаться.
Диагностика
Только по жалобам ребенка диагноз острого аппендицита удается поставить не всегда. В диагностике заболевания помогают данные физикального обследования – осмотра, прощупывания (пальпации), перкуссии (простукивания) и аускультации (выслушивания фонендоскопом) живота.
Данные осмотра следующие:
- ребенок апатичный – даже если плачет от боли, то вяло;
- маленький пациент лежит на правом боку, согнувшись в дугу, поджав ноги и охватив живот руками;
- у детей до трех лет язык сухой, обложенный, после – влажный, обложенный;
- живот в преобладающем большинстве случаев не вздут, принимает участие в акте дыхания.
Данные пальпации живота:
- усиление боли в правой подвздошной области (даже если до пальпации ребенок жаловался на боли в районе пупка);
- напряжение мышечных массивов передней стенки живота;
- характерным является следующий признак: при пальпации врачом в правой подвздошной области ребенок подтягивает правую ножку, а руку врача отталкивает правой ручкой;
- позитивные симптомы раздражения брюшины – в частности, симптом Щеткина-Блюмберга (усиление боли при отнятии прижатой к животу руки пальпирующего).

Рекомендуется провести пальцевое обследование прямой кишки ребенка – при этом будет наблюдаться выраженная болезненность в районе прямой кишки справа, особенно при тазовом расположении червеобразного отростка. Также пальцевое ректальное обследование поможет врачу сориентироваться с диагнозом у девочек, если есть подозрения на заболевания органов малого таза.
Жалобы и данные физикального метода обследования позволяют поставить правильный диагноз. Инструментальные и лабораторные методы исследования привлекаются во время диагностики острого аппендицита у детей не так часто, как при других заболевания.
Из инструментальных методов применяют:
Из лабораторных методов диагностики информативным является:
- общий анализ крови – будет выявлено увеличение количества лейкоцитов и СОЭ (скорости оседания эритроцитов).
- Также практикуется гистологическое исследование удаленного отростка, которое продемонстрирует наличие гнойной и некротической ткани, но оно относится к постоперационной уточняющей диагностике.
Дифференциальная диагностика
Так как слепая кишка вместе с аппендикулярным отростком у детей могут занимать нестандартное положение (особенно в возрасте до трех лет), то и симптоматика может напоминать признаки других заболеваний – в первую очередь это:
- дискинезия желчевыводящих путей;
- кишечные колики;
- острый гастрит и дуоденит (у детей школьного возраста);
- мезаденит (воспаление кишечных лимфоузлов);
- глистная инвазия.
Последнее заболевание способно очень точно симулировать острый аппендицит (развиваются острые боли в животе, как при воспалении аппендикса), что значительно затрудняет диагностику.
Лечение острого аппендицита у детей
При симптомах острого аппендицита ребенка следует госпитализировать в стационар. Даже если симптоматика сомнительна и вызывает вопросы – госпитализация все равно необходима для динамического наблюдения со стороны врачей. Если признаки не прогрессируют, то наблюдение осуществляется на протяжении 12 часов с повторными осмотрами каждые 2-3 часа.
При подтверждении диагноза незамедлительно приступают к лечению:
- консервативному;
- оперативному.
Основное лечение острого аппендицита у детей – хирургическое. Консервативные методы выступают вспомогательными и никак не могут заменить хирургическую тактику.
Оперативное лечение воспаления аппендикса это его хирургическое удаление с последующим дренированием брюшной полости. Если во время операции обнаружили несущественные катаральные изменения в аппендиксе, то показано дополнительное интраоперационное обследование брюшной полости на предмет других патологий:
- осмотр подвздошной кишки, чтобы удостовериться, что клиника не была спровоцирована воспалением дивертикула Меккеля – врожденную аномалию подвздошной кишки в виде отростка;
- ревизия органов малого таза у девочек.
Так как аппендэктомия это экстренная операция, которую зачастую проводят через несколько часов после поступления ребенка в стационар, консервативные методы традиционно относятся к послеоперационному лечению. Это:
- постельный режим, но с переходом на раннее поднимание с постели и двигательный режим;
- перевязки;
- обезболивающие препараты;
- голод с постепенным переходом на кормление (как только отойдут газы);
- антибиотикотерапия.
Антибактериальные препараты могут начать назначать еще в период подготовки к операции, чтобы предупредить развитие послеоперационных инфекционных осложнений у ребенка.
Особенности их назначения в зависимости от разновидности острого аппендицита:
- при катаральном – не показаны;
- при флегмонозном – на протяжении 24-48 часов;
- при гангренозном – на протяжении 3-5 суток (в зависимости от состояния и длительности гипертермии).
Прооперированного школьника следует освободить на некоторое время от уроков физкультуры и общественного труда, связанного с физическими нагрузками.
Профилактика
Даже при соблюдении профилактических мероприятий риск возникновения острого аппендицита у ребенка остается (впрочем, как у взрослого). Тем не менее, следующие пункты профилактики помогут уменьшить риск развития этого хирургического заболевания:
- обеспечение ребенка сбалансированной пищей с ограничением жирной еды;
- вырабатывание правильных пищевых привычек (правильный режим питания, неспешное поглощение пищи и ее тщательное пережевывание);
- диагностика и лечение хронических заболеваний.
Прогноз
При своевременных диагностике и оперативному лечении прогноз для здоровья и жизни ребенка благоприятный. Он ухудшается при промедлении (например, слишком затянувшейся выжидательной тактике, которой придерживаются молодые малоопытные хирурги, недооценивая уже имеющейся клинической картины). Также прогноз резко ухудшается при попытке лечения ребенка родителями в домашних условиях. Этого делать нельзя. Особенно выраженные негативные последствия может спровоцировать прикладывание теплой или горячей грелки к месту болезненности в животе.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
13,032 total views, 1 views today


 (158 голос., средний: 4,66 из 5)
(158 голос., средний: 4,66 из 5)