Постмастэктомический синдром: причины, симптомы, лечение

Синдром заключается в нарушениях в верхней конечности и тканях грудной стенки со стороны удаленной железы. Патология проявляется не только неврологическими, двигательными и другими физиологическими нарушениями, но и психоэмоциональными – у таких пациенток может наблюдаться депрессия разной степени выраженности.
В ряде случаев при постмастэктомическом синдроме требуется оперативное вмешательство.
Оглавление: 1. Постмастэктомический синдром: что это такое? 2. Причины 3. Развитие патологии 4. Симптомы постмастэктомического отека 5. Диагностика 6. Дифференциальная диагностика 7. Осложнения 8. Лечение 9. Профилактика 10. Прогноз
Постмастэктомический синдром: что это такое?
Физиологически постмастэкомический синдром проявляется как отек верхней конечности со стороны удаленной молочной железы, который возникает из-за следующих нарушений:
- сосудистых – связанных с нарушением тока лимфы;
- трофических – связанных с нарушением питания тканей;
- нейромоторных – связанных с нарушением иннервации (нервного обеспечения).
Эта патология – одно из самых частых осложнений, с которыми врачи сталкиваются после того, как пациентке была выполнена радикальная операция по поводу злокачественной опухоли молочной железы. Синдром диагностируется у 16,8-64,6% женщин, перенесших мастэктомию.
Чаще постмастэктомический синдром развивается у пациенток с удаленной правой молочной железой.
Несмотря на медленное развитие и, казалось, достаточное количество времени, чтобы поставить диагноз и начать лечение, постмастэктомический синдром до этого времени продолжает оставаться одной из проблем медицины. Причины – стойкая инвалидизация пациенток на поздних этапах патологии и ощутимое ухудшение качества жизни.
Причины
К возникновению постмастэктомического синдрома приводят следующие нарушения, возникающие в послеоперационном периоде:
- травматические;
- сосудистые;
- реологические (связанные с током крови).
Такие нарушения могут быть очень разными по выраженности, так как разными являются техника мастеэктомии, объем операции (степень ее радикальности) и особенности восстановительных свойств тканей каждой конкретной женщины. Это:
- нарушение микроциркуляции;
- рассечение нервных волокон;
- удаление грудных мышц;
- рубцовые изменения тканей.
Нарушение микроциркуляции наступает по той причине, что при радикальном удалении молочной железы удаляют лимфатические структуры, в которых в норме собирается лимфа – подмышечный, подключичный и подлопаточный коллекторы. Из-за этого затрудняется отток лимфы из верхней конечности со стороны поражения. Состояние еще больше ухудшается, если одновременно развивается воспалительный процесс:
- в лимфатических сосудах (возникает лимфангит);
- в венах (формируется тромбофлебит – воспаление с тромбообразованием).
При мастэктомии неизбежно рассечение многочисленных мелких нервных веток, которые обеспечивают нервную регуляцию мягких тканей и сосудов в области шеи и плечевого пояса. Из-за этого нарушаются восстановительные процессы в тканях, возникает скаленус-синдром (или синдром лестничной мышцы) – боли и нарушение чувствительности при сдавливании сосудов и нервов в области передней лестничной мышцы.
Нередко требуется удаление не только молочной железы, но и части мышечных массивов грудной стенки – в частности, выполняется резекция (отсечение) малой и большой грудных мышц на стороне удаления железы. В результате возникает контрактура – выраженное ограничение движений в плечевом суставе. Она развивается у около 40% пациенток, перенесших мастэктомию.
Рубцовые изменения тканей после мастэктомии возникают из-за выраженного развития фиброзной ткани. Они затрагивают область грудной стенки и подмышечной впадины – возникает их деформация. Особенно такие изменения выражены, если выполнялась пред- и послеоперационная радиотерапия. Рубцовые изменения более выражены, если течение послеоперационного периода усложнилось нагноением и некрозом (омертвением) тканей.
Помимо того, степень развития постэктомического синдрома зависит от таких факторов, как:
- вовлечение в патологический процесс подмышечных лимфатических узлов;
- наличие метастазов – миграции опухолевых клеток в другие органы и ткани;
- неправильно подобранный объем хирургического вмешательства;
- нарушение техники операции;
- неправильное ведение послеоперационного периода;
- ошибки при назначении лучевой и химиотерапии.
Развитие заболевания
Развитие описываемой патологии заключается в изменениях реологических параметров (текучести крови), а также реакции сосудов и вокругсосудистых тканей в зоне поражения.
В сосудах, которые обеспечивают кровоснабжение тканей со стороны удаленной молочной железы, повышается скученность тромбоцитов – это приводит к образованию микротромбов. Так как кровоснабжение на тканевом уровне нарушается, возникает отек вокруг самых мелких сосудов.
Из-за того что после операции женщина не может двигать рукой в полном объеме (иными словами, ограничена амплитуда ее движений), страдает так называемая микронасосная функция мышц – они перестают «подкачивать» кровь. В конечном результате движение крови по сосудам пораженной области резко ухудшается. Из-за этого органические и неорганические вещества хуже всасываются в сосуды и начинают накапливаться в тканях, притягивая воду – возникает отек.
Ко всем этим патологическим изменениям присоединяются:
- нарушения питания нервных окончаний;
- фиброз тканей (массивное прорастание соединительной тканью), который провоцирует лучевая терапия. Он в основном поражает ткани вокруг магистральных (крупных) сосудов, из-за чего те еще больше сужаются, и сосудистые нарушения еще больше нарастают.
В зависимости от времени возникновения постмастэктомический синдром бывает:
- ранний – появляется в период времени до 3 месяцев после операции;
- поздний – развивается через 3 месяца с момента хирургического вмешательства и больше.
По разнице между обхватом плеча, измеренным над локтем пораженной и здоровой руки, различают степени отека:
- при разнице до 2 см – легкий;
- от 2 до 6 см – средней степени;
- более 6 см – тяжелый.
В зависимости от клинических симптомов можно оценить степень тяжести постмастэктомического синдрома:
- II степень – помимо кисти, отекают мягкие ткани предплечья, при этом кожу трудно захватить в складку. Увеличение объема пораженной верхней конечности в сравнении с нормальной составляет от 25% до 50%. Наблюдается снижение температуры кожных покровов кисти и предплечья;
- III степень – отечность охватывает мягкие ткани плечевого сустава, наблюдается постоянно, не исчезает. При этом ткани плотные, так как кожные покровы и подкожная жировая склерозированные – наблюдается их существенное прорастание соединительной тканью. Кожу невозможно захватить в складку. Объем верхней конечности со стороны поражения увеличен на 50-70%. Снижение температуры кожных покровов наблюдается со стороны кисти и предплечья;
- IV степень – верхняя конечность опухшая, деформирована, движения ограничены вплоть до невозможности их выполнить. На коже появляются язвы – последствие трофических нарушений (связанных с питанием тканей). Объем пораженной конечности увеличен на 70% и больше. Снижена температура кожи кисти, предплечья и плеча.
Симптомы постмастэктомического отека
Основными признаками постмастэктомического синдрома являются:
- отек мягких тканей;
- боли;
- нарушения со стороны кожи;
- нарушения чувствительности;
- нарушения движений.
Отек мягких тканей руки и грудной стенки – ведущий признак постмастэктомического синдрома, поэтому раньше его еще называли постмастэктомическим отеком (ПМО).
На ранних стадиях пациентку беспокоит отечность пальцев и кисти, которая появляется ближе к вечеру (особенно после физических нагрузок) и сопровождается чувством тяжести. Характерным является то, что женщине трудно надеть или снять кольцо. К утру отек исчезает полностью.
При дальнейшем развитии описываемой патологии отек охватывает мягкие ткани более высоких локаций – предплечья, плеча, надплечья. При существенном прогрессировании могут отекать мягкие ткани половины шеи и верхней части грудной клетки (в частности, надключичной области) со стороны поражения.
На начальных стадиях возникновения отека кожные покровы остаются нормальными. По мере прогрессирования болезни кожа становится бледной с синюшным оттенком, сухой, шелушится, ее сложно взять в складку, так как подлежащие ткани становятся плотными.
Нарушение чувствительности (парестезии) возникает у более 50% пациенток – это:
- ощущение онемения;
- чувство ползания мурашек по коже.
Боли возникают по мере прогрессирования постмастэктомического синдрома. Их характеристики:
- по локализации – по всей руке со стороны поражения;
- по распространению – иррадиируют (отдают) в плечо, шею, грудную стенку со стороны поражения;
- по характеру – могут быть как тупые, так и острые, жгучие;
- по интенсивности – сначала незначительные, по мере прогрессирования болезни нарастают;
- по возникновению – могут быть кратковременные (касается тупых и жгучих болевых ощущений) и затянувшиеся (касается тупых болей).
Нарушения движений верхней конечности при постмастэктомическом синдроме могут быть от незначительных до практически полной потери двигательной возможности. Они усугубляются при развитии отека.
Российские ученые предложили различать такие стадии данного заболевания, как:

- начальная – появляются жалобы на умеренные тяжесть и боли в руке, к вечеру появляются непостоянные отеки отдельных участков руки или всей руки, кожа становится бледной, захватить ее можно только в грубую складку. Увеличение объема руки со стороны поражения составляет 150-300 мл, окружности плеча – 1-2 см;
- умеренных нарушений – жалобы те же, отеки наблюдаются постоянно, к утру не проходят. Кожа бледная с синюшным оттенком, ее тяжело захватить в складку. Верхняя конечность со стороны поражения увеличена на 300-500 мл в объеме и на 4-6 см в окружности плеча;
- выраженных нарушений – пациентка предъявляет жалобы на достаточно выраженные боли и нарушение чувствительности. Ткани не просто отечные, а плотные, рука становится деформированной, безобразной, наблюдается частичная потеря ее функциональности. Объем пораженной конечности увеличен на 500-700 мл, увеличение обхвата плеча составляет до 6 см;
- отягощенный постмастэктомический отек – пациентку мучают выраженные боли в руке, она практически не способна выполнять какие-либо функции, ее следует поддерживать на повязке. Наблюдаются трофические расстройства – в частности, посинение и изъязвления кожи. Объем руки увеличивается на 700 мл и больше, окружность плеча – более чем на 6 см.
Диагностика
Диагноз ставят на основании жалоб, анамнеза (уточняется факт перенесенной мастэктомии) и результатов дополнительных методов обследования (в частности, осмотра).
При физикальном обследовании состояние верхней конечности со стороны выполненной мастэктомии оценивается визуально и пальпаторно (ощупывая) – при этом определяются:
- окраска кожных покровов;
- степень их сухости;
- кожная температура;
- чувствительность кожных покровов;
- объем в сравнении с объемом здоровой руки;
- охват над локтевым суставом;
- амплитуда движения конечности в плечевом суставе.
Инструментальные методы проводят, чтобы определить, на каком уровне развились нарушения со стороны сосудистого русла, каков степень нарушения в тканях и функциональные возможности поврежденной руки. Это такие методы исследования, как:
- лимфосцинтиография верхних конечностей – в лимфатическое русло вводят изотопы, далее лимфатическую систему исследуют при помощи специального томографа, по цветной картинке оценивают состояние лимфатической системы. Метод практически вытеснил лимфографию;
- дуплексное сканирование – это сочетанное ультразвуковое и допплерографическое определение скорости кровотока, проходимости артериальных и венозных сосудов, состояния тканей пораженной части тела;
- электронейромиография – путем измерения электрических потенциалов оценивают состояние нервно-мышечного аппарата пострадавшей конечности;
- компьютерная томография (КТ) – компьютерные срезы позволяют оценить изменения в тканях;
- магнитно-резонансная томография (МРТ) – возможности и цели те же, что и при применении КТ.
Лабораторные методы, которые применяются в диагностике постмастэктомического синдрома, это:
- коагулограмма – позволяет оценить склонность к тромбообразованию;
- протромбиновый индекс – цели его определения те же, что и анализ коагулограммы.
Дифференциальная диагностика
Дифференциальную диагностику постмастэктомического синдрома проводят с заболеваниями, которые способны спровоцировать лимфостаз. Зачастую это:
- добро- и злокачественные опухоли лимфатической системы;
- флебит – воспаление венозной стенки;
- тромбофлебит – воспаление венозной стенки в сочетании с тромбообразованием в просвете вены.
Осложнения
Наиболее частыми осложнениями постмастэктомического синдрома являются:
- тендовагинит надостной мышцы – воспаление сухожилия и сухожильного влагалища (своеобразной муфты, охватывающей сухожилие) мышцы, которая заполняет ямку лопатки;
- хронический бурсит – воспаление сумок верхней конечности (щелевидных полостей, которые располагаются в мышцах);
- контрактура верхней конечности – ее стойкое обездвиживание. Фактически является вторичным осложнением, так как самой контрактурой в 40% случаев осложняется хронический бурсит, являющийся непосредственным осложнением постмастэктомического синдрома;
- скаленус-синдром – развивается у более чем 99% женщин после перенесенной мастэктомии;
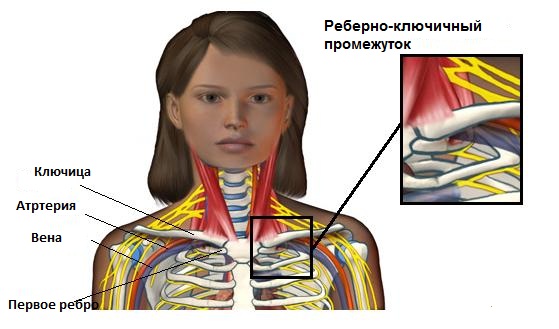
- брахиоплексит – воспалительное поражение плечевого сплетения (совокупности нервных волокон, которые отходят от спинномозговых нервов);
- полинейропатические расстройства – поражение периферических нервов верхней конечности с появлением вялых параличей (нарушения движений), трофических расстройств, нарушения чувствительности;
- рожистое воспаление – воспалительное поражение поверхностных слоев кожи. Развивается при III-IV степени патологии;
- синдром Стюарта-Тривса – образование лимфангиосаркомы (злокачественной сосудистой опухоли), формирование которой в данном случае провоцирует выраженный длительный застой лимфы.
Из-за постмастэктомического синдрома у женщины могут наблюдаться:

- невроз – комплекс затяжных психогенных расстройств, которые возникают из-за затяжного истощения центральной нервной системы;
- депрессивный синдром – угнетение психического состояния. Депрессивное состояние различной выраженности наблюдается у около 25% всех женщин с постмастэктомическим синдромом.
Лечение
Цель лечения при постмастэктомическом синдроме это:
- облегчение оттока лимфы из пораженной верхней конечности;
- возобновление движений в плечевом суставе.
Основным является консервативное лечение, а именно:
- физическая и физиотерапевтическая стимуляция пораженной руки;
- медикаментозные назначения.
С целью физической и физиотерапевтической стимуляции пораженной руки назначаются:
- аппаратная пневматическая компрессия (сдавливание) руки от пальцев и кисти до надплечья;
- физические упражнения;
- ношение бандажей;
- физиотерапевтические методы – ультразвук, световая и низкоуровневая лазеротерапия, электромиостимуляция;
- ручной и механический лимфодренаж;
- массаж.
В основе медикаментозного лечения – следующие назначения:
- бензопироны – устраняют отек и воспаление;
- ангиопротекторы – защищают стенки сосудов;
- капилляростабилизаторы – улучшают кровоток по мелким сосудам;
- антиагреганты – препятствуют слипанию тромбоцитов и образованию тромбов;
- психоаналептики и протеолитические ферменты – устраняют болевой синдром и нейродвигательные нарушения;
- седативные – назначаются при эмоциональных расстройствах.
В лечении постмастэктомического синдрома хирургический метод применяют, но редко. Цель операции – устранение постмастэктомического застоя лимфы. Для этого проводятся:
- высекание рубцовой ткани, замещение дефектов собственными тканями пациента;
- формирование лимфовенозных анастомозов;
- освобождение от сращений подключичной и подмышечной вен.
Хирургическое лечение довольно сложное, так как проводится в нескольких стадий, является травматичным и сложным по выполнению.
Профилактика
Чтобы предупредить возникновение постмастэктомического синдрома, необходимы:
- правильный выбор вида и объема оперативного вмешательства при злокачественных опухолях молочной железы;
- соблюдение техники и алгоритма выполнения операции;
- в конце первой недели после хирургического лечения – выполнение упражнений для возобновления движений в плечевом суставе, начиная с третьей недели – самомассаж;
- избегание интенсивных физических нагрузок и сдавливания руки;
- защита руки со стороны выполненной мастэктомии от травмирования в быту или на производстве.
Прогноз
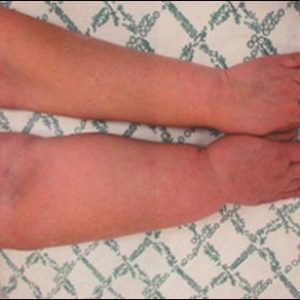
Расстройства, которые возникают, довольно устойчивы к проводимому лечению, но раннее начало лечения позволяет уменьшить интенсивность отека и поддержать нормальную работу руки. При запущенных состояниях ликвидировать изменения, которые наступили как проявление постмастэктомического синдрома, сложнее. Сложности в лечении также могут возникнуть из-за того, что у женщины из-за постмастэктомического синдрома развилось депрессивное состояние, и у нее нет заинтересованности в лечении.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
6,214 total views, 1 views today


 (48 голос., средний: 4,60 из 5)
(48 голос., средний: 4,60 из 5)