Асцит: причины, симптомы, стадии, лечение
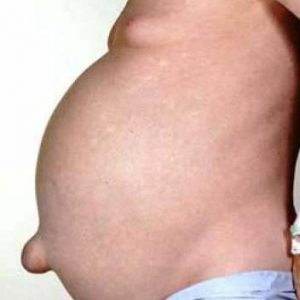
Асцит может развиваться как следствие большого количества заболеваний органов и систем (не только структур брюшной полости). Но в 75% данное состояние – это осложнение цирроза печени.
Эту патологию еще называют водянкой живота.
Оглавление: 1. Причины асцита 2. Развитие патологии 3. Симптомы асцита 4. Диагностика асцита 5. Осложнения 6. Лечение асцита 7. Профилактика асцита 8. Прогноз при асците
Причины асцита
Различают около сотни состояний и заболеваний, которые могут стать причиной накопления свободной жидкости в брюшной полости. Основные – это:
- цирротическое перерождение печени;
- злокачественные опухоли различных органов;
- сердечная недостаточность.
На тройку этих причин возникновения асцита припадает 90% случаев данной патологии. Другие причины накопления свободной жидкости в брюшной полости следующие:
- повышение давления в воротной вене – главному венозному сосуду печени. Оно происходит из-за блокирования тока крови при различных состояниях – например, при тромбозе (закупорке тромбом) печеночных вен, тромбозе воротной вены, ее передавливании опухолями или спайками;

- нехватка питательных веществ в организме (например, если человек голодает);
- обсеменение листков брюшины раковыми клетками. Чаще всего это клетки рака желудка, толстого кишечника, у женщин – рака молочной железы, яичников, шейки матки;
- опухоли, которые изначально образовались на листках брюшины – например, мезотелиома (новообразование, развивающееся из выстилки брюшины), псевдомиксома (опухоль, которая вырабатывает много желеобразного вещества);
- ряд гинекологических заболеваний – чаще всего кисты и опухоли яичников;
- нарушения со стороны эндокринных органов – ярким примером выступает микседема – болезнь с развивающейся нехваткой гормонов щитовидной железы;
- патологии, при которых нарушается отток лимфы из брюшной полости из-за закупорки, перегибов и сдавливания лимфатических сосудов – к этому могут причинить клубки паразитов, опухоли, спаечный процесс и так далее;
- воспалительное поражение листков брюшины, вызванное неинфекционным агентом – например, гранулематозный перитонит.
Также асцит может возникнуть из-за прогрессирования ряда хронических специфических заболеваний – в первую очередь это:
- туберкулезное воспаление брюшины;
- воспаление серозных оболочек (тех, которые вырабатывают биологическую жидкость, смазывающую оболочки);
- некоторые заболевания желудочно-кишечного тракта – в первую очередь, это болезнь Крона (заболевание с образованием множественных уплотнений), хронический панкреатит, саркоидоз (болезнь многих органов с образованием узелков, похожих на гранулемы).
Воспаление серозных оболочек, провоцирующее асцит, может возникнуть при таких болезнях, как:

- ревматоидный артрит – разновидность ревматического поражения, при котором страдают именно суставы;
- системная красная волчанка – заболевание, при котором иммунная система воспринимает клетки как чужеродный агент и начинает с ними бороться;
- уремия (или мочекровие) – состояние, при котором организм отравляется азотистыми соединениями, накопившимися из-за нарушения работы почек;
- синдром Мейгса – поражение серозных оболочек, наступающее из-за доброкачественной опухоли в яичниках.
Новорожденные и дети грудного возраста тоже подвержены риску возникновения асцита. Зачастую это случается из-за врожденных патологий – в первую очередь таких, как:
- врожденный отек, возникающий из-за несовместимости по группе крови или резус-фактору между матерью и ребенком. Такие дети умирают практически сразу же после рождения;
- врожденная отечность тканей, возникшая и-за скрытой кровопотери во время внутриутробного развития;
- сбой в развитии или функционировании печени и желчевыводящих путей из-за их врожденных нарушений;
- потери белка плазмы крови из-за его чрезмерного выделения в просвет тонкого кишечника;
- квашиоркор – болезнь голодающих детей, в основе которой лежит нехватка белков в пище.
Выделен ряд факторов, которые непосредственно к накоплению жидкости в животе не приводят, но способствуют развитию асцита. В первую очередь это:
- хроническое злоупотребление алкоголем, даже с низким градусом – например, при так называемом пивном алкоголизме, когда человек годами ежедневно употребляет порцию пива;
- хронические гепатиты (не только вирусные);
- употребление инъекционных (вводимых в ткани или кровяное русло) наркотиков;
- переливание крови, которое проводится с нарушениями;
- ожирение;
- сахарный диабет 2 типа (разновидность сахарного диабета, которая развивается из-за того, что нарушается взаимодействие инсулина, расщепляющего сахар крови, с тканями);
- повышенное количество холестерина в крови.
Развитие патологии
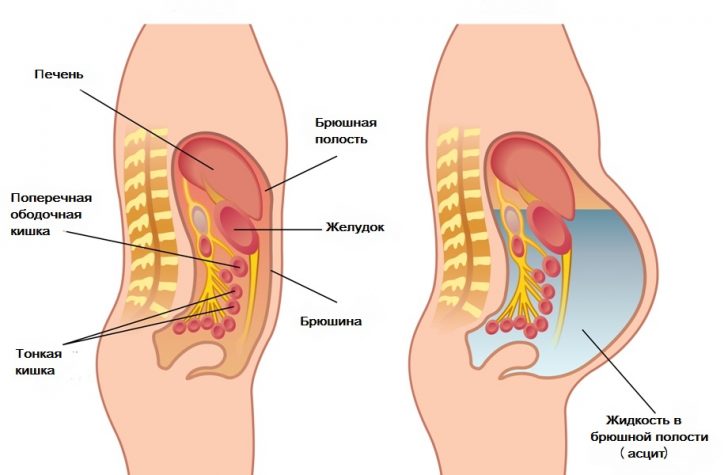
Брюшина, которая выстилает изнутри брюшную полость и укутывает ряд ее органов, в норме выделяет небольшое количество серозной жидкости, по своему составу похожей на плазму крови. Эта жидкость необходима, чтоб внутренние органы, которые довольно компактно расположены в брюшной полости, не слипались, и чтобы между ними не было трения. На протяжении суток серозная жидкость выделяется и всасывается брюшиной много раз. Ее усиленная выработка и ухудшение всасывания и приводят к накоплению свободной жидкости в животе.
Это общий механизм возникновения асцита, при ряде патологий он может отличаться. То, как в животе накапливается лишняя жидкость, можно ярко проиллюстрировать на примере цирроза печени:
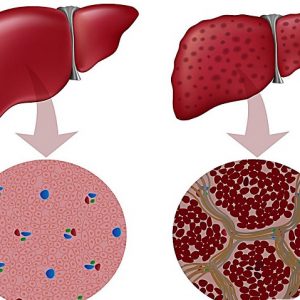
- с другой стороны, в цирротической печени наблюдается давление рубцовой ткани на сосуды – жидкость из них буквально выдавливается в ткани и полости.
Асцит опасен тем, что при нем образуется так называемый порочный круг – процесс чрезмерного образования жидкости и ухудшенного всасывания запускается, но выйти из этого состояния трудно, потому как поломка одних механизмов провоцирует поломку других, которые еще больше способствуют нарастанию асцита:
- если сдавлены вены, организм пытается их разгрузить, и лишняя жидкость направляется в лимфатическую систему, но она тоже может справиться с лишней нагрузкой до определенного уровня – дальше давление лимфы повышается, жидкость из лимфатических сосудов просачивается в брюшную полость;
- так как жидкость из кровеносных сосудов устремляется в брюшную полость, это приводит к уменьшению объема крови и ее давления. Чтобы компенсировать такое состояние, организм вырабатывает больше гормонов. Но из-за усиленной выработки гормонов, нарастает артериальное давление. Жидкость плохо задерживается в сосудах и устремляется в брюшную полость – асцит нарастает.
При поражении опухолью или воспалительным процессом какая-нибудь оболочка начинает вырабатывать больше жидкости, чем может всосать обратно – это становится причиной асцита. Кроме того, опухоль и отечные из-за воспаления ткани давят на лимфатические сосуды, не позволяя лимфе свободно двигаться по ним, жидкая часть лимфы устремляется в ткани и полости – в том числе и в брюшную.
Если развилась сердечная недостаточность, то ток крови нарушается не только в сердце, но и в венах печени и брюшины. Плазма из сосудов переходит в брюшную полость. Брюшина не готова всасывать дополнительное количество жидкости – возникает асцит.
Симптомы асцита
В зависимости от провоцирующего заболевания признаки асцита могут развиваться как внезапно, так и постепенно, на протяжении нескольких месяцев. Так, при закупорке тромбом воротной вены количество свободной жидкости в брюшной полости нарастает очень быстро, при белковом голодании – постепенно. Симптоматика появляется, если в животе скопилось от 1 литра жидкости.
Основные признаки асцита это:
- боли в животе;
- чувство распирания;
- увеличение живота;
- увеличение веса;
- затруднения при физической активности – в частности, при попытке наклониться вперед;
- диспептические нарушения;
- одышка;
- отеки.
Если живот очень быстро увеличивается в размерах, это значит, что передавлены лимфатические сосуды.
Диспептические сдвиги, которые появляются при асците, объясняются тем, что увеличивающееся количество свободной жидкости давит на органы пищеварения, что мешает им выполнять свои функции. Возникают такие признаки, как:
- изжога;
- отрыжка;
- трудности при отхождении газов (метеоризм);
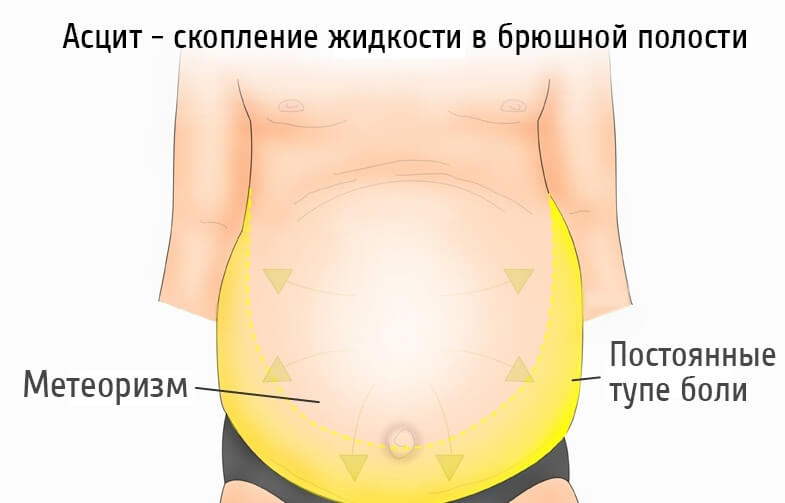
- при прогрессировании – затруднение при акте дефекации (опорожнении толстого кишечника от каловых масс).
Одышка на начальных стадиях асцита возникает при физической нагрузке. По мере того, как количество свободной жидкости в брюшной полости нарастает, она давит на легкие и сердце, причиняя одышку и в покое.
Отечность объясняется механическим сдавливанием вен и нарушением в них тока крови с последующим выходом жидкости в ткани. При асците в основном отекают ноги, у мужчин иногда может отекать мошонка.
Если асцит возник из-за туберкулезного процесса, то появляются характерные признаки интоксикации (отравления организма продуктами жизнедеятельности туберкулезной палочки). Это:
- общая слабость;
- необъяснимая усталость, которая возникает даже в состоянии покоя;
- головные боли;
- учащение сердцебиения;
- снижение массы тела. Больной в таком случае выглядит очень характерно: худые руки и ноги и большой живот.
Если асцит возник из-за белковой недостаточности, то он не очень выражен, значительного увеличения живота не наблюдается. Но для данного состояния характерны:
- отеки верхних и нижних конечностей;
- одышка – она возникает потому, что жидкость, кроме брюшной полости, скапливается и в плевральной, поджимая сердце и легкие и тем самым ухудшая их работу.
Диагностика асцита
Жалобы больного при асците довольно характерны. Еще более характерны данные физикального обследования больного – осмотра, прощупывания брюшной стенки, простукивания и выслушивания живота фонендоскопом. По их совокупности поставить диагноз асцита не вызывает труда.
Данные осмотра следующие:
- живот увеличен;
- если человек стоит, то живот имеет форму шара (часто похож на живот при беременности), нижняя часть может свисать, в лежачем положении из-за стекания жидкости он в боковых отделах распластан («лягушачий живот»);
- пупок выпячивается наружу. Выпирание появляется постепенно и свидетельствует о прогрессировании процесса;
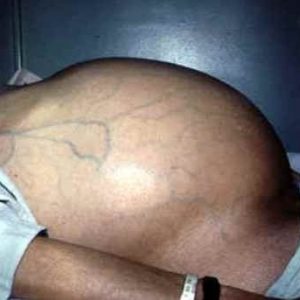
- возможно расширение подкожных вен – их видно в том случае, если накопление свободной жидкости в брюшной полости спровоцировано повышением давления в воротной вене (важный штрих в определении причины асцита). Такие расширенные вены видно на передней и боковых поверхностях живота;
- желтушность кожных покровов – если асцит вызван повышенным давлением в воротной вене из-за закупорки подпеченочных сосудов.
Показательным является следующий признак – если одну ладонь положить на бок больного, а пальцами другой руки толкать другой бок, то будут ощущаться колебания («волны») жидкости внутри живота.
Если делать простукивание живота, звук будет тупой, как, к примеру, по дереву – в нижних отделах живота, если больной стоит, и в боковых отделах, если он лежит.
При значительном накоплении жидкости в брюшной полости можно при прослушивании живота констатировать затихание кишечных шумов.
Жалоб больного, изучения истории его болезни (например, наличие печеночных или сердечно-сосудистых заболеваний) и данных физикального обследования зачастую достаточно, чтобы поставить диагноз асцита. Инструментальные и лабораторные методы исследования применяют дополнительно для подтверждения диагноза и определения причины асцита.
Из инструментальных методов при диагностики асцита применяют такие, как:
- лапароскопия брюшной полости – эндоскоп (гибкий аппарат со встроенной оптикой), введенный в брюшную полость через небольшое отверстие позволяет увидеть глазом жидкость в ней и изменения внутренних органов, которые могли спровоцировать асцит, а также сделать забор жидкости для лабораторного анализа, который поможет выявить природу асцита;
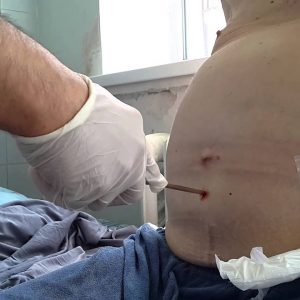
- лапароцентез – в брюшной стенке под местной анестезией делают прокол, если в брюшной полости есть жидкость – она вытекает, этим подтверждается диагноз асцита. Свободную жидкость, полученную при лапароцентезе, исследуют в лаборатории;
- УЗИ органов грудной клетки – с его помощью можно проанализировать изменения со стороны сердца, которые способны спровоцировать асцит, и выявить жидкость в плевральных полостях как дополнительный диагностический признак;
- компьютерная томография органов брюшной полости (КТ) – с ее помощью можно увидеть жидкость в брюшной полости, если ее тяжело заметить при проведении других методов исследования;
- магниторезонансная томография органов брюшной полости (МРТ) – ее возможности те же, что и у компьютерной томографии;
- обзорная рентгенография органов брюшной полости – с ее помощью можно выявить свободную жидкость в брюшной полости, если ее объем составляет 0,5 литра и больше;
- рентгенография органов грудной клетки – ее используют для выявления изменений в легких (например, туберкулез, способный спровоцировать асцит), сердце и плевральной полости, которые могут оказаться причинами возникновения асцита (например, сердечная недостаточность);
- гепатосцинтиграфия – исследование печени с помощью радионуклидов, которое помогает в оценке цирротического поражения органа, из-за чего возник асцит;
- ангиография – в сосуды вводят контрастное вещество и изучают изменения в них. Метод используют в том случае, если асцит возник из-за сосудистых проблем.
В диагностике асцита высокой информативностью обладают такие методы лабораторного исследования, как:

- коагулограмма – с ее помощью изучают характеристики свертывающей системы крови, которая страдает при циррозе печени;
- определение уровня α-фетопротеина в венозной крови – с помощью этого метода можно выявить рак печени, который способен спровоцировать возникновение асцита;
- исследование под микроскопом асцитической жидкости – в первую очередь, на наличие клеток опухоли, спровоцировавшей асцит.
Кроме того, если начато лечение, следует проводить наблюдение за суточной динамикой (изменениями) веса пациента, для этого больного периодически взвешивают. За 24 часа он должен терять приблизительно 500 граммов. Также следует учитывать, что количество принятой жидкости (в виде чая, соков, супов и так далее) должно быть немного больше, чем количество выделенной (при нормальной температуре тела и воздуха).
Осложнения
Будучи осложнением других патологий, асцит, в свою очередь, тоже может привести к осложнениям. Наиболее распространенные – это:
- перитонит (в случае нагноения жидкости в брюшной полости);
- переход в рефрактерный асцит – тот, который не поддается лечению мочегонными средствами. Может развиваться при выраженном циррозе печени, раке печени, болезнях почек и так далее;
- выделение жидкости через пупочную грыжу.
Лечение асцита
Свободную жидкость несложно удалить из брюшной полости – но причины возникновения асцита останутся. Поэтому полноценным лечением асцита является лечение заболеваний, спровоцировавших его возникновение.
Независимо от того, что спровоцировало асцит, общие назначения следующие:
- постельный или полупостельный (с подниманием с кровати только в случае физиологической необходимости) режим;
- ограничение, а в запущенных случаях – полное исключение натрия из пищи. Достигается ограничением (или исключением) употребления поваренной соли.
Если асцит возник из-за цирроза печени, то при снижении в крови количества натрия ограничивают и прием жидкости в разном виде (чай, соки, супы) – до 1 литра.
Медикаментозная терапия зависит из болезни, спровоцировавшей асцит. Общим назначением, независимо от причины асцита, являются мочегонные препараты. Это может быть или их комбинация с препаратами калия, или калий-сберегающие мочегонные. Также назначают:
- при циррозе печени – гепатопротекторы (препараты, защищающие клетки печени);
- при низком количестве белка в крови – белковые препараты, которые вводят внутривенно капельно. Как пример – альбумин, свежезамороженная плазма (ее вводят, если при асците наблюдаются нарушения со стороны свертывающей системы крови);
- при сердечно-сосудистой недостаточности – препараты, поддерживающие работу сердца (их подбирают в зависимости от того, какова причина сбоя)
и так далее.
Хирургические методы лечения асцита применяют при:
- значительном скоплении свободной жидкости в брюшной полости;
- если консервативные методы показывают низкую результативность или не показывают ее вообще.
Основные хирургические методы, которые применяют при асците, это:
- внутрипеченочное шунтирование – создание сообщения между печеночной и воротной венами. При этому разгрузится кровоток, и выровняется давление крови, благодаря чему жидкость уже не будет покидать сосуды;
- трансплантация печени (в случае ее поражения).
Профилактика асцита
Для того чтобы предупредить развитие асцита, необходимо заблаговременно выявлять и лечить болезни и состояния, которые могут его спровоцировать.
Прогноз при асците
Прогноз как для здоровья, так и для жизни зависит от болезни, спровоцировавшей асцит. Он ухудшается при:
- возрасте более 60 лет;
- снижении артериального давления;
- потерях белка (в частности, если количество альбумина в крови составляет ниже 30 грамм на литр);
- сахарном диабете;
- раке печени;
- асците, устойчивом к применению мочегонных препаратов.
В большинстве случаев наличие асцита означает, что болезнь, спровоцировавшая его, запущена. 50% пациентов с асцитом умирает на протяжении 2 лет с момента его возникновения. Если развилась нечувствительная к мочегонным препаратам форма – половина больных умирает на протяжении полугода.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
19,731 total views, 6 views today


 (203 голос., средний: 4,61 из 5)
(203 голос., средний: 4,61 из 5)
Цирроз печение , серьезное заболевание , согласен , при нем куча разных осложнений , вот и этот асцит . Я конечно много про такое состояние читал , но таких картинок про асцит еще не видел , молодцы наглядно показали , что и как происходит . И фото , как прокол делают , ну это круто. Да в молодости перенес гепатит , вот теперь и берегу свою печенку, меньше жирного , жаренного , копченого и алкоголя , конечно .