Панкреатит: симптомы и лечение
Панкреатит является заболеванием, поражающим ткань поджелудочной железы и протекающим в двух основных формах – острой и хронической. Возникновение хронического панкреатита редко бывает связано с перенесенным острым панкреатитом. Рассмотрим более подробно каждую из форм этого заболевания.
Оглавление: 1. Формы панкреатита 2. Острый панкреатит - Симптомы острого панкреатита - Лабораторная диагностика острого панкреатита - Инструментальная диагностика - Лечение острого панкреатита - Хирургическое лечение острого панкреатита - Осложнения острого панкреатита: - Прогноз и профилактика острого панкреатита 3. Хронический панкреатит - Классификация хронического панкреатита - Симптомы хронического панкреатита - Дополнительные диагностические критерии - Лечение хронического панкреатита - Прогноз и профилактика хронического панкреатита
Формы панкреатита
Острый панкреатит представляет собой патологию поджелудочной железы, при которой наступает аутолиз – «расплавление» клеток органа собственными ферментами.
Хронический панкреатит – заболевание с выраженными воспалительно-дистрофическими изменениями ткани органа, которые не проходят после устранения причины болезни. Результатом хронического панкреатита является склерозирование железы с угнетением его основных функций.
Около 70% больных острым панкреатитом – женщины, особенно в возрасте от 50 до 70 лет.
Последние десятилетия наблюдается рост заболевающих хроническим панкреатитом. Этой формой также чаще страдают женщины, но возрастная категория более ранняя – от 30 до 50 лет.
Острый панкреатит
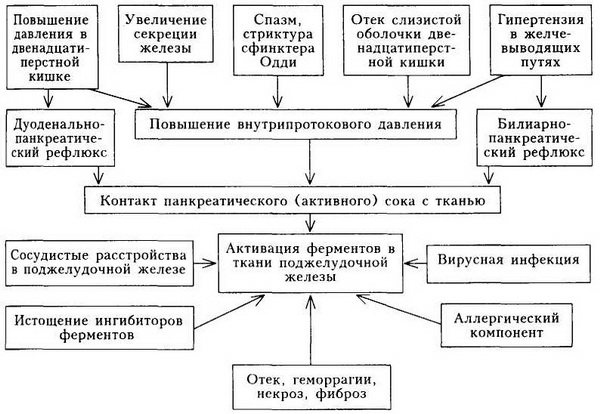
Главным причинным механизмом начала болезни является фактор, способствующий повышению давления в протоках железы. Дополнительно развитию патологического процесса способствует забрасывание в протоки органа веществ, приводящих к активации ферментов самой железы, приводящих к её разрушению.
Основные причины острого панкреатита:
- заболевания желчного пузыря и желчевыводящих путей;
- хронический алкоголизм и политоксикомания;
- травматические повреждения поджелудочной железы;
- патология сосудов – атеросклеротические изменения, тромбоэмболии, воспалительно-дегенеративные процессы в сосудистой стенке;
- некоторые виды инфекционных заболеваний – гепатиты (воспаления печени), паротит (воспаление околоушной железы);
- близость с 12-перстной кишкой способствующая возникновению панкреатита при ее воспалении и язвенных процессах;
- закупорка проходов железы камнями, или опухолевыми тканями;
- длительный прием в больших дозах гормональных препаратов;
- воздействие ядовитых веществ;
- наличие сахарного диабета, особенно тяжелых форм, сопровождающихся комами;
- коллагеновые болезни – системная красная волчанка, склеродермия, ревматоидный артрит;
- нарушение режима питания – переедание в сочетании с приемом алкоголя.
Алкоголь напрямую вызывает повреждение клеток органа, приводит к резкому усилению выделения ферментов поджелудочной железы. Возникает задержка выделения панкреатического сока (из-за отечности сфинктера Одди – мышцы, способствующей выходу секрета железы в 12-перстную кишку)
Механизм развития острого панкреатита представлен на картинке:
Как большинство заболеваний острый панкреатит может протекать в формах:
- легкой;
- средней;
- тяжелой.
Обратите внимание: структурные формы заболевания рассматривать не будем ввиду их специфической сложности и важности только для врачей.
Симптомы острого панкреатита
Выделим два вида признаков — субъективные, ощущаемые больным и объективные, которые может увидеть при осмотре врач.
Субъективные жалобы:
- интенсивная, пронизывающая боль в околопупочной области. Боль часто отдает в поясницу, имитирует сердечную боль, «простреливает» в правое плечо. Болевой синдром носит нарастающий характер и может привести к болевому шоку;
- упорная тошнота и рвота, не приносящая облегчения. Раздражение диафрагмального нерва приводит к мучительной икоте. Наблюдается выраженное вздутие живота, вызванное нарушением двигательной функции поперечно-ободочной кишки;
- тяжелая форма сопровождается кровавой рвотой, увеличением живота (жидкость в брюшной полости), уменьшением или полным отсутствием выделения мочи, нарушением сознания.
Объективные признаки:
- желтушность склер и кожных покровов (из-за нарушения оттока желчи с секретом поджелудочной железы);
- посинение кончиков пальцев, лица, появление пятен на животе (местные расстройства кровообращения), выраженная одышка;
- сильная бледность при болевом приступе;
- в первые дни начала болезни повышение температура;
- частый пульс, несоответствующий температуре;
- вздутие живота, особенно в левых областях;
- при перкуссии (простукивании пальцами живота) врач слышит притупление звука в связи с появлением жидкости в брюшной полости;
- осмотр живота болезненный, сопровождающийся появлением специфических признаков, характерных для острого панкреатита.
Лабораторная диагностика острого панкреатита
В клиническом анализе крови наблюдается:
- увеличение количества эритроцитов, вызванного потерей жидкой части крови;
- низкий уровень гемоглобина;
- увеличение числа лейкоцитов с преобладанием нейтрофилов и уменьшением лимфоцитов, также снижением количества эозинофилов;
- скорость оседания эритроцитов может быть резко увеличена.
Обратите внимание: специфическим лабораторным показателем острого панкреатита является повышение активности фермента поджелудочной железы – амилазы, как в крови, так и в моче.
Уровень сахара крови увеличен.
При остром панкреатите четко определяется повышение значений, так называемых острофазовых показателей. Возникает изменение пропорций содержания белков, увеличиваются трансферазы крови (АЛТ и АСТ), особенно АЛТ.
Инструментальная диагностика
При УЗИ органов брюшной полости можно обнаружить увеличение поджелудочной железы и наличие камней в протоках.
Рентгенодиагностикой устанавливается парез кишечника (нарушение сократительной способности), видны спадения участков легких (ателектазы) и наличие выпота в плевральной полости.
Гастродуоденоскопическим методом выявляется отечный желудок и 12-перстная кишка.
Исследование сосудов – ангиография, позволяет увидеть деформированные и смещенные артериальные сосуды, скопление контрастного вещества в них из-за застойных явлений.
Лечение острого панкреатита
Обратите внимание: лечебные мероприятия зависят от формы тяжести болезни.
Консервативное лечение легкой степени тяжести острого панкреатита:
Медикаментозно требуется нейтрализовать желудочный сок. Для этого назначаются антациды и Н2-блокаторы, холинолитики.
Для уменьшения боли применяют болеутоляющие. Лечение легкой степени обычно составляет 2 недели. Больному рекомендуется соблюдение диеты.
Консервативное лечение средней и тяжелой форм панкреатита:
Постельный режим и диета такие же, как и при легкой степени. Дополнительно, зондом проводят отсасывание желудочного содержимого.
Из лекарств к болеутоляющим, холинолитикам и блокаторам Н2-рецепторов добавляют гормоны.
Потери жидкости восполняют внутривенным капельным введением плазмы, Полиглюкина, раствора Глюкозы.
Потери белков компенсируют препаратами Альбумина, крови, кровезаменителей.
Интоксикацию организма снимают дополнительно введением мочегонных средств.
Чрезмерную активность ферментов поджелудочной железы блокируют антиферментными средствами – Контрикал, Трасилол.
Нарушения микроциркуляции крови дополняют Гепарином, Декстраном.
Для профилактики бактериальных инфекций назначаются антибиотики.
Хирургическое лечение острого панкреатита
Оперативное лечение показано в случае развития разлитого воспаления брюшины, гнойных осложнений, нарастающей механической желтухи и деструкции желчного пузыря и протоков.
Осложнения острого панкреатита
Ранние:
- шок;
- острая сердечно-сосудистая и почечная недостаточность;
- кровотечения желудочно-кишечного тракта;
- поражение головного мозга – энцефалопатия;
- гнойные осложнения (абсцессы и флегмоны).
Поздние:
- сужение и деформация протоков поджелудочной железы, холедоха (общего желчного протока), 12-перстной кишки.
Прогноз и профилактика острого панкреатита
Обратите внимание: смертность при остром панкреатите очень высокая – 20%, до 15% пациентов выздоравливает, у остальных наблюдаются возвраты (рецидивы) панкреатита.
Больным после выздоровления рекомендуется диспансерное наблюдение у гастроэнтеролога, соблюдение диеты, санаторно-курортное лечение.
Хронический панкреатит
- желчнокаменная болезнь, вызывающая застой панкреатического «сока» и воспаление ткани железы;
- хронический алкоголизм (прямое повреждающее действие спирта и его производных на ткань железы);
- болезни желудка и 12-перстной кишки (вызывают заброс содержимого кишечника в поджелудочную железу и вызывающие ее ферментную активность, приводящую к отмиранию тканей и склерозированию);
- сосудистые болезни – атеросклеротические поражения, гипертоническая болезнь, коллагенозы;
- длительное применение кортикостероидов – «лекарственный панкреатит»;
- пенетрация язв 12 перстной кишки в поджелудочную железу;
- инфекционная патология – гепатиты, туберкулез, малярия, эпидемический паротит, бруцеллез и другие;
- эндокринные и обменные болезни.
Классификация хронического панкреатита
По Шелагурову А.А выделяют:
- Хронический рецидивирующий панкреатит (фазы — обострения и ремиссии).
- Хронический панкреатит с постоянным болевым синдромом.
- Псевдоопухолевая форма.
- Латентная (вялотекущая) форма.
- Склерозирующая форма.
Особенности жалоб и клинических проявлений при хроническом панкреатите
Субъективно жалобы проявляются:
- Синдромом воспалительно-деструктивных изменений – приступами опоясывающих и изнурительных болей в верхней части живота. Боли возникают после приема горячих и холодных блюд, жирного и сладкого, особенно провоцирует болевой синдром алкоголь. Усиливается боль в положении лежа на спине и ночью. Больные жалуются на повышенную температуру, сильную слабость, нарушения сна, головные боли (признаки интоксикации), повышенный аппетит (при котором пациенты боятся есть, так как на фоне приема пищи боли резко усиливаются).
- Синдром нарушения внешней секреции. Проявляется потерей массы (результат нарушения всасывания и быстрой эвакуации пищи), сухостью кожных покровов, ломкостью ногтей (авитаминоз), возникающей после еды тяжестью в животе, тошнотой, часто – рвотой, нарушениями стула (как запорами, так и поносами).
- Синдром нарушения внутренней секреции. Проявляется признаками сахарного диабета, в результате падения уровня глюкагона в крови.
Объективные симптомы:
- Больные внешне исхудавшие.
- Наблюдается бледность и желтушность кожных покровов, воспалительные процессы в полости рта (дефицит основных витаминов).
- Вынужденное положение в кровати – ноги с согнутыми коленями, которые пациент прижимает к животу для облегчения боли.
- Специфические «панкреатические» симптомы при пальпации живота.
Дополнительные диагностические критерии
Дополнительно отмечают – зловонный и объемный стул непереваренной жирной пищей (стеаторея).
УЗИ поджелудочной железы при хроническом панкреатите выявляет множество кальцификатов, псевдокистозных образований, резкое расширение протоков, фиброз ткани и уменьшение размеров органа.
При ангиографии определяется большое количество аневризм артерий.
Лечение хронического панкреатита
Рекомендуем прочитать: Лечение поджелудочной железы в домашних условиях Что можно есть при панкреатите
Основные усилия должны быть направлены на устранение первопричины болезни. Попутно необходимо устранить воспалительный процесс, провести поддерживающую терапию.

Медикаментозно – борьба с болью и спазмами. При выраженных болях – наркотики.
Так же как и при остром панкреатите назначаются антиферментные препараты (Гордокс, Пентоксил), антациды и блокаторы Н2 рецепторов.
Антибиотики и бактериальные препараты вводят при развивающихся инфекционных осложнениях.
При сильных потерях массы тела – неанаболические и анаболические стероиды.
В стадию ремиссии следует соблюдать диету, принимать комплексы витаминов, ферменты (Фестал и др.)
Обратите внимание: при осложнениях показано оперативное лечение.
Прогноз и профилактика хронического панкреатита
Систематическое наблюдение у гастроэнтеролога, диета и режим резко снижают возможности рецидивов болезни. Ремиссии бывают длительными, до 5-7 лет. Периодически необходимо проходить профилактическое лечение, избавляться от вредных привычек и приема алкоголя.
Более подробную информацию о симптомах, формах, причинах развития и методах лечения панкреатита вы получите, посмотрев данный видео-обзор:
Лотин Александр, медицинский обозреватель
30,729 total views, 3 views today



 (45 голос., средний: 4,36 из 5)
(45 голос., средний: 4,36 из 5)
Нужно конечно беречь свою поджелудочную, любой панкреатит, будь то острый или хронический, плохая штука. От чего он возникает , да понятно, алкоголь , в хорошем количестве, жирная, жаренная , копченая пища, вот и понеслось. Да и ни в коем случае, если вчера хорошо гульнули, не отпаивайтесь молоком, это для поджелудочной мрак. Лучше минеральная водичка, не крепкий чай, лучше зеленый и вот так плавно выходите. А вообще , беречь ее нужно, вот тут почитал, что какая смертность при остом панкреатите, точно задуматься нужно.
Спасибо за статью! Нужно всегда думать о своем питании и придерживаться правильному питанию, тогда не будет проблем!
Да, порой нам кажется, что без привычного питания наша жизнь будет скудной и неинтересной, но не стоит забывать, что человек ко всему привыкает, что можно фантазировать с приготовлением пищи, и что такое питание придаст вам легкости и энергии. Жизнь продолжается, живите и радуйтесь!
Важно помнить о двух врагах пациента с панкреатитом — алкоголь и жир, оба приведут к воспалению поджелудочной железы.
Здравствуйте, Ольга. Помимо ограничений в употреблении алкоголя и жира также необходимо ограничить прием острой, соленой пищи, жареных, копченых продуктов. Желательно сделать акцент на свежих и отварных овощах, диетическом мясе. Тогда заболевание удастся остановить.