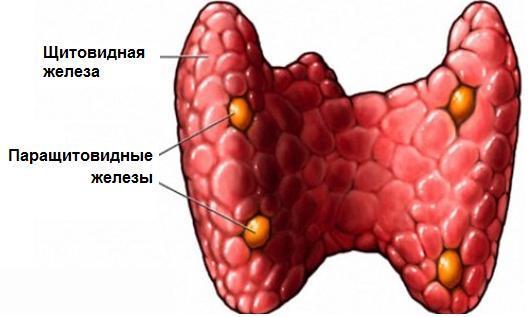
Гиперпаратиреоз: симптомы и лечение
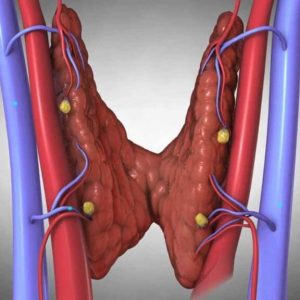
У женщин (особенно возрастной группы от 25 до 50 лет) данная эндокринопатия диагностируется почти втрое чаще, чем у пациентов мужского пола. Возможно субклиническое течение гиперпаратиреоза. Основные формы патологии – это висцеропатическая, костная и смешанная. В отдельных случаях развивается острое состояние, получившее название «гиперкальциемический криз». При постановке диагноза решающее значение имеет лабораторное определение уровня паратгормона, Р+ и Са+ в крови.
Оглавление:
Разновидности гиперпаратиреоза
Почему возникает эта патология?
Механизм патологического процесса
Симптомы гиперпаратиреоза
Диагностика
Как лечат гиперпаратиреоз?
Разновидности гиперпаратиреоза
Эта эндокринопатия бывает первичной, вторичной и третичной.
В клинической практике принято выделять 3 вида первичного гиперпаратиреоза:
- субклинический;
- клинический (подразделяется на несколько типов согласно преимущественному поражению органов и тканей);
- острый.
При субклиническом гиперпаратиреозе патологические изменения выявляются только в ходе лабораторной диагностики.
Клиническая разновидность включает костную (паратиреоидная остеодистрофия), (почечную или желудочно-кишечную) и смешанную форму.
При паратиреоидной остеодистрофии изменяется структура костной ткани. Для данной формы гиперпаратиреоза характерны остеопороз и патологические переломы, которые очень долго срастаются.
На фоне висцеропатической почечной формы нередко диагностируется мочекаменная болезнь. Она протекает тяжело и сопровождается периодическими эпизодами почечной колики. По мере прогрессирования процесса появляется почечная недостаточность.
Желудочно-кишечная форма становится причиной холецистита, панкреатита, а также пептических язв.
Если имеет место смешанная форма, то параллельно развиваются остеопороз и патологии внутренних органов.
Почему возникает эта патология?
Причины первичного гиперпаратиреоза:
- аденомы железы (одиночные или множественные);
- диффузная гиперплазия;
- злокачественное новообразование с гормональной активностью (очень редко).
Обратите внимание: примерно у каждого десятого больного гиперпаратиреоз развивается параллельно с гормональными опухолями, локализованными вне паращитовидных желез.
Первичная форма эндокринопатии может быть генетически обусловлена. Наследственный гиперпаратиреоз сочетается другими патологиями желез внутренней секреции.
Механизм развития вторичной разновидности патологического состояния – компенсаторный. Секреция паратгормона повышается в ответ на продолжительную гипокальциемию и нарушения кальциевого-фосфорного обмена, характерных для гиповитаминоза D, ХПН и синдрома мальабсорбции.
Третичная разновидность обусловлена формированием независимо действующей аденомы парщитовидной железы. Она возникает на фоне длительного течения вторичного гиперпаратиреоза в отсутствие адекватной терапии.
Обратите внимание: внекоторых случаях диагностируется такая патология, как псевдогиперпаратиреоз. Он появляется на фоне раковых опухолей различной локализации. Некоторые злокачественные образования способны синтезировать вещество, сходное с паратгормоном.
Механизм патологического процесса
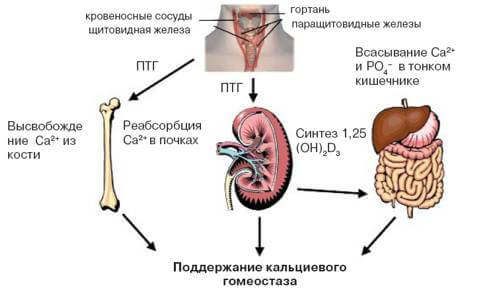
Основным проявлением патологии паращитовидных желез становится избыток парагормона. Под его воздействием из костной ткани вымываются ионы фосфора и кальция. Их уровень в крови соответственно возрастает. Высокий уровень Са+ в плазме способствует увеличению диуреза и появлению мышечной слабости.
Активная экскреция солей кальция с мочой приводит к формированию конкрементов (камней) и отложению этих минеральных элементов в паренхиматозной ткани почек. Таким образом, развиваются уролитиаз и нефролитиаз.
Гиперкальциемия негативно воздействует на сосудистые стенки, повышая их сопротивление току крови. Следствием данного процесса становится артериальная гипертензия (повышение АД).
Симптомы гиперпаратиреоза
В некоторых случаях данная эндокринопатия протекает без каких-либо клинических проявлений, и выявляется совершенно случайно в ходе лабораторной диагностики.
Ранние симптомы гиперпаратиреоза:
- слабость мышц;
- высокая утомляемость даже при незначительной физической нагрузке;
- проблемы при ходьбе («переваливающаяся» походка);
- эмоциональная нестабильность;
- немотивированное чувство тревоги;
- депрессия;
- ухудшение способности к запоминанию.
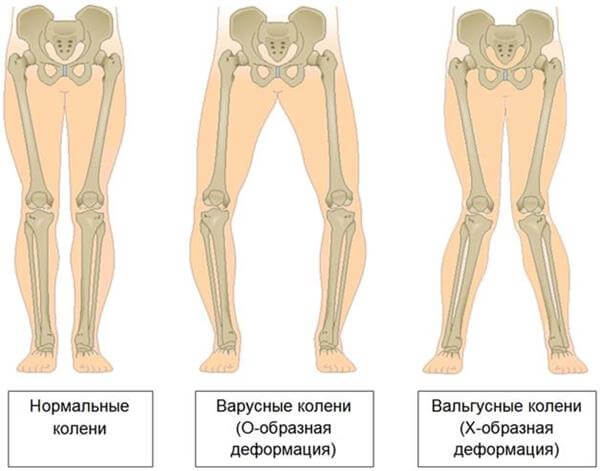
Достаточно часто у пациентов параллельно развиваются мочекаменная и язвенная болезнь, а также остеопороз, сопровождающийся, в частности, искривлением трубчатых костей нижних конечностей. При запущенном гиперпаратиреозе патологические переломы могут возникать при обычных движениях. Поражение костной ткани челюстей приводит к патологической подвижности и потере здоровых зубов. Больные нередко предъявляют жалобы на боли в разных костях и позвоночном столбе. Переломы не сопровождаются интенсивным болевым синдромом, но очень долго срастаются; довольно часто при этом формируются т. н. ложные суставы. В области суставов конечностей образуются отложения-кальцинаты. В ходе обследования в области шеи обычно пальпируется образование значительных размеров – аденома паращитовидной железы.
Обратите внимание: патология нередко сопровождается различными деформациями скелета. Могут диагностироваться плоскостопие, искривление позвоночника и уменьшение роста.
Клинические проявления висцеропатической формы неспецифичны, и нарастают постепенно.
Частые симптомы:
- тошнота;
- гастралгия (боли в области желудка);
- снижение аппетита;
- рвота;
- повышенное газообразование в кишечнике;
- быстрое и значительное снижение веса.
Пациенты предъявляют жалобы на постоянную мучительную жажду. Суточный диурез заметно возрастает, а в ходе лабораторных исследований выявляется снижение плотности мочи. Для поздних стадий гиперпаратиреоза характерны нефрокальциноз и почечная недостаточность, сопровождающаяся отравлением организма токсинами (уремией).
Отложения кальция в стенках кровеносных сосудов приводят к снижению их эластичности и склерозированию. Как следствие, снижается трофика тканей. Поражение сосудов сердца нередко становится причиной приступов стенокардии.
Соли кальция могут откладываться в роговице и конъюнктиве. Признаком данного процесса является т. н. «синдром красного глаза» (покраснение склеры с появлением кровоизлияний).
Гиперкальциемический криз рассматривается как одно из наиболее тяжелых осложнений патологии паращитовидных желез. Он представляет серьезную угрозу для жизни больного.
Факторы риска развития криза:
- длительное пребывание на постельном режиме;
- бесконтрольный прием препаратов кальция;
- гипервитаминоз по витамину D.
Осложнение также может быть обусловлено длительным приемом тиазидных диуретиков, которые уменьшают выведение кальция с мочой.
Для гиперкальциемического криза характерно резкое начало с обострением всех ранее проявлявшихся симптомов.
Важно: летальность при кризе составляет более 30%!
Признаки острого состояния:
- гипертермия (39 -40°С);
- рвота;
- интенсивный болевой синдром с локализацией в эпигастральной области;
- сонливость;
- выраженная слабость;
- дегидратация (обезвоживание);
- спутанное сознание;
- кома.
Наиболее серьезными проблемами в данной ситуации становятся миопатия диафрагмы и межреберных мышц, кровотечения, тромбозы и возможный отек легких. Нередко развивается перфорация имеющихся язв желудка и двенадцатиперстной кишки.
Обратите внимание: криз возникает при повышении уровня кальция в крови до 3,5-5 ммоль/л (верхняя граница нормы – 2,5 ммоль/л).
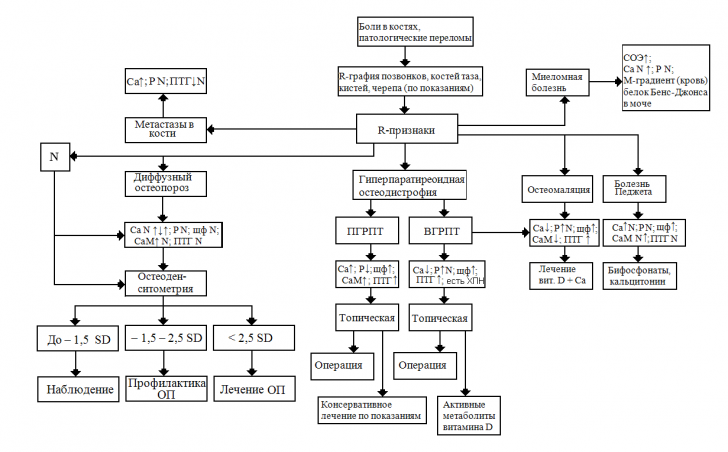
Диагностика
Поскольку у первичной формы гиперпаратиреоза нет специфических проявлений, диагностика представляет определенные сложности.
Для выявления эндокринопатии требуется проведение анализа мочи. При патологии в ней выявляется повышенный уровень фосфора и кальция. Относительная плотность понижена, часто обнаруживается белок, а в осадке присутствуют цилиндры (гиалиновые и зернистые).
Кровь исследуется на уровень содержания кальция, фосфора, щелочной фосфатазы и паратгормона. Са и фосфатаза повышены, а Р – понижен. Важный диагностический критерий – это сывороточная концентрация паратгрмона 5-8 нг/мл (границы нормы – 0,15-1 нг/мл).
Паратиреоаденомы при типичной локализации выявляются в ходе ультразвукового сканирования. Дополнительно пациента направляют на рентгенодиагностику, компьютерную и магнитно-резонансную томографию и сцинтиграфию.
На рентгеновских снимках заметен остеопороз и другие патологические изменения костной ткани.
Обратите внимание: весьма информативным аппаратным методом диагностики является денситометрия. Это разновидность рентгенографии, которая необходима для оценки минеральной плотности костей.
Рентгенологическое исследование с контрастным веществом (соли бария) позволяет выявить изъязвления слизистых оболочек органов ЖКТ.
С помощью компьютерной томографии обнаруживаются конкременты в почках и мочевыводящих путях.
При подозрении на вторичный гиперпаратиреоз основной задачей диагноста становится выявление основной патологии.
Как лечат гиперпаратиреоз?
Терапия данной эндокринопатии должна быть комплексной. Она подразумевает оперативное вмешательство и фармакотерапию.
В ходе операции, которая является «золотым стандартом» лечения, проводят резекцию опухоли, а при гиперплазии – желез целиком. В настоящее время разработаны малоинвазивные техники удаления патологически измененных тканей посредством эндоскопических аппаратов.
Гиперкальциемический криз – это безусловное показание для экстренного хирургического вмешательства. В предоперационном периоде принимаются меры по снижению уровня гиперкальциемии. Они включают в/в введение физраствора и обильное питье. Если нет признаков почечной недостаточности, параллельно назначаются мочегонные (Лазикс) и 5% р-р глюкозы. Показано также введение Кальцитрина (при постоянном мониторинге уровня кальция в сыворотке). Параллельно проводится гормональная терапия (пациенту с кризом вводят глюкокортикоиды).
Важно: если при почечной форме эндокринопатии своевременно не проведена операция, пациенты погибают от прогрессирующей почечной недостаточности и истощения.
Если была диагностирована раковая опухоль, то после ее удаления проводится курс радиотерапии. Параллельно с облучением назначается перспективный противоопухолевый препарат Пликамицин.
Обратите внимание: поскольку после операции у больных, как правило, существенно падает содержание Са в плазме, для его лучшего усвоения назначается витамин D. В некоторых ситуациях может быть показано в/в введение солей кальция.
При ранней диагностике и своевременной комплексной терапии прогноз довольно благоприятный. Насколько быстро восстановится трудоспособность, зависит от степени выраженности остеропороза; на нормализацию состояния костной ткани требуется от 4 месяцев до 2 и более лет. В тяжелых случаях деформации сохраняются на всю жизнь.
Профилактика гиперпаратиреоза подразумевает достаточное потребление продуктов питания, богатых витамином D (рыба жирных сортов, сыр, сливочное масло) и ежедневные прогулки на свежем воздухе. Рекомендуется также принимать перорально водный или масляный раствор витамина D (например – препарат Аквадетрим).
Плисов Владимир, медицинский обозреватель
10,321 total views, 3 views today



 (165 голос., средний: 4,63 из 5)
(165 голос., средний: 4,63 из 5)
Я вообще-то конечно слышала , что у нас есть не только щитовидная железа , но еще и паращитовидные , но не думала , что если с ними проблемы будут , так нам женщинам, в возрасте , в первую очередь достанется. Что тут у Вас уже не первую статью читаю , так все больше женщины болеют , как-то это не справедливо , шутка конечно , но ведь и правда , как тебе перевалило за 45 , так и жди чего-то не хорошего.