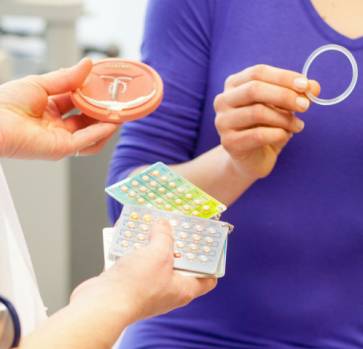
Женская контрацепция – способы контрацепции и характеристики современных контрацептивов
Оглавление: 1. Барьерный метод женской контрацепции - Местные химические средства - Механические методы женской контрацепции 2. Внутриматочная спираль 3. Гормональная контрацепция 4. Женская хирургическая контрацепция - Лапароскопическая перевязка маточных труб - Минилапаротомия - Стерилизация с кольпотомическим доступом
Барьерный метод женской контрацепции
Суть барьерной контрацепции заключается в предотвращении попадания в матку сперматозоидов. Такой барьер можно создать механическим и/или химическим способом.
Местные химические средства
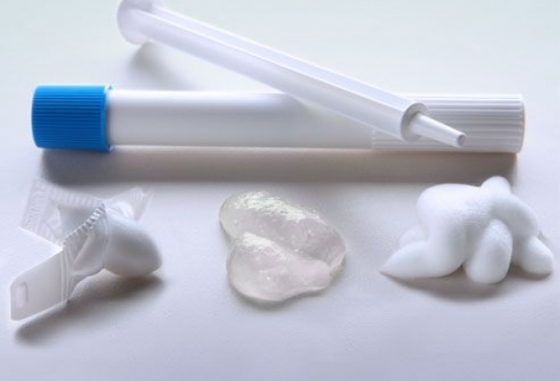
Особенности местных химических средств:
- можно использовать женщине без предварительного обследования у гинеколога и получения назначений;
- данные средства предохранения от нежелательной беременности способствуют образованию дополнительной смазки во влагалище;
- не противопоказано использовать одновременно с химическими средствами любые другие противозачаточные – это лишь усилит эффект;
- способны оказывать неинтенсивное противовоспалительное действие, а по некоторым данным служат профилактикой даже онкологических заболеваний женской половой системы.
Обратите внимание: спермицид не начинает действовать мгновенно – для этого понадобится минут 15-20, поэтому введение противозачаточных средств именно этой группы должно осуществляться как раз за 15-20 минут до полового акта. Если несколько половых актов идут подряд, то перед каждым из них нужно вводить средство. 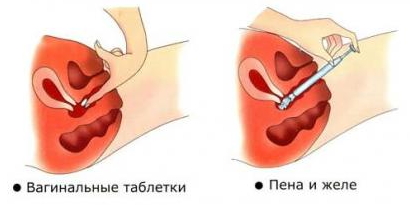
Механические методы женской контрацепции
Подобные средства считаются абсолютно безвредными и могут использоваться всеми женщинами без каких-либо ограничений. Причем, женщина может в любой момент отказаться от такой контрацепции, если принято решение о зачатии ребенка. Но врачи утверждают, что женщине потребуется специальное обучение по применению механических средств контрацепции, а после родов или при внезапном наборе веса нужно будет менять/подбирать новый размер. К механическим методам женской контрацепции относятся:
- Влагалищные диафрагмы. Выглядят они как колпачок с гибким ободком, изготавливаются из резины или латекса. Купол диафрагмы закрывает шейку матки, что делает невозможным проникновение сперматозоидов в полостной орган.
Как правильно пользоваться: диафрагму вводят во влагалище непосредственно перед половым актом, но можно и заранее – допускается нахождение рассматриваемого контрацептива во влагалище от 6 до 24 часов. Влагалищную диафрагму используют вместе со спермицидами – ими обмазывают внутреннюю сторону диафрагмы и кольцо. 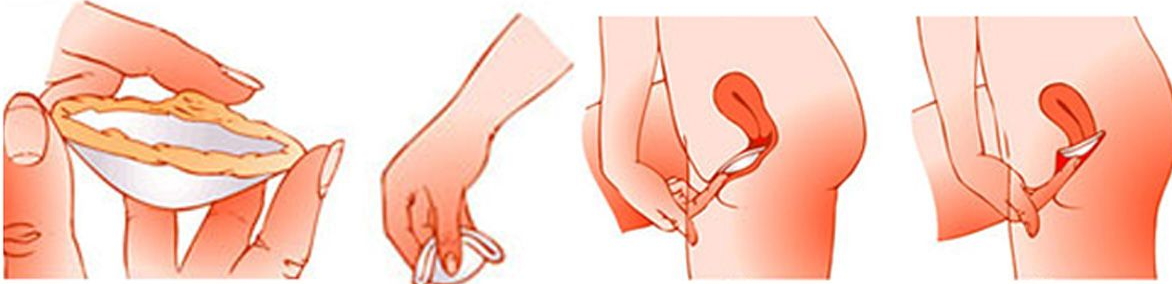
- Женские презервативы. Представляют собой мешочек из полиуретана длиной 17 см и диаметром 7-8 см с двумя кольцами на концах. На одном кольце имеется тонкая пленка – она примыкает к шейке матки и препятствует проникновению сперматозоидов в полость органа.
Как правильно пользоваться: вводится женский презерватив просто, как обычный тампон, за несколько часов до полового акта. Это средство одноразовое, для следующего полового акта нужно использовать новый женский презерватив.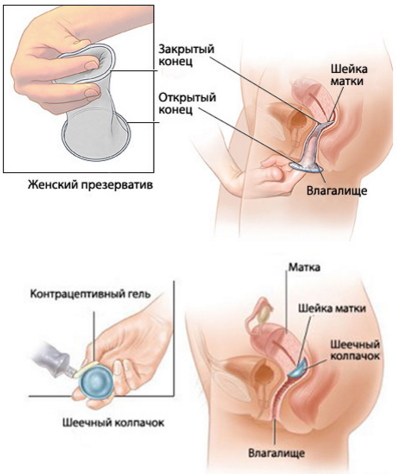
- Цервикальные колпачки. Это колпачок из мягкой резины, который надевается непосредственно на шейку матки – создается отрицательное давление между шейкой матки и ободком колпачка, что и делает невозможным проникновение сперматозоидов. Цервикальный колпачок имеет меньший размер, чем влагалищная диафрагма, эффективность применения составляет 60-80%.
Как правильно пользоваться: вставляется цервикальный колпачок за полчаса до полового акта и не вынимается в течение 6-8 часов. Перед использованием рассматриваемый контрацептив обрабатывается спермицидами – ими смазывают ободок.
Внутриматочная спираль
Этот вид женской контрацепции считается одним из наиболее эффективных, но он может применяться только по назначению врача, да и поставить внутриматочную спираль самостоятельно у женщины не получится. Гинекологи устанавливают только два вида рассматриваемого средства контрацепции:
- медьсодержащие;
- прогестинсодержащие.
Изготавливаются внутриматочные спирали из пластика (абсолютно безопасного), в который монтируется либо медная проволока, либо миниатюрный контейнер с прогестином.
- препятствуют проникновению сперматозоидов в матку – прогестинсодержащие ВМС значительно снижают эту способность;
- не допускают имплантации (перемещения) яйцеклетки в полость матки;
- противодействуют овуляции – это относится только к прогестинсодержащим внутриматочным спиралям;
- медьсодержащие средства губительно действуют и на сперматозоиды, и на яйцеклетки.
Внутриматочная спираль устанавливается на длительное время – от 2 до 5 лет и обычно организм женщины нормально/адекватно реагирует на такое «вмешательство». В некоторых случаях могут развиться осложнения:
- воспалительные процессы шейки матки и придатков – по статистике риск развития подобных патологий при имеющейся внутриматочной спирали возрастает в 2-3 раза;
- нарушения менструального цикла – могут «сдвинуться» даты ежемесячных кровотечений, они становятся более обильными, могут возникать межменструальные кровотечения;
- дискомфорт во время полового акта – боль, жжение.
Обратите внимание: если женщина отмечает слишком длительное кровотечение из влагалища, имеются интенсивные боли внизу живота, появляется слабость и бледность кожных покровов, то нужно немедленно обратиться за медицинской помощью. Такое состояние может свидетельствовать о перфорации (прорыве) стенки матки внутриматочной спиралью. Это случается крайне редко – по статистике 1 случай на 10 000, но знать о таком осложнении должна каждая женщина. Преимущества использования внутриматочной спирали:

- после удаления возможность к зачатию возвращается моментально;
- отпадает необходимость пользоваться другими противозачаточными средствами (кроме презерватива для защиты от заболеваний, передающихся половым путем);
- после установки внутриматочной спирали требуется лишь 1 визит к гинекологу для контроля расположения контрацептива;
- привычные боли во время менструации исчезают в случае установки прогестинсодержащей ВМС.
Недостатки использования внутриматочной спирали:
- перед установкой обязательно нужно пройти обследование у гинеколога;
- поставить и снять ВМС может только врач;
- после каждой менструации нужно проверять наличие усиков внутриматочной спирали – иногда она может выпадать;
- в первые несколько месяцев после установки ВМС возможно усиление менструального кровотечения.
Противопоказания к установке внутриматочной спирали:
- диагностированные онкологические заболевания гениталий или внутренних половых органов;
- подозрение на свершившуюся беременность;
- острые/хронические процессы воспалительного или инфекционного характера в половой системе (в том числе, и на наружных половых органах);
- маточное кровотечение патологического характера невыясненной этиологии;
- двурогая матка;
- стеноз шейки матки.
Есть и условные противопоказания к использованию внутриматочной спирали в качестве контрацептива – то есть, при них нежелательно ставить ВМС, но окончательное решение принимает только гинеколог. К условным противопоказаниям относятся:
- внематочная беременность в анамнезе;
- диагностированные пороки сердца;
- отсутствие родов;
- нарушения свертываемости крови.
Гормональная контрацепция
Рекомендуем прочитать: Пероральные контрацептивы: механизм действия, классификация, преимущества, побочные эффекты Гормональные контрацептивы: анализы при подборе
Гормональные контрацептивы – это средства, которые в своем составе содержат химические аналоги женских гормонов. Они препятствуют наступлению овуляции, что делает невозможным зачатие ребенка. В группу гормональных контрацептивов входят таблетки, импланты, пластыри, гормональное влагалищное кольцо. Наиболее популярными считаются таблетки, но подбирать вид гормонального контрацептива нужно на основе своих потребностей/возможностей:
- таблетки для предохранения от беременности требуют отличной памяти, ответственности и пунктуальности – их следует принимать в строго определенное время и не пропускать ни одного дня;
- пластыри могут использоваться в течение 7-9 дней подряд, то есть в месяц нужно будет сменить всего 3 пластыря;
- гормональное кольцо имеет месячный срок эксплуатации.

- вы находитесь в периоде кормления ребенка грудью, а после родов прошло менее 6 месяцев;
- кормление грудью отсутствует, но после родов прошло менее 3 недель;
- в анамнезе имеется инсульт, ишемическая болезнь сердца, легочная гипертензия, эндокардит бактериального характера;
- ранее был диагностирован тромбофлебит;
- отмечаются сильные головные боли, и ваш возраст составляет 35 лет и старше;
- в недавнем прошлом женщина перенесла вирусный гепатит (менее 3 месяцев назад);
- ранее были диагностированы цирроз печени и другие патологии этого органа;
- в анамнезе имеются заболевания желчного пузыря и желчевыводящих путей, которые требуют постоянного приема лекарственных средств;
- сахарный диабет;
- рак молочной железы (даже после полного исцеления);
- повышенная свертываемость крови;
- врачом назначены и постоянно принимаются средства противосудорожного и/или противотуберкулезного действия.
Обратите внимание: если хотя бы один из вышеперечисленных факторов имеет место быть, то прием гормональных контрацептивов категорически запрещен.
Женская хирургическая контрацепция
Речь идет о стерилизации – необратимом процессе, который считается самым эффективным для предохранения от нежелательной беременности. Показаниями к проведению стерилизации женщины являются лишь желание прекратить вероятность зачатия. Но к этому вопросу следует подходить крайне взвешенно – процесс необратимый, хотя и имеются дорогостоящие микрохирургические операции, способные «повернуть время вспять». Нередко хирургическая контрацепция применяется по медицинским показателям – например, у женщины имеются тяжелые пороки развития сердечно-сосудистой, дыхательной, мочевыделительной систем, заболевания крови, злокачественные новообразования. Противопоказаниями к проведению стерилизации являются:
- острые воспалительные заболевания органов малого таза;
- инфекция генерализованной или очаговой локализации;
- опухоли доброкачественного характера, развивающиеся в малом тазу;
- кахексия выраженного характера;
- сахарный/несахарный диабет;
- спаечная болезнь органов малого таза и/или брюшной полости;
- пупочная грыжа – касается только проведения хирургической контрацепции лапароскопическим методом.
Обратите внимание: до сих пор ведутся споры о стерилизации женщин с диагностированными психическими расстройствами, умственной отсталостью – эти патологии не являются медицинским показателем к хирургической контрацепции.
Лапароскопическая перевязка маточных труб

Минилапаротомия

Стерилизация с кольпотомическим доступом

- может быть выполнена в условиях любого стационара гинекологического направления;
- косметические дефекты на передней брюшной стенки отсутствуют;
- нет необходимости использовать дорогостоящее оборудование и специфические инструменты;
- преследуемая цель (стерилизация) достигается сразу после оперативного вмешательства.
Очень часто операция по стерилизации проводится во время кесарева сечения – никаких дополнительных нагрузок на организм не оказывается, самочувствие женщины не меняется, периоды лактации и восстановления после родов проходят без изменений, гормональный фон не меняется. Сроки проведения хирургической контрацепции:
- во второй фазе менструального цикла – отсроченная стерилизация;
- через 6 недель после родов естественным путем;
- сразу после искусственного прерывания беременности, но только если аборт прошел без осложнений.
Категорически противопоказано проводить стерилизацию после родов, если было диагностировано острое инфекционное заболевание во время родов или еще в период беременности, если безводный промежуток родов превысил 24 часа. Возможные осложнения в послеоперационный период:
- кровотечения;
- повреждение кишечника;
- послеоперационная инфекция.
Эти осложнения относятся к редким явлениям, но о них должна знать женщина, согласившаяся на хирургическую контрацепцию. Обратите внимание: врачи предупреждают о том, что в первые 10 лет после проведения операции стерилизации вероятность беременности сохраняется в пределах 2%. Женская контрацепция – богатый выбор, широкие возможности. Необходимо не только самостоятельно определиться с выбором средства предохранения от нежелательной беременности, но и получить грамотную консультацию от гинеколога.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
34,335 total views, 3 views today


 (42 голос., средний: 4,64 из 5)
(42 голос., средний: 4,64 из 5)