Аортальная недостаточность – что это и чем угрожает
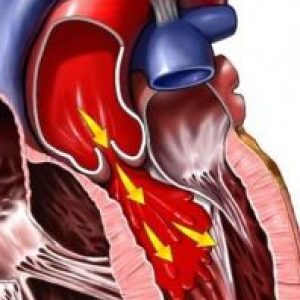
Пациенты жалуются на боли, головокружение, обмороки. Из диагностических методов наиболее информативными являются аортография, а также катетеризация сердца и аорты. В основе лечения – медикаментозная терапия, но при ее неэффективности проводят операцию – замену клапанов аорты.
Оглавление: 1. Общие данные 2. Причины 3. Развитие патологии 4. Симптомы аортальной недостаточности 5. Диагностика 6. Дифференциальная диагностика 7. Осложнения 8. Лечение аортальной недостаточности 9. Профилактика 10. Прогноз для жизни при аортальной недостаточности
Общие данные
Аортальная недостаточность относится к категории клапанных пороков. Она развивается по их классическому принципу: створки аортального клапана прилегают друг к другу не плотно, кровь, буквально просачиваясь между ними, затекает обратно из аорты в левый желудочек, который не готов к такой перегрузке.
В сравнении с другими пороками сердца аортальная недостаточность возникает редко. Но она достаточно часто комбинируется с другими анатомическими нарушениями сердца – в первую очередь, со стенозом устья аорты (так называют сужение этого крупного сосуда на выходе из сердца).
В основном заболевают в среднем возрасте, но, по утверждению клиницистов, пороки молодеют – это касается и аортальной недостаточности. У мужчин она диагностируется чаще, чем у женщин.
Причины
К возникновению данного нарушения может привести большое количество причин, нередко это не один фактор, а сразу несколько. Причины врожденной и приобретенной форм болезни разные.
Толчком к развитию врожденной аортальной недостаточности являются различные нарушения соединительной ткани. Она входит в состав клапанов аорты, поэтому причастность соединительнотканных нарушений к возникновению болезни очевидна. Какие типы данного нарушения провоцируют возникновение аортальной недостаточности? Чаще всего это:
- неправильная закладка волокон соединительной ткани;
- их неправильное развитие;
- преждевременное разрушение соединительнотканных элементов;
- их неправильное количественное соотношение.
При таких нарушениях может наблюдаться не только неполное смыкание аортального клапана, но и провисание (пролапс) его створок в полость левого желудочка, чего в норме быть не должно.
Приобретенная разновидность недостаточности аортального клапана в большинстве случаев развивается на фоне ревматизма – воспалительного поражения соединительной ткани (при этом преимущественно страдают сердце и суставы). Один только ревматизм провоцирует развитие аортальной недостаточности чаще, чем все другие причины, вместе взятые. Реже фоном описываемого заболевания становятся:
- воспалительный процесс, который развивается непосредственно в стенке аорты. Он может быть асептическим (без участия микрофлоры) и инфекционным. В последнем случае чаще всего играет роль неспецифическая инфекция – в основном это разные представители стафилококков и стрептококков;
- воспаление эндокарда (внутренней оболочки сердца). Из-за близкого расположения клапана аорты оно достаточно быстро распространяется на него, провоцируя нарушения в его тканях и последующее неполное смыкание клапанных створок;
- некоторые специфические инфекционные заболевания. Чаще всего это туберкулез (поражение палочкой Коха) и сифилис (болезнь, спровоцированная бледной трепонемой);
- нарушения аутоиммунного характера – патологии, при которых организм дезориентируется, воспринимает собственные ткани как чужеродные и пытается их уничтожить. Соединительная ткань относится к числу структур, которые чаще всего поражаются при аутоиммунных процессах;
- эндокардит – воспалительное поражение внутренней оболочки сердца;
- атеросклероз – образование атеросклеротических бляшек на внутренней поверхности сосудистой стенки, из-за чего просвет сосуда уменьшается, ток крови нарушается;
- нарушение целостности аортального клапана, которое наблюдается из-за механического воздействия на него. Чаще всего оно возникает во время операций на сердце по поводу каких-то других заболеваний
и некоторые другие.
По нарушению строения аортальных клапанов нельзя сказать, какой фактор стал причиной такой патологии (кроме механической травматизации). Какие изменения клапанных створок наблюдаются при аортальной недостаточности? Чаще всего это их:
- утолщение;
- деформация – проявляется искривлением, укорочением, удлинением, изменением площади (ее уменьшением или увеличением);
- сморщивание.
При длительно текущем заболевании в тканях клапанных створок могут возникнуть:
- эрозии – неглубокое нарушение целостности тканей. Эрозии могут быть как единичными, так и множественными мелкими;
- перфорации – проникающие дефекты.
В ряде случаев деформация клапанных створок не наблюдается, но они все равно плохо смыкаются. Причиной являются нарушения, которые не касаются непосредственно аортального клапана. В основном это:
- изменение просвета аорты на фоне различных поражений (инфекционных, эндокринных, обменных и так далее);
- нарушение со стороны стенки аорты по соседству с местом «крепления» клапанных створок;
- повышение артериального давления;
- локальное нарушение гемодинамики – изменение тока крови. В частности, оно наблюдается при различных аневризмах начального отдела аорты – выпячивании ее стенки в виде мешочка, в котором задерживается кровь
и некоторые другие.
Развитие патологии
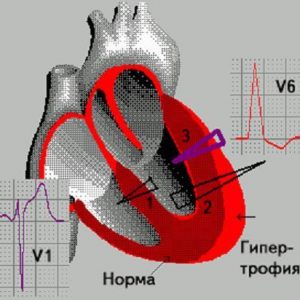
В норме левый желудочек во время диастолы наполняется за счет поступления крови в него из левого предсердия. Но при аортальной недостаточности его наполненность увеличивается из-за определенного объема крови, вернувшегося из аорты. Для выталкивания увеличившегося объема крови необходимы дополнительные возможности, поэтому со временем стенка левого желудочка растягивается, а давление в нем увеличивается.
Сперва желудочек справляется с усиленной нагрузкой, при этом увеличивается сила его сокращения (в первую очередь – благодаря компенсаторному утолщению стенки). Но в таком «турбо-режиме» длительное время работать невозможно, и через какое-то время сердечная мышца желудочка начинает «сдавать». Гипертрофия желудочковой стенки сменяется ее дистрофией (нарушением структуры мышечной ткани).
Так как отделы сердца функционально связаны друг с другом, со временем «отточенный» природой сложный механизм процессов во время систолы и диастолы «ломается». Поэтому патологические изменения проявляются и со стороны митрального клапана. Это створчатая структура, которая располагается между левым предсердием и желудочком. Ее задачей является не допустить обратного попадания крови из левого желудочка в левое предсердие. При этом развивается относительная недостаточность митрального клапана – неполноценное смыкание створок.
Этим нарушения не ограничиваются. Если аортальная недостаточность незначительная, то сердце компенсирует ее (в первую очередь, гипертрофией левого желудочка), поэтому другие сердечные структуры продолжают работать в обычном режиме. Но если компенсаторные механизмы истощаются, то кровяное давление также повышается в левом предсердии – в нем наблюдаются:
- сперва – гипертрофия стенки левого предсердия;
- далее – его расширение.
Возникает застой крови в сосудах малого круга кровообращения, а это влечет за собой последовательное развитие таких нарушений, как:
- повышение давления в легочной артерии;
- утолщение миокарда правого желудочка;
- его дистрофия.
В конечном результате развивается недостаточность правого желудочка – он начинает хуже выполнять свои функции по выталкиванию крови в легочную артерию и затем в малый круг кровообращения.
Различают пять стадий аортальной недостаточности. Такое разделение базируется, в первую очередь, на выраженности нарушений тока крови. Это стадии:

- скрытой недостаточности. Симптомы проявляться при физической нагрузке, а на ЭКГ обнаруживаются признаки утолщения и перегрузки левого желудочка;
- субкомпенсированной недостаточности. Пациент жалуется на боли – во избежание их появления он должен ограничивать физическую нагрузку. В этой стадии выявляются ЭКГ-признаки утолщения левого желудочка и вторичной недостаточности коронарных сосудов (тех, которые кровоснабжают сердце);
- декомпенсированной недостаточности. Даже незначительные физические нагрузки провоцируют появление выраженной одышки и ощущение нехватки воздуха (такое состояние называется сердечной астмой). Про серьезные нарушения свидетельствует увеличение печени (оно возникает из-за застоя крови в большом кругу кровообращения);
- терминальная (конечная) стадия. При этом наблюдается прогрессирующая тотальная сердечная недостаточность. Она ведет к нарушениям со стороны других органов, так как их кровоснабжение «обкрадывается» из-за плохой работы сердца. Иногда такие сбои настолько выраженные, что на их фоне теряется симптоматика собственно нарушений со стороны сердца.
Симптомы аортальной недостаточности
Пациенты в стадии компенсации описываемого заболевания каких-либо жалоб не предъявляют. Такое скрытое течение может длиться до 1-2 лет, затем появляется первая симптоматика заболевания – чаще всего это:
- пульсирование в сосудах головы и шеи;
- ощущение толчков сердца – иногда оно чрезвычайно выраженное, и пациенты утверждают, что чувствуют, как сердце буквально колотится о грудную стенку.
При дальнейшем прогрессировании «спектр» признаков заболевания расширяется – возникают симптомы, которые указывают на поражение других органов. Чаще всего это:
- головокружение – оно иногда сопровождается небольшой тошнотой, что ошибочно расценивается как вестибулопатия (нарушение со стороны вестибулярного аппарата);
- головные боли – нередко сконцентрированы в затылочной части;
- преходящие нарушения слуха и зрения – в виде соответственно шума в ушах и ухудшения остроты зрения;
- кратковременные обморочные состояния – нередко возникают при попытке пациента быстро подняться с постели.
Некардиальные симптомы аортальной недостаточности могут привести к путанице в диагностике, и только опытный врач способен по их возникновению заподозрит описываемую патологию.
При дальнейшем прогрессировании присоединяются признаки, свидетельствующие про нарушения со стороны сердечно-сосудистой системы. Это:
- боли по типу стенокардии;
- нарушение ритма сердца;
- одышка;
- признаки правожелудочковой недостаточности – отеки на ногах, боли в проекции печени.
Выше описано развитие клинической картины при хронической форме данной патологии, которая наблюдается в большинстве случаев. Реже может возникнуть острая форма – причиной ее возникновения становится резкая одномоментная перегрузка левого желудочка (например, при выраженных физических нагрузках нетренированного человека). Главными симптомами при этом являются:
- значительное повышение артериального давления;
- выбухание вен на шее;
- посинение кожных покровов;
- резкая одышка;
- кашель с отхождением небольшого количества мокроты;
- выделение изо рта пены розоватого цвета.
Диагностика
Постановка диагноза на ранних этапах несколько затруднительна, так как жалобы пациента отсутствуют. Поэтому имеют значение анамнестические данные (сведения про развитие болезни), а также результаты дополнительных методов обследования.
Физикальное обследование позволяет определить следующее:
- при осмотре – на ранних этапах болезни без особенностей, при дальнейшем прогрессировании кожные покровы и видимые слизистые оболочки становятся бледными с синюшным оттенком, а затем и вовсе развивается акроцианоз (посинение выступающих частей тела – носа, губ, кончиков пальцев). При выраженных изменениях со стороны сердца визуализируется верхушечный толчок, а также симптом «пляска каротид» (пульсация сонных артерий на шее, которую видно невооруженным глазом);
- при пальпации (прощупывании грудной клетки) – ощущается усиление верхушечного толчка при сокращениях сердца и пульсация аорты (ее можно «прочувствовать», пальпируя мечевидный отросток);
- при перкуссии (ее простукивании) – определяется смещение границ сердца;
- при аускультации (прослушивании фонендоскопом) – выявляются ослабление сердечных тонов и шум над аортой.
В диагностике аортальной недостаточности из инструментальных методов чаще всего привлекаются:
- катетеризация сердца – проводится для того, чтобы определить, какой объем крови возвращается из аорты в левый желудочек, и на основании этого оценить степень тяжести патологии;
- электрокардиография – выявляются ЭКГ-признаки аортальной недостаточности (в первую очередь – утолщения левого желудочка);
- рентгенография органов грудной клетки – определяется смещение тени сердца, которое косвенно сигнализирует про расширение левого желудочка. Также по изменениям со стороны легких можно заподозрить патологические изменения в них застойного характера;
- ультразвуковое исследование сердца – помогает выявить гипертрофию и последующую дистрофию стенки левого желудочка, а также дефект между створками клапана, который указывает на их неполноценное смыкание;
- магнитно-резонансная томография – позволяет более подробно изучить тканевое строение стенки левого желудочка, а позже – нарушения со стороны левого предсердия;
- фонография – графическое отображение патологических сердечных шумов, которые возникают через завихрение крови при ее прохождении через дефект аортального клапана обратно в желудочек.
Лабораторные методы исследования помогут оценить последствия артериальной недостаточности. В частности, проводят анализ газового состава крови – в ней определяют абсолютное количество и соотношение между количеством кислорода и углекислого газа.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику аортальной недостаточности, как правило, проводят с другими клапанными пороками.
Осложнения
Чаще всего описываемое заболевание сопровождается такими осложнениями, как:
- нарушения ритма сердца;
- сердечно-сосудистая недостаточность;
- миокардиодистрофия – нарушение структуры миокарда левого желудочка, которому приходится выполнять усиленные нагрузки;
- другие виды недостаточности – в первую очередь, почечная.
Лечение аортальной недостаточности
Лечение описываемого заболевания бывает:
- консервативное;
- оперативное.
Если клиника аортальной недостаточности не определяется, а дополнительные методы исследования не выявляют каких-либо объективных изменений, то лечение не проводят, так как отсутствие симптомов свидетельствует про то, что организм справляется с заболеванием собственными силами. Требуется только ограничение физических нагрузок и динамическое наблюдение кардиолога, чтобы не пропустить прогрессирование патологии.
Если симптомы аортальной недостаточности не проявляются, но при проведении ЭКГ, УЗИ сердца и других методов исследования отмечаются первые органические нарушения, то назначаются:
- мочегонные препараты;
- блокаторы кальциевых каналов и рецепторов ангиотензина;
- антибактериальные препараты – для предупреждения присоединения вторичной инфекции, если на фоне описываемого заболевания требуется проведение оперативного вмешательства по какому-то поводу.
Хирургическое лечение заболевания проводится в таких случаях, как:
- резистентность (нечувствительность) к консервативной терапии либо ее неудовлетворительные результаты;
- угроза развития тяжелых осложнений.
Такие показания возникают, если в створках аортального клапана постепенно развиваются необратимые изменения. Во время операции проводятся:
- пластика аортального клапана – возвращение прежней формы;
- его протезирование – замена пораженного клапана искусственным.
В сложных случаях приходится прибегать к хирургической коррекции нарушения одновременно аортальных клапанов и восходящей аорты.
Операция противопоказана при существенном нарушении некоторых функциональных показателей – в частности, в том случае, если диастолический объем левого желудочка составляет до 300 мл. В этом случае проводится симптоматическое медикаментозное лечение.
Профилактика
Предупредить развитие врожденной аортальной недостаточности не представляется возможным, но риск ее возникновения снижается, если обеспечить нормальные условия протекания беременности.
Мерами профилактики приобретенной формы этой патологии являются:
- профилактика, своевременное выявление и купирование ревматизма – главной причины развития аортальной недостаточности;
- предупреждение, четкая диагностика и ликвидация воспалительного процесса в стенке аорты (асептического и бактериального) и оболочек сердца;
- выполнение операций на структурах сердцах согласно установленным схемам, с привлечением проверенной техники, чтобы предупредить травматизацию аортального клапана;
- адекватное лечение появившейся специфической инфекции – в первую очередь, туберкулеза и сифилиса;
- купирование нарушений аутоиммунного характера – в частности, системных патологий соединительной ткани, при которых в частном порядке развивается аортальная недостаточность;
- правильный режим питания, который поможет предупредить развитие атеросклероза как одного из провокаторов описываемого заболевания;
- регулярное прохождение профилактических осмотров у кардиолога.
Прогноз для жизни при аортальной недостаточности

Пока не развилась декомпенсация, продолжительность жизни больных составляет от 5 до 10 лет. В случае декомпенсации, при которой развиваются осложнения, такие пациенты живут в среднем 2 года с момента выявления первой симптоматики.
Риск летальности увеличивается при острой форме аортальной недостаточности.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
3,405 total views, 1 views today


 (44 голос., средний: 4,80 из 5)
(44 голос., средний: 4,80 из 5)