Лейомиосаркома кожи: причины, симптомы, лечение
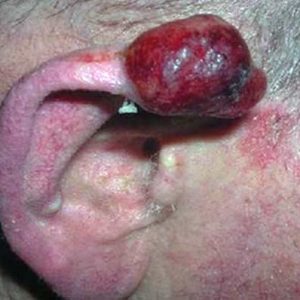
Вид новообразования характерен – это уплотнение кожи в виде выпирающей бляшки синего, красного или желтого цвета. Пациенты с таким диагнозом жалуются на кровоточивость опухоли и болезненность из-за ее изъязвления, которое развивается довольно часто. При прогрессировании патологии существенно нарушается общее состояние пациента.
Диагностика – гистологическая (при этом важным является определение метастазов в органах и тканях), лечение – оперативное, лучевое, с помощью химиопрепаратов, а также комбинированное.
Оглавление: 1. Общие данные 2. Причины 3. Развитие патологии 4. Признаки лейомиосаркомы кожи 5. Диагностика 6. Дифференциальная диагностика 7. Осложнения 8. Лечение лейомиосаркомы кожи 9. Профилактика 10. Прогноз при лейомиосаркоме кожи
Общие данные
Некоторые лейомиосаркомы распространяются с кожных покровов на подкожную жировую клетчатку – виды поражения рассматривают и лечат в онкологии совместно.
Возрастная структура патологии следующая: наиболее часто поражены пациенты среднего возраста, реже дети, еще реже пожилые люди (после 60 лет). Представители мужского и женского пола страдают одинаково часто.
Жители мегаполисов и небольших селений заболевают лейомиосаркомой кожи с одинаковой частотой. Такой факт свидетельствует о том, что экологические факторы развития патологии, о которых будет сказано ниже, не являются определяющими в ее возникновении и прогрессировании.
Причины
Точные причины появления и прогрессирования лейомиосаркомы кожи, как и большинства других злокачественных новообразований, на сегодняшний день не выявлены. Но изучены факторы, на фоне которых лейомиосаркома кожи развивалась чаще. Их много, поэтому для удобства они разделены на группы:
- физические;
- химические;
- эндокринные;
- инфекционные;
- воспалительные;
- дегенеративно-дистрофические;
- сосудистые;
- экологические;
- вредные привычки.
На фоне физических факторов данная патология, в отличие от других злокачественных новообразований, развивается реже. Термические факторы существенной роли не играют, в основном имеют значение механическое влияние и радиоактивное облучение. Некоторое исключение составляет косвенное влияние термического фактора – лейомиосаркома кожи может развиться в отдаленном периоде после перенесенного ожога.
Что касается механического влияния, способствующего развитию лейомиосаркомы кожи, то это медицинские инвазивные действия – диагностические и лечебные.
Диагностической манипуляцией, на фоне которой развивается лейомиосаркома кожи, является биопсия. Она бывает:
- пункционная – во время нее проводится прокалывание кожных покровов и отсасывание биологического материала, который затем изучается под микроскопом;
- резекционная – фрагмент тканей отрезают скальпелем;
- щипковая – фрагмент тканей отщипываются.
Теоретически все хирургические манипуляции с кожей могут подтолкнуть к развитию описываемого заболевания. Это:
- вскрытие гнойников – абсцесса (ограниченного скопления гноя), фурункула (воспаления волосяного мешочка), карбункула (воспаления нескольких волосяных мешочков), флегмоны (разлитого гнойного поражения);
- удаление инородного тела;
- пластические операции (удаление рубцов, восстановление целостности кожных покровов и так далее);
- удаление ранее возникших опухолей
и другие.
Чем более выраженная травматичность оперативного вмешательства на коже, тем выше шанс развития лейомиосаркомы.
Немедицинская травматизация особого значения для возникновения описываемой патологии не имеет. Но в ряде случаев лейомиосаркому кожи диагностировали после получения ушибленных, колотых, резаных, рваных, укушенных, размозженных и реже огнестрельных ран.
Одним из провокаторов, на фоне которого лейосаркома кожи развивалась особенно часто, является радиоактивное облучение. В качестве провоцирующего фактора оно фигурирует в таких случаях, как:
- ультрафиолетовое облучение при пребывании под прямыми солнечными лучами;
- лучевое воздействие в солярии;
- ионизирующее облучение при проведении лучевой терапии в случае развития других злокачественных новообразований;
- работа с радиоактивными веществами и такой же аппаратурой в силу профессиональной необходимости;
- радиоактивное облучение при несанкционированном доступе к его источникам.
Химический фактор – также один из наиболее часто встречающихся, из-за которых лейомиосаркома кожи возникала чаще и прогрессировала быстрее. Агрессивные химические вещества могут попадать в ткани кожи как при непосредственном контакте с ними, так и с током крови, куда они попадают после проникновения в организм при вдыхании газов, испарений, через желудочно-кишечный тракт при случайном попадании в пищу и так далее.
Как правило, это онкогенные соединения, которые используются в промышленности:
- бензол;
- толуол;
- формальдегид;
- винилхлорид;
- нитрил;
- акрил;
- тяжелые металлы;
- соли тяжелых металлов
и многие другие.
Эндокринные нарушения косвенно способствуют развитию лейомиосаркомы кожи. Опухоль чаще развивается на фоне нарушения метаболических процессов, которое, в свою очередь, возникает из-за нарушения количества некоторых гормонов – а именно вырабатываемых щитовидной железой (они принимают участие в регуляции тканевого и клеточного обмена). Также изучается роль сахарного диабета в развитии описываемого заболевания – нарушения метаболизма углеводов, которое возникает из-за нехватки гормона инсулина).
Инфекционными факторами, способствующими развитию лейомиосаркомы кожи, являются:
- палочка Коха;
- группа онковирусов. Чаще всего это герпесвирус, цитомегаловирус и вирус папилломы человека.
Выявлено, что после перенесенных воспалительных и дегенеративно-дистрофических заболеваний кожи описываемая патология развивалась чаще. Это такие заболевания, как:
- дерматиты различного происхождения – воспалительное поражение кожных покровов;
- дерматозы – невоспалительное прогрессирующее нарушение структуры кожи.
При сосудистых патологиях ухудшается кровоснабжение кожных покровов, из-за чего развивается сбой их метаболизма – клетки реагируют на него бесконтрольным делением, возникает опухоль.
Сосудистыми нарушениями, которые могут спровоцировать развитие лейомиосаркомы кожи, являются:
- аневризмы – выпячивания сосудистой стенки в виде мешочков;
- васкулит – воспалительное поражение сосудистой стенки с ее возможным некрозом
и некоторые другие.
Описываемая патология относится к числу тех злокачественных поражений кожных покровов, в развитии которых экологические факторы играют одну из важных ролей. Это, в первую очередь:
- вдыхание атмосферного воздуха, который загрязнен промышленными выбросами либо продуктами сгорания автомобильных моторов;
- употребление загрязненных продуктов питания и воды.
Развитие лейомиосаркомы кожи часто наблюдается на фоне вредных привычек – это:
- курение;
- злоупотребление алкоголем.
Также имеется предположение, что лейомиосаркома кожи возникает из-за перерождения лейомиомы – доброкачественного поражения гладкомышечной ткани.
Развитие патологии
Описываемое заболевание – это единичная опухоль кожи. Довольно редко встречается множественное поражение. Характеристики новообразования при этом следующие:
- по локализации – может развиваться в любом участке кожи, где имеются потовые железы либо волосяные фолликулы, но чаще встречается на разгибательной поверхности рук либо ног, причем, более 50% всех диагностированных лейомиосарком кожи были выявлены на нижних конечностях (чаще – на бедрах). Немного реже опухоли были диагностированы в области шеи или головы. Совсем редко данное новообразование выявлялось в области наружных половых органов;
- по форме – узел либо бляшка;
- по контурам – с ровными очертаниями, но без четкой границы со здоровыми тканями, которые окружают данную опухоль;
- по консистенции – плотно-эластическое;
- по размерам – диаметр новообразования может составлять от 1,5 до 5 см, при этом наиболее часто встречающийся размер составляет 2-3 см. Описаны гигантские лейомиосаркомы кожи – до 7-8 см в диаметре. Причем, они были как первичные, возникшие в месте перерождения клеток, так и метастатические – из клеток новообразований, которые были занесены током крови или лимфы из злокачественных опухолей других органов и тканей;
- по цвету – как правило, синеватого, красного либо светло-желтого оттенка;
- по характеру поверхности – она гладкая, но в ряде случаев бывает слегка неровная. Некоторые лейомиосаркомы кожи развиваются с изъязвлениями;
- по особенностям – поверхность новообразования достаточно чувствительная к воздействию механического фактора, при малейшем воздействии она способна кровоточить. В тканях опухоли выявляются мелкие участки геморрагий – своеобразные локальные кровоизлияния. Если опухоль находится в подкожной жировой клетчатке, то она может быть окружена псевдокапсулой.
Клеточная картина описываемого новообразования достаточно специфическая – клетки расположены в виде отдельных пучков. В некоторых случаях строение не отличается от строения других мышечных опухолей, что затрудняет диагностику.
Признаки лейомиосаркомы кожи
Иногда данная неоплазия развивается бессимптомно, пациенты жалуются только на наличие новообразования, которое:
- портит эстетический вид кожи;
- при больших размерах создает неудобства – зацепляется за одежду в процессе одевания, натирается ею вплоть до травмирования и кровоточивости и так далее.
Помимо бессимптомного развития, может наблюдаться полноценная клиническая картина описываемого заболевания. Ее составляют симптомы:
- местные;
- общие.
Местными симптомами являются:
- болезненность;
- иногда – зуд в области новообразования.
Характеристики болей следующие:
- по локализации – в области новообразования;
- по распространению – сперва иррадиация не характерна, далее пациент жалуется, что боли отдают в соседние с опухолью участки кожи;
- по характеру – ноющие, при присоединении инфекционного процесса дергающие;
- по выраженности – средней интенсивности, в терминальных стадиях сильные. Лейомиосаркома кожи относится к числу онкологических поражений с наиболее выраженными болевыми ощущениями;
- по возникновению – на ранних этапах развития опухоли отмечается чувствительность в ее области, которая со временем трансформируется в полноценный болевой синдром.
Типичными являются симптомы нарушения общего состояния, которые возникают при дальнешем прогрессировании патологии. Это:
- общая непонятная слабость;
- чувство разбитости;
- неспособность выполнять прежние объемы работы, так как довольно быстро развивается усталость – нарушается как физическая, так и умственная трудоспособность;
- исхудание – потеря массы тела наблюдается в позднем периоде развития опухоли, а именно на фоне раковой интоксикации.
Диагностика
Клиническая симптоматика лейомиосаркомы кожи не является специфической, поэтому только по ней поставить диагноз не представляется возможным. Данные анамнеза (истории) болезни также какими-то особенностями не отличаются. Поэтому для постановки точного диагноза необходимо привлечение дополнительных методов исследования – физикальных, инструментальных, лабораторных.
Результаты физикального обследования будут такими:
- при осмотре – выявляется округлая бляшка в типичных местах, гладкая, обычно синеватого цвета, реже других оттенков;
- при пальпации (прощупывании) – отмечается чувствительность бляшки и кожных покровов вокруг нее.
Спектр инструментальных методов исследования, которые используются в диагностике описываемого нарушения, не слишком широк – это:
- дерматоскопия – осмотр опухоли с помощью дерматоскопа (приспособления с оптической системой). При этом оцениваются размеры, контуры, форма, очертания опухоли, ее взаимоотношение с окружающими тканями;
- биопсия – забор небольших фрагментов новообразования, которые затем изучают в лаборатории под микроскопом.
Для выявления метастазов применяются следующие методы исследования:
- обзорная рентгенография органов грудной клетки и брюшной полости;
- ультразвуковое исследование органов живота;
- сцинтиграфия костей
и другие.
При изучении описываемого заболевания применяются те же лабораторные методы исследования, которые привлекаются в диагностике и других злокачественных новообразований. Это:
- общий анализ крови – резкое повышение СОЭ является неспецифическим признаком развития онкологического процесса в организме;
- биохимический анализ крови – в нем в терминальных стадиях определяется уменьшение общего количества белка и нарушение соотношения белковых фракций;
- определение онкомаркеров – соединений, которые образуются в тканях при развитии злокачественных новообразований;
- гистологическое исследование – под микроскопом изучают тканевую структуру биоптата;
- цитологическое исследование – под микроскопом изучают клеточное строение биоптата.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику описываемого новообразования проводят с добро- и злокачественными опухолями кожи. Чаще всего это:
- саркома – группа злокачественных новообразований соединительной ткани;
- фибросаркома – одна из разновидностей злокачественного поражения соединительной ткани;
- лейомиома – доброкачественная опухоль мышечной ткани;
- дерматофибросаркома – злокачественное новообразование соединительной ткани, которое развивается в коже;
- ангиосаркома – злокачественная опухоль соединительной ткани в составе сосудистых стенок;
- фиброма – доброкачественная опухоль соединительной ткани;
- ангиоретикулез Капоши – множественные злокачественные новообразования кожи, которые развиваются из ее лимфатических и кровеносных сосудов;
- рак кожи – эпителиальное злокачественное поражение кожи;
- пигментный невус – доброкачественное пигментное новообразование коричневого цвета, которое располагается одновременно в эпидермисе (поверхностном слое кожи) и собственно самой коже.
Осложнения
Лейомиосаркома кожи относится к числу злокачественных новообразований с наиболее типичными осложнениями. Ими являются:
- метастазирование – при этом клетки опухоли с током крови и/или лимфы переносятся в другие органы, где «оседают» и дают начало вторичным злокачественным новообразованиям. Метастазирование не является типичным осложнением лейомиосаркомы кожи, но если оно возникло, то при этом чаще всего поражаются кости и легкие, реже – печень, почки, головной мозг, лимфатические узлы;
- раковая интоксикация – отравление организма продуктами жизнедеятельности опухолевых клеток и продуктами их распада;
- раковое истощение – крайнее исхудание пациента, которое характерно для конечных стадий развития лейомиосаркомы кожи.
Неспецифическими осложнениями являются те, которые формируются при присоединении инфекционного агента. Это наблюдается на фоне зуда, когда пациенты расчесывают новообразование и заносят в него инфекционный агент. Такими осложнениями выступают:
- фурункул – нагноение волосяного фолликула с втягиванием в гнойный процесс окружающих тканей;
- карбункул – нагноение нескольких волосяных фолликулов с поражением соседних тканей;
- абсцесс – ограниченная полость с гноем;
- флегмона – разлитое гнойное поражение.
Лечение лейомиосаркомы кожи
В лечении лейомиосаркомы кожи привлекаются:
- хирургический метод;
- лучевая терапия;
- химиотерапия.
При лейомиосаркоме кожи операция является методом выбора. При этом удаляют не только саму опухоль, но и высекают здоровые ткани на расстоянии 2 см от опухоли.
Также могут быть удалены регионарные лимфатические узлы, если в них обнаружены метастазы.
Послеоперационные назначения стандартные:
- перевязки;
- обезболивающие препараты – при необходимости;
- антибактериальные препараты – для предупреждения и лечения послеоперационных бактериальных осложнений.
Химиотерапевтическое лечение применяют для:
- лечения выраженного метастазирования;
- его профилактики.
Лучевая терапия применяется в предоперационном периоде (для уменьшения размеров опухоли), так и в послеоперационном – для удаления опухолевых клеток, которые могли остаться.
Профилактика
Истинные причины развития описываемого заболевания неизвестны, поэтому специфические методы профилактики отсутствуют. Но снижение риска его развития возможно при соблюдении таких рекомендаций, как:
- избегание воздействия на кожные покровы агрессивных физических и химических факторов;
- профилактика, своевременное выявление, лечение любых патологий, которые могут стать провокаторами развития лейомиосаркомы кожи – эндокринных, инфекционных, воспалительных, дегенеративно-дистрофических;
- проживание в благоприятных экологических условиях;
- отказ от вредных привычек;
- регулярное прохождение профилактических осмотров у дерматолога и онколога, даже если нет каких-либо видимых признаков нарушения со стороны кожи;
- здоровый образ жизни в целом.
Прогноз при лейомиосаркоме кожи
Прогноз при лейомиосаркоме кожи в сравнении с другими злокачественными новообразованиями относительно благоприятный. Продолжить жизнь пациенту поможет своевременно проведенное хирургическое лечение.
Если пациент перенес оперативное вмешательство по поводу лейомиосаркомы кожи, то риск ее повторного развития составляет 40-60%. Если развились метастазы в два или более органов, то шансы летального исхода на протяжении первых пяти лет с момента диагностики возрастают.
Прогноз при привлечении химиотерапии менее благоприятный, чем при оперативном вмешательстве. Этот метод лечения приводит к удобоваримым результатам у одного пациента из пяти, которых лечили этим методом. Такие больные живут около одного года с момента постановки диагноза.
Также прогноз ухудшается при таких условиях, как:
- пожилой возраст;
- самолечение;
- обращение в клинику с промедлением.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
2,996 total views, 1 views today


 (49 голос., средний: 4,65 из 5)
(49 голос., средний: 4,65 из 5)