Паронихия: причины возникновения, признаки, лечение, профилактика
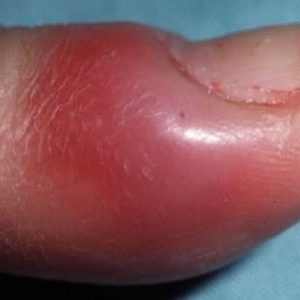
Паронихия (также в медицине прижилось название «паронихий», оба термина равноценны) – это воспалительное или воспалительно-гнойное заболевание околоногтевого валика. Но зачастую воспаление на самом валике не останавливается – нет такого, чтобы тот был втянут в процесс, а совсем рядом через какую-то условную линию находились абсолютно здоровые ткани пальца. Поэтому заболевание еще называют околоногтевым панарицием.
Оглавление:
Почему появляется паронихия
Диагностика
Возможные осложнения
Лечение паронихии
Профилактика
Почему появляется паронихия
Но в этом процессе задействована ладонная и подошвенная поверхности соответственно кистей и стоп, кожа которых в процессе эволюции и стала более выносливой. А вот кожные покровы тыльной стороны – в частности, кожица пальца возле ногтевой пластинки – не такие крепкие. Поэтому они и вынуждены терпеть негативное влияние агрессивных факторов. Если запас прочности маленький – может возникнуть паронихия.
Причины возникновения паронихии:
- регулярная механическая травматизация ногтевых валиков (например, натирание пальцев тесной обувью, сорванная заусеница, попадание занозы в околоногтевой валик);
- тесный контакт с химическими агентами – это не обязательно должны быть кислоты, щелочи или профессиональные химические реагенты, часто достаточно соприкосновения с некачественным стиральным порошком или попадания на микроранки ногтевого валика химически активных соединений, которые мы используем на собственной кухне – того же уксуса;
- воздействие высокой температуры – паронихии чаще подвержены женщины, практикующие ручную стирку в горячей воде;
- грибковые заболевания;
- грязные кисти и стопы.
В ряде случаев паронихия может выступать как профессиональное заболевание (то есть, связанное с выполнением профессиональных обязательств). В группе риска:
- хирурги, перед операцией или манипуляцией обрабатывающие кожу рук антисептиками, которые часто бывают достаточно агрессивными;
- сапожники, постоянно контактирующие с обувным клеем;
- работники химических лабораторий, которые подвержены риску попадания химреагентов на незащищенную кожу;
- няни, часто стирающие руками в горячей воде
и так далее.
Но чаще всего паронихия возникает из-за неправильно выполненной обработки околоногтевого валика во время маникюра и педикюра. В качестве непосредственных причин выступают:

- неаккуратность мастера, который может ранить околоногтевой валик при срезании кутикулы;
- удаление кутикулы без ее предварительного размягчения;
- плохо заточенные маникюрные ножницы, из-за чего кутикула не срезается, а вырывается с «мясом».
Практически во всех случаях паронихия протекает с вовлечением инфекционного агента. Асептическое воспалительное поражение околоногтевого валика способно развиться разве что в стерильных условиях, что на практике невозможно, ведь человек не живет в стерильном скафандре, а обработка его кистей в быту или во время выполнения служебных обязанностей никогда не сопровождается полным уничтожением любых микроорганизмов (даже у хирургов при обработке кистей антисептиками).
Чаще всего инфекционными возбудителями паронихии являются:
- грибки;
- гноеродные кокки;
- стрептококки;
- стафилококки.
У детей паронихия чаще всего развивается из-за стрептококков и стафилококков.
В своем развитии паронихия проходит следующие этапы:
- инфильтрация (воспалительный процесс, сопровождающийся уплотнением ткани);
- нагноение;
- разрешение (освобождение гноя из тканей наружу – требует хирургического вспоможения);
- очищение от гнойного содержимого (самостоятельно бывает довольно редко);
- заполнение полости бывшего гнойника тканями.
Чаще всего возникает паронихия в области кисти, нежели стопы.
Диагностика
Даже на начальном этапе развития болезни, когда клиническая картина еще нечеткая, распознавание паронихии не составляет трудностей – благодаря локализации заболевания. Хирурги шутят: «Возле ногтя не может развиться аппендицит – поэтому диагноз ясен».
Симптомы паронихии:

- отечность тканей, которая может стартовать с околоногтевого валика, но потом распространяется по мягким тканям дистальной (более отдаленной от центра тела) фаланги, а в запущенных случаях – и на среднюю фалангу;
- болезненность в области ногтя, особенно при надавливании на него;
- из-за боли и отечности мягких тканей – снижение функций пальца, невозможность согнуть и разогнуть его в ближайшем до паронихии суставе;
- характерное изменение цвета кожных покровов в месте поражения – кожа краснеет, затем становится синюшной и словно прозрачной изнутри;
- на стадии нагноения – скопление под эпидермисом характерного зеленовато-серого мутного гноя;
- повышение температуры тканей;
- в запущенных случаях – повышение температуры тела до 37,5-38,3 градусов по Цельсию, а в осложненных «гнойных» случаях – еще выше.
Развитие болезни от момента повреждения кожи в области околоногтевого валика и до появления ярко выраженной симптоматики может проходить очень быстро и исчисляться несколькими часами.
Возможные осложнения
В тканях и кисти, и стопы есть множество перемычек, по которым инфекция и гной, будучи даже в самых маленьких количествах, быстро распространяются по окружающим тканям. Поэтому при ослабленном иммунном ответе организма или его общем ослаблении, а также при запущенности паронихии могут наступить осложнения этой болезни:
- панариций – в результате втягивания в процесс соседних тканей пальца;
- флегмона кисти или стопы – распространение воспалительно-гнойного процесса по всей кисти; в клинике наблюдались случаи, когда при быстром развитии флегмоны уже через 8-10-12 часов кисть становилась похожей на мяч;
- региональный лимфаденит – воспаление локтевых и подмышечных лимфатических узлов из-за того, что инфекционный компонент болезни (микроорганизмы, спровоцировавшие паронихий) распространился и на них;
- сепсис – распространение инфекционного возбудителя по всему току крови, а с ним – по всему организму;
- из-за распространения возбудителя – образование множественных вторичных гнойных очагов в организме.
Лечение паронихии
Если развилось воспаление, но гноя еще нет, паронихию лечат консервативными методами – это:
- покой пальца и кисти;
- если паронихия развилась на пальце стопы – избавление пальца от давления обувью;
- для облегчения болевого синдрома стараться не держать в положении вниз кисть или стопу с пораженным пальцем;
- антибактериальная терапия антибиотиками широкого спектра действия (в неосложненных случаях используют таблетированные формы, в запущенных и осложненных – инъекционные препараты);
- физиотерапия (в частности, УВЧ).
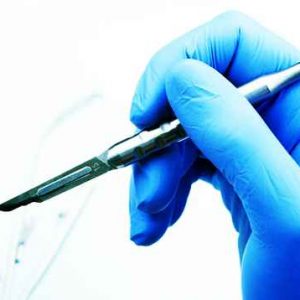
Хирургический (оперативный) метод лечения обязательно дополняют антибиотикотерапией. После вскрытия очага послеоперационную рану ежедневно на протяжении 3-4 дней (при неосложненной форме) промывают и меняют повязку. При этом следует обеспечить максимальное щажение пальца и кисти – не выполнять никакой работы.
Если ноготь в месте поражения начал отслаиваться – его удаляют под местной анестезией.
Профилактика
Чтобы оградить себя от риска развития паронихии, следует тщательно оберегать нежную кожицу околоногтевого валика от всевозможных агрессоров – повышенной температуры, попадания химических соединений, действия механических факторов. Грибковое поражение кожи как потенциальный провокатор паронихии нужно немедленно вылечить. Маникюр и педикюр следует делать максимально аккуратно, с придерживанием всех правил.
Если начали появляться заусеницы – нужно немедленно отучить себя от привычки выдирать или обгрызать их. Заусеницы следует аккуратно срезать маникюрными ножницами, в идеале после этого обработать место «микрооперации» антисептиком – разведенным наполовину спиртом, бриллиантовым зеленым или йодом.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
13,738 total views, 3 views today


 (185 голос., средний: 4,62 из 5)
(185 голос., средний: 4,62 из 5)
Вот такое воспаление и у меня было , та делала сама себе маникюр , хотела по быстрому ногти в порядок привести и случайно залезла уж больно сильно на ногтевой валик , даже обработала спиртом , но не помогло . Через день уже покраснело и пошел процесс. Но у меня дома была хорошая мазь , левомиколь называется , она и помогла . Остановила воспаление и потом все и вылечила . А так да , если запустить , могут потом резать или даже ноготь удалять .