Туберкулез лимфоузлов: симптомы и первые признаки, диагностика, лечение
Микобактерии туберкулеза способны поразить лимфатический узел любой локализации, но чаще диагностируют внутригрудной туберкулез лимфатических узлов.
Заболевание лимфатических узлов корней легких и средостения туберкулезной этиологии носит название туберкулезный бронхоаденит. В первую очередь микобактерии туберкулеза поражают паратрахеальные внутригрудные лимфоузлы. Патологический процесс в лимфатической ткани может развиваться самостоятельно или быть следствием туберкулезного поражения легких. Окончательный диагноз туберкулеза лимфатических узлов можно установить только с помощью специфических лабораторных анализов и заключения гистологов.
Оглавление: 1. Что такое лимфатическая система и туберкулез периферических лимфоузлов 2. Симптомы и первые признаки туберкулеза внутригрудных лимфатических узлов 3. Диагностические мероприятия - Дифференциальная диагностика - Диффдиагностика увеличенных периферических лимфоузлов 4. Какие могут быть осложнения туберкулеза грудных лимфатических узлов 5. Лечение туберкулеза лимфоузлов
Что такое лимфатическая система и туберкулез периферических лимфоузлов
Лимфатическая система – значимое составляющее иммунной защиты организма. Она включает лимфатическую жидкость, лимфатические сосуды и узлы, селезенку, миндалины, тимус и пр.
Лимфатические узлы состоят из фолликулов и содержат обилие лимфоцитов. Лимфа фильтруется через синусы лимфатических узлов, где происходит обнаружение и избавление от инфекционных организмов и чужеродных тел. В результате столкновения с туберкулезной инфекцией лимфатические узлы увеличиваются путем инфильтрации микобактериями туберкулеза. Иммунитет пытается избавиться от патогенов, в процессе фагоцитоза образуются казеозные массы.
Во всех тканях, кроме лимфоидной, туберкулезное инфицирование изначально провоцирует образование туберкулезных бугорков, лимфатические узлы при туберкулезном поражении увеличиваются в размерах из-за активной выработки лимфоцитов. И только если организм не справился, происходит образование гранулем.
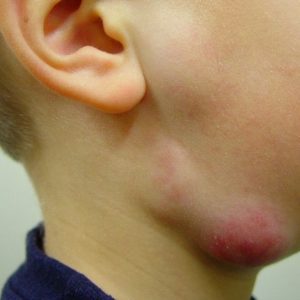
Туберкулезное поражение лимфатических узлов, как самостоятельная патология, развивается при попадании микобактерии, например, с воздухом через слизистые оболочки носоглотки. В дальнейшем происходит оседание в шейных лимфатических узлах, без поражения внутренних органов.
Точно также, при контакте с возбудителем, может развиться туберкулез подмышечных лимфатических узлов, подчелюстных или паховых, иногда фиксируется поражение нескольких групп лимфоидной ткани.
Отметим, что туберкулез периферических лимфоузлов, без поражения внутренних органов диагностируется в редких случаях.
Изолированное инфицирование лимфоидной ткани брюшной полости развивается на фоне проникновения туберкулезных бактерий из кишечника, как правило, патологии подвержены люди со значительным угнетением работы иммунной системы (ВИЧ- инфицирование, хронические интоксикации, прием иммуносупрессивных препаратов, облучение и пр.). Прижизненно этот диагноз устанавливается редко.
Туберкулез лимфатических узлов может годами никак не проявляться, либо, наоборот, симптомы и признаки изначально яркие. Это зависит от функциональных способностей иммунной системы, возраста, сопутствующей патологии. Если лимфоциты и прочие иммунокомпетентные клетки удерживают размножение туберкулезной палочки, развития инфекции не происходит. Но спустя определенный промежуток времени (недели или даже годы) возможности иммунитета исчерпываются. Токсины, которые выделяет туберкулезный патоген, приводят к развитию воспалительного процесса, формируются бугорки вокруг бацилл, образуются гранулемы вместо нормально функционирующей ткани. От лимфатического узла остается одна капсула, которая содержит огромное количество патогенных микроорганизмов. Возможно 2 варианта развития событий: в первом случае, иммунитет все-таки справится, и пойдет обратное развитие гранулемы, в результате чего образуется соединительная (рубцовая) ткань. Во втором случае, огромный узел (до 10 см) рано или поздно прорвется с образованием свища, пройдя процессы некроза, казеоза и абсцедирования. Это может привести к поражению туберкулезной инфекцией кожного покрова.
Гнойное слияние пораженных лимфоузлов в единый конгломерат влечет интоксикацию, перфорацию и сдавливание соседних органов. Именно поэтому развиваются осложнения туберкулеза лимфатических узлов и болевой синдром.
Вначале лимфатический узел при туберкулезном поражении плотный, подвижный, увеличен в размерах, не спаян с кожей, пальпаторно безболезненный. При формировании абсцесса появляется размягчение, синюшность и боль. По мере роста и воздействия на близлежащий орган, появляется боль и соответствующая клиника. Так, при туберкулезе шейных лимфатических узлов из-за сжатия пищевода появляются жалобы на затрудненность глотания, а при поражении внутригрудных лимфоидных структур – надсадный изнуряющий кашель.
Рассмотрим симптомы и признаки туберкулеза внутригрудных лимфоузлов.
Симптомы и первые признаки туберкулеза внутригрудных лимфатических узлов
Признаки общей интоксикации:
- слабость;
- утомляемость;
- потливость;
- похудание;
- плохой аппетит;
- субфебрильная температура.
Иногда пациенты жалуются на бессонницу, повышенную раздражительность.
Одним из ведущих признаков, по которому можно заподозрить туберкулез внутригрудных лимфатических узлов, считается битональный кашель.
Бронхи сдавливают увеличенные в объеме лимфатические узлы, в которых содержится казеозная масса, что провоцирует кашлевой рефлекс. Этот симптом чаще встречается у детей, так как у взрослых компрессия бронха встречается только в случае длительного течения заболевания. Появление битонального кашля свидетельствует в пользу прогрессирования патологического процесса. Для взрослых более характерно присутствие приступообразного начального кашля, который возникает на фоне раздражение слизистой оболочки бронха или при формировании бронхолегочного свища. У детей пораженная лимфоидная ткань быстро увеличивается в размерах, что может спровоцировать удушье. В этом случае обращает на себя внимание следующее:
- синюшность кожных покровов;
- прерывистое дыхание;
- нехватка воздуха;
- раздувание крыльев носа;
- втягивание межреберных промежутков.
Изменение положения тела в пространстве приводит к облегчению симптомов, поэтому иногда достаточно перевернуть ребенка на живот.
Диагностические мероприятия

Лимфоаденопатия может сопровождать простудные заболевания, ангину, кариес и пр. Увеличенный подчелюстной или шейный узел – обычная защитная реакция на встречу с патогеном, поэтому подозревать туберкулезную этиологию у себя при данном симптоме не стоит. Как правило, на фоне лечения, через 2 – 3 недели состояние узел исчезнет.
У большинства пациентов в общем анализе крови нет каких-либо значимых изменений. Если происходит распад пораженных тканей и прорыв казеознно-некротических масс в легкое, отмечается повышение уровня лейкоцитов и ускоренное СОЭ.
При специфической диагностике полученного биоматериала (мокрота, содержимое желудка, бронхиальная слизь) выделяются микобактерии туберкулеза.
Если подозревается туберкулез периферического лимфоузла, обращают внимание на его реакцию (локальная болезненность, покраснение, повышение температуры, изменение цвета) после постановки туберкулиновой пробы.
УЗИ и КТ помогают установить стадию некроза или абсцесса в лимфоузлах.
Диагноз верифицирован только после биопсии, когда цитологии подтверждают присутствие особых клеток.
Есть данные, что туберкулез лимфатических узлов в 70% случаев сопровождается ВИЧ-инфекцией.
На рентгенограмме картина представлена ассиметричными тенями округлой или овальной формы. Чередование участков различной плотности напоминает ежевику.
Рентгенография выявит присутствие увеличенных лимфатических структур, но не даст ответа о причине их появления.
Дифференциальная диагностика
Рассмотрим, с чем проводят диффдиагностику при туберкулезе внутренних лимфатических узлов и периферических.
Необходимо отметить, что грудной лимфаденит может быть любой этиологии.
Перечислим заболевания, у которых симптомы и признаки аналогичны с туберкулезом грудных лимфоузлов:
- Саркоидоз Бинье-Бека-Шаумана. При этом заболевании также происходит видоизменение лимфатических узлов. С патологией чаще сталкиваются женщины в возрасте от 20 до 40 лет, при этом общее самочувствие не страдает, хотя патологические изменения присутствуют давно. Антибактериальные препараты бесполезны.
- Онкологические процессы в легком. У взрослых пациентов диффдиагностику туберкулеза грудных лимфатических узлов проводят с лимфосаркомой и метастатическими процессами центрального рака.
Для онкологического процесса характерно следующее:
- рак легкого развивается чаще у возрастных мужчин;
- присутствуют интенсивные боли в груди;
- увеличены подключичные лимфатические узлы, если процесс достиг метастатической стадии.
Окончательный ответ и характер патологии даёт биопсия.
В общем анализе крови СОЭ достигает 65 — 70 мм/ч, лейкоцитоз. Туберкулиновая диагностика не подтверждает туберкулезную этиологию.
На рентгенограмме при раке легкого визуализируются интенсивное затемнение с неровными контурами. Компьютерная томография показывает тень, выпирающую в просвет крупного бронха, увеличение окружающей лимфоидной ткани.
При лимфосаркоме боль, кашель и общие симптомы выражены сильнее. Патологический процесс быстро поражает всю лимфоидную ткань, при пальпации увеличенные образования плотные и безболезненные.
Диффдиагностика увеличенных периферических лимфоузлов
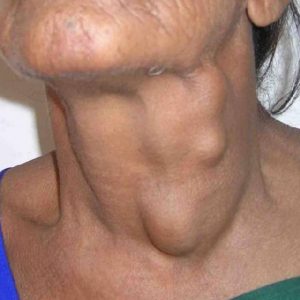
В зависимости от места появления увеличенного лимфоузла/лимфоузлов проводится обследование.
Причиной увеличенного периферического лимфоузла, помимо туберкулезного поражения, может быть что угодно: от отдаленного метастаза (отростка злокачественной опухоли) до реакции на воспаление специфической или неспецифической этиологии. Например, рак молочной железы часто метастазирует в подмышечные и шейные лимфоузлы, рак прямой кишки – в паховые. Гонорея, сифилис и неспецифические воспалительные заболевания мочеполовой сферы часто осложняются паховым лимфаденитом.
Какие могут быть осложнения туберкулеза грудных лимфатических узлов
В первую очередь это массивный прикорневой фиброз и дремлющая инфекция в обширных обызвествленных лимфоузлах, которая при снижении работы иммунной системы может рецидивировать.
Если проведённая терапия была эффективной, на рентгенограмме визуализируется незначительные участки кальцинатов и уплотнение корня легкого. К осложнениям туберкулезного поражения лимфатических узлов относят обструкцию просвета бронха, коллапс легкого, прорыв содержимого лимфоузла в бронх, междолевой плеврит, пневмонию, медиастенит, эмпиему плевры, пневмоторакс и пр.
Хронический процесс осложняется лимфогенным обсеменением легких, чаще их верхних долей.
Лечение туберкулеза лимфоузлов
Поражение лимфатических узлов может быть 2 вариантов: инфильтративная форма и опухолевая. Чаще специалисты сталкиваются с инфильтративной формой бронхоаденита. При правильно подобранной и своевременно начатой терапии патологический процесс достаточно быстро разрешается, на рентгенограмме типичных участков обызвествления может и не быть, вовлеченные в процесс лимфоузлы в процессе лечения видоизменяются в рубцовую плотную ткань.
Опухолевая форма чаще встречается в детском возрасте, когда ребенок столкнулся с массивной туберкулезной инфекцией на фоне сниженного иммунитета. Лимфатические узлы претерпевают характерные изменения, но помимо этого, часто процесс осложняется поражением глаз, костей, кожных покровов.
Опухолевая форма сложнее поддается терапии, а сам процесс рассасывания лимфоидной ткани происходит дольше. Туберкулезный лимфаденит ограничен капсулой, казеозные массы чаще подвергаются кальцификации.
В течении туберкулеза лимфатических узлов выделяют 4 фазы развития (пролиферация, некроз и казеоз, абсцесс, свищ), поэтому для каждой стадии существуют свои принципы лечения.
Пролиферативная фаза не подразумевает хирургического вмешательства, лечение только консервативное. Удаление лимфатического узла лишит иммунной защиты данный участок организма.
Во второй стадии с развитием казеозного некроза к оперативному вмешательству подходят очень взвешенно, так как консервативная терапия на данном этапе иногда дает хорошие результаты, и есть надежда, что часть ткани узла еще функционирует. К операции прибегают при отсутствии положительной динамики от приема препаратов. Препятствием к проникновению в очаг лекарств служит утолщенная фиброзная капсула.
Туберкулез лимфатических узлов в третьей фазе – это гнойное преобразование лимфоидной ткани, при сохраненной капсуле, которая продолжает отграничивать патологический очаг, но уже не в состоянии препятствовать проникновению продуктов распада в системный кровоток.
Проведение операции обосновано под прикрытием противотуберкулезных антибиотиков, иного способа справиться с интоксикацией и болью на этом этапе нет.
Формирование туберкулезного свища – самый неблагоприятный исход туберкулеза лимфатических узлов, проводят хирургическое иссечение пораженной ткани, используют противотуберкулезные препараты и проводят местную обработку с ними же.
Препаратами выбора считаются антибиотики, обладающие активностью против микобактерий туберкулеза, на фоне применения которых достаточно быстро наступает улучшение самочувствия и состояния. Чаще назначают Рифампицин, Изониазид, Пиразинамид длительно, до 6 месяцев. При необходимости возможно повторение курса терапии.
Определённую роль отводят санаторно-курортному лечению, витаминотерапии, высококалорийному питанию с повышенным содержанием биологически активных веществ, белков, «быстрых» углеводов.
Важно отказаться от курения и алкоголя, уделять достаточное время отдыху.
Мишина Виктория, уролог, медицинский обозреватель
29,688 total views, 5 views today


 (43 голос., средний: 4,42 из 5)
(43 голос., средний: 4,42 из 5)
Конечно , туберкулезная палочка может проникнуть и в лимфоузлы , они ведь у нас в организме , как фильтр , все что есть рядом не хорошее , там нейтрализуется , ну то есть погибает. А эта зараза такая , как я знаю , очень живучая , самому организму с ней не справиться , вот и будет там развиваться. Почему раньше , когда не придумали еще антибиотики , столько людей умирало именно от туберкулеза , раньше ,если кто не знает , он чахоткой назывался.