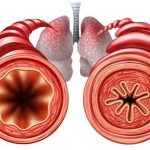
Бронхоспазм – сужение бронхов и бронхиол
Симптомами являются различные типы нарушения дыхания – ощущение нехватки воздуха, одышка, кашель (без мокроты или с ее выделением).
Диагноз ставят на основании жалоб и данных физикального обследования (выслушивания легких фонендоскопом). Для уточнения диагноза привлекают дополнительные методы исследования – бронхографию, бронхоскопию, рентгенографию, компьютерную томографию, магнитно-резонансную томографию и другие.
Бронхоспазм купируют консервативными методами. В основе лечения – применение бронхолитиков и глюкокортикостероидных препаратов.
Оглавление: 1. Общие данные 2. Причины бронхоспазма у детей и взрослых 3. Развитие патологии 4. Симптомы бронхоспазма у детей и взрослых 5. Диагностика 6. Дифференциальная диагностика 7. Осложнения 8. Лечение бронхоспазма у детей и взрослых 9. Профилактика 10. Прогноз
Общие данные
Лидером среди заболеваний, сопровождающихся развитием этой патологии, является бронхиальная астма – из ста пациентов с таким диагнозом бронхоспазм возникает регулярно у 10-15. На втором «почетном» месте – аллергические проявления: по разным данным, у 2-10% пациентов хотя бы раз в жизни возникал бронхопазм.
Бронхоспазм может возникать не только как результат патологий. Так, он наблюдается при выраженных физических нагрузках – особенно у нетренированных или малотренированных людей.
Патология также обозначается и другими терминами – такими, как бронхолоспазм и бронхоспастический синдром. Первое название несколько неточное, потому как спазму подвергаются не только мелкие, но бронхи покрупнее. Но название прижилось и часто фигурирует в медицинской литературе.
Причины бронхоспазма у детей и взрослых
Бронхоспазм относится к нарушениям из разряда полиэтиологических – это значит, что его может вызвать большое количество причин, которые нередко никак не связаны между собой.
Основными причинами описываемого нарушения являются:
- бронхиальная астма;
- аллергические проявления;
- инфекционно-воспалительные патологии;
- нарушения тока крови;
- закупорка просвета бронха;
- химические факторы;
- ятрогенные факторы (медицинские манипуляции);
- нарушения проводимости по нервным структурам;
- аутоиммунные патологии;
- гормональные заболевания.
При бронхиальной астме бронхоспазм возникает из-за усиленной чувствительности бронхов при воздействии факторов, которые провоцируют возникновение бронхиальной астмы. Это изменение влажности, температуры окружающей среды, аллергенов и так далее.
Если человек является аллергиком, то риск возникновения бронхоспазма у него в несколько раз и даже десятков раз выше, чем у человека с нормальной чувствительностью организма к внешним аллергенным раздражителям. Причем, патологическая реакция в виде сужения бронхов может возникнуть на попадание аллергенов в организм любыми путями:
- при вдыхании с потоком воздуха;
- с пищей;
- при введении ряда медикаментозных препаратов.
В последнем случае особую роль играют средства биологического происхождения – вакцины и сыворотки.
Из инфекционно–воспалительных патологий к развитию бронхоспазма чаще всего причастны:
- бронхит – воспалительное поражение слизистой оболочки, которая изнутри выстилает бронхиальное дерево. Возникает в случае как острого, так и хронического поражения;
- туберкулез легких – их поражение микобактериями туберкулеза (палочкой Коха);
- вторичное поражение легких бледной трепонемой (возбудителем, который вызывает развитие сифилиса);
- вирусные патологии верхних дыхательных путей – обычные простудные состояния;
- бронхоэктатическая болезнь – возникновение выпячиваний бронхов в виде мешочков;
- грибковые патологии верхних дыхательных путей и легких
и так далее.
Как нарушение тока крови может вызвать бронхоспазм? Такой патологический эффект возникает при нарушении легочного кровотока – тока крови в малом круге кровообращения. Довольно часто толчком для возникновения бронхоспазма выступает тромбоэмболия легочной артерии – ее закупорка тромбом, который возник в другом месте кровеносного русла, оторвался, был занесен с током крови в легочную артерию и закупорил ее.
Реакция бронхов в виде спазма возникает при влиянии на бронх какого–либо инородного тела/предмета, который провоцирует нарушение проходимости бронха. Это могут быть:
- новообразования, которые растут в просвет бронхов;
- инородные тела;
- клубки густой мокроты;
- новообразования снаружи бронхов, которые давят на них;
- увеличенные лимфатические узлы, которые осуществляют такое же давление;
- органы средостения при их неправильном расположении
и так далее.
Химическими факторами, провоцирующими возникновение описываемого нарушения, являются различны агрессивные соединения, которые проникают в просвет бронхов, раздражают его слизистую оболочку, тем самым провоцируя приступ бронхоспазма.
Это могут быть как агрессивные газы, так и испарения жидких веществ–агрессоров. Это нитраты, нитриты, кислоты, щелочи и так далее. Помимо этого, бронхоспазм может возникнуть при введении некоторых медицинских препаратов – как правило, тех, которые привлекаются в лечении сердечно-сосудистой патологии.
К возникновению бронхоспазма могут привести некотоыре медицинские манипуляции на бронхиальном дереве:
- диагностические;
- лечебные.
В первом случае это обычно случается при выполнении биопсии – забора фрагментов тканей для последующего изучения под микроскопом. Во втором случае бронхоспазм чаще всего возникает при интубации трахеи, которую выполняют для обеспечения наркоза и у тяжелых больных с нарушением дыхания.
Бронхоспазм, спровоцированный нарушением проводимости по нервным структурам, чаще всего возникает при поражении:
- блуждающего нерва;
- центров головного мозга, отвечающих за регулирование дыхания.
Причиной возникновения бронхоспазма могут оказаться аутоиммунные патологии – те, при которых организм воспринимает собственные структуры как чужеродные и начинает с ними бороться. Наиболее частой аутоиммунной причиной возникновения описываемого нарушения чаще всего являются те патологии, которые поражают легкие.
Гормональные заболевания не всегда являются непосредственным толчком к возникновению описываемого заболевания, но часто способствуют его развитию. Обычно это:
- сахарный диабет – нарушение обмена углеводов из-за дефицита инсулина;
- нарушения со стороны гормонов щитовидной железы – гипотиреоз (их нехватка), гипертиреоз (их избыточный синтез).
Развитие патологии
Механизмы возникновения бронхоспазма достаточно сложные и в некоторых случаях не до конца понятные. При воздействии любых выше описанных факторов в конечном результате страдает вегетативная регуляция состояния бронхов и бронхиол (мелких бронхов) – а именно более выраженное влияние на бронх со стороны парасимпатических волокон вегетативной нервной системы в сравнении с симпатическими. В силу запуска сложных механизмов под влиянием причинных факторов из клеток высвобождается ацетилхолин – биологически активное вещество, которое возбуждает парасимпатические волокна. Такое действие усугубляется тем, что разрушается другое биологически активное вещество – ацетилхолинэстераза, которая разрушает ацетилхолин.
Бронхоспазм является функциональным нарушением – в его основе лежит сокращение мышечных волокон бронхов, которое рано или поздно купируется. Но при частом возникновении бронхоспазма также возникают морфологические изменения бронхов – такие, как:
- гипертрофия (разрастание) слизистой оболочки бронхов;
- набухание подслизистого слоя;
- усиленная выработка бронхиального секрета, который входит в состав бронхиальной слизи.
Все эти факторы способствуют тому, что проходимость бронхов ухудшается, а бронхоспазм только усугубляет ее.
Независимо от причин и механизмов развития описываемого нарушения итог один: страдает вентиляционная функция легких, в них поступает меньше кислорода, с другой стороны углекислый газ высвобождается хуже.
Организм старается компенсировать патологию за счет задействования дополнительной дыхательной мускулатуры, но она невыраженная, а поэтому со временем ее функциональные ресурсы истощаются. Это означает, что при затянувшейся патологии поступление кислорода в легкие ухудшается, а это чревато нарушением функций различных органов.
В зависимости от различных характеристик выделены разные формы брнхоспазма:
- по распространенности процесса – локальный (из-за спазма мышечных волокон бронхиальной стенки на ограниченном участке), парциальный (при поражении мышечных волокон мелких и средних бронхов), тотальный (при одномоментном спастическом сокращении мышечных волокон всех бронхов – крупных, средних и мелких бронхов);
- по наличию осложнений – неосложненный, осложненный;
- по типу – первичный (возникает из-за повышенной чувствительности и реактивности бронхов при бронхиальной астме), вторичный (возникает при других патологиях).
В свою очередь вторичный бронхоспазм может быть следующих видов:
- по причине возникновения – аллергический, обтурационный и так далее;
- по механизму развития – обратимый и необратимый;
- по степени тяжести – легким, средней степени, тяжелый.
Симптомы бронхоспазма у детей и взрослых
Основными клиническими признаками описываемого нарушения являются:
Одышка обычно имеет экспираторный характер – пациенту тяжело выдохнуть воздух. Хотя может наблюдаться одышка одновременно при вдохе и выдохе. Обычно она усиливается в положении лежа, поэтому, принимая его, такие пациенты нередко ощущают моральный дискомфорт, связанный с ожиданием наступления бронхоспазма.
Ощущение нехватки воздуха нередко не соответствует степени спазмирования бронхов – оно более выраженное. Пациенту кажется, что ему в легкие поступает в несколько раз меньше воздуха, чем в норме – но объективно это не так. Из-за такого ощущения у особо мнительных и впечатлительных пациентов может возникнуть страх смерти.
Кашель при данном нарушении обычно сухой, хотя иногда в конце приступа бронхоспазма из верхних дыхательных путей может быть выделено небольшое количество мокроты. Ее характеристики следующие:
- по характеру – слизистая;
- по цвету – бесцветная;
- по консистенции – жидкая либо несколько вязкая.
Так как бронхоспазм нередко возникает на фоне аллергических реакций, его могут сопровождать соответствующие проявления:
- обильные выделения из носа;
- высыпания на коже по типу крапивницы – мелких множественных пузырьков, которые возникают при воздействии на кожные покровы крапивой;
- усиленное слезотечение.
Если описываемое нарушение возникло на фоне инфекционно-воспалительных нарушений, то одновременно могут проявляться признаки нарушения общего состояния организма, которые возникают как следствие интоксикационного синдрома. Это:
- гипертермия – повышение температуры тела. Она может подниматься до 37,5-39,0 градусов по Цельсию в зависимости от патологии-провокатора;
- общая слабость;
- недомогание;
- чувство разбитости;
- ухудшение сна;
- ухудшение аппетита, а затем и вовсе его отсутствие.
Если бронхоспазм возник на фоне нарушения кровотока в малом кругу, то также могут наблюдаться:
- боли в грудной клетке;
- отхаркивание кровянистых выделений.
Сама тяжелая клиническая картина наблюдается при тотальной бронхоспазме. Возникают такие признаки, как:
- утрата сознания;
- серый и синюшный оттенок кожных покровов;
- отсутствие дыхания.
Диагностика
Диагноз бронхоспазма ставят на основании жалоб пациента, данных анамнеза (истории развития) патологии, результатов дополнительных методов обследования (физикальных, инструментальных, лабораторных).
Из анамнеза в первую очередь выясняют следующие детали:
- в связи с чем у больного возник первый эпизод болезни;
- с какой частотой появляются приступы бронхоспазма;
- как длительно они проходят;
- чем купируются приступы бронхоспазма.
При физикальном обследовании во время рецидива выявляют следующее:
- при общем осмотре – общее состояние пациента средней степени тяжести или тяжелое, дыхание затруднено. Пациент находится в сидячем положении, упираясь руками в кровать или стул – это облегчает процесс выдыхания. Кожные покровы и видимые слизистые оболочки бледные с синюшным оттенком. Особенно заметным является посинение кончиков ушей, пальцев, губ;
- при местном осмотре – выявляют расширение межреберных промежутков при выдохе, что свидетельствует про задействование дополнительной мускулатуры в акте дыхания;
- при пальпации (прощупывании) – выявляют ослабление голосового дрожания (незначительной вибрации грудной клетки при фонации больного, которую можно ощутить, если положить ладони на грудную стенку обследуемого);
- при перкуссии (простукивании) – без особенностей;
- при аускультации (прослушивании фонендоскопом) – выслушиваются жесткое везикулярное дыхание, сухие хрипы в большом количестве, чаще всего свистящие, иногда (при наличии мокроты) – влажные. При критическом нарушении проходимости бронхов аускультативно определяются участки «немого легкого» – в этом месте не вслушиваются дыхательные шумы.
Отмечают нарушение гемодинамики (центрального кровотока) в виде учащения сердцебиения и пульса.
Из инструментальных методов исследования в диагностике патологии чаще всего привлекаются:
- бронхоскопия – из всех методов она является наиболее информативной. В просвет бронхиального дерева вводят бронхоскоп (разновидность эндоскопа с оптической системой и подсветкой), выявляют сужение бронхов, покраснение и утолщение слизистой, которая их выстилает, наличие густой вязкой массы;
- бронхография – под общей анестезией (наркозом) пациенту вводят в просвет бронхов порцию контрастного вещества, после этого делают рентгенологические снимки, на них выявляют сужение и деформацию бронхов разного калибра;
- эндоскопическое исследование трахеи – проводится с целью дифференциальной диагностики нарушения ее проходимости с бронхоспазмом;
- биопсия – при проведении бронхоскопии проводят забор тканей бронхиальной слизистой, отправляют их в лабораторию для микроскопического исследования;
- рентгенографическое исследование органов грудной клетки – оно необходимо для дифференциальной диагностики между патологиями, которые могли вызвать бронхоспазм, а также диффдиагностики описываемого нарушения с другими патологиями со стороны органов грудной клетки (а именно средостения – органов и тканей, расположенных между легкими). Также выявляют непрямые рентгенологические признаки бронхоспазма – появление воздушности легких;
- компьютерная томография (КТ) – она необходима для дифференциальной диагностики бронхоспазма с разными морфологическими нарушениями со стороны органов дыхания, так как компьютерные срезы позволяют получить больше информации, чем другие методы;
- мультиспиральная компьютерная томография (МСКТ) – это усовершенствованная разновидность КТ, при проведении которой получают больше информации;
- дыхательные тесты (спирография) – больной делает несколько вдохов и выдохов, а также задерживает дыхание, при этом измеряют объем воздуха, по результатам исследования оценивают степень дыхательной недостаточности.
В диагностике описываемого нарушения также привлекаются лабораторные методы исследования. Это:
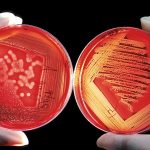
- биохимический анализ крови – выявленный C-реактивный белок сигнализирует про то, что бронхоспазм вызвали патологические процессы воспалительного характера;
- бактериоскопическое исследование – под микроскопом исследуют мокроту и промывные воды бронхов, которые были получены во время бронхоскопии, в них выявляют лейкоциты и слущенные клетки эпителия, а также идентифицируют возбудителя, который привел к возникновению патологии, спровоцировавшей, в свою очередь, возникновение бронхоспазма;
- бактериологическое исследование – делают посев мокроты и промывных вод бронхов на питательные среды, ожидают роста колоний, по их характеристикам определяют возбудителя. Бактериологическое исследование также необходимо для определения чувствительности инфекции к антибиотикам, то важно для последующих назначений;
- анализ крови на онкомаркеры – выявляют специфические белковые соединения, появляющиеся в крови при развитии злокачественных новообразований. Проведение этого метода является важным в свете онкологической настороженности и установления зависимости бронхоспазма от наличия злокачественной опухоли;
- метод ПЦР (полимеразной цепной реакции) – выявляют ДНК возбудителя, по ней определяют тип инфекции, спровоцировавшее патологию, которая могла стать толчком к возникновению бронхоспазма;
- гистологическое исследование – под микроскопом изучают тканевое строение биоптата, при этом могут выявить реактивные признаки воспаления. Также метод важен для исключения или подтверждения диагноза злокачественных новообразований, при возникновении которых может возникнуть бронхоспазм;
- цитологическое исследование – под микроскопом изучают клеточное строение биоптата. Цель та же, что и при проведении гистологического исследования.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику обычно проводят между патологиями, которые могли привести к возникновению бронхоспазма.
Осложнения
Чаще всего данная патология сопровождается развитием таких осложнений, как:
- тотальный бронхоспаз;
- астматический статус – затянувшийся приступ бронхоспазма;
- дыхательная недостаточность – нарушение дыхательной функции легких.
Лечение бронхоспазма у детей и взрослых
Купирование бронхоспазма проводят посредством консервативных методов. Назначения следующие:

- кислородотерапия;
- ингаляционные глюкокортикостероиды;
- бронхолитики;
- инъекционные глюкокортикостероидные препараты;
- десенсибилизирующие препараты;
- антигистаминные средства.
Если бронхоспазм прогрессирует, и упомянутые методы лечения неэффективны, то проводятся интубация и искусственная вентиляция легких.
Профилактика
Основными методами профилактики описываемой патологии являются:
- предупреждение, выявление и купирование бронхиальной астмы, аллергических реакций, инфекционно-воспалительных заболеваний, нарушения тока крови в малом кругу кровообращения, закупорки просвета бронха, нарушений проводимости по нервным структурам, аутоиммунных и гормональных патологий;
- избегание влияния на бронхиальное дерево химических факторов;
- аккуратное проведение медицинских манипуляций на бронхах.
Прогноз
Прогноз при бронхопазме разный. Избежать критических последствий помогут ранняя диагностика и адекватные назначения. Обычно такие последствия возникают не из–за бронхоспазма, а от патологий, которые привели к нему.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
3,193 total views, 1 views today


 (64 голос., средний: 4,45 из 5)
(64 голос., средний: 4,45 из 5)