Тонкокишечная непроходимость: почему возникает, как лечить

Основные признаки заболевания – болевой синдром в животе, тошнота, рвота, метеоризм, нарушение отхождения газов, запор.
Диагностику проводят на основании симптоматики и результатов дополнительных методов исследования – рентгенологических, эндоскопических, томографических.
Методы лечения зависят от типа непроходимости: они могут быть консервативными, оперативными и комбинированными.
Оглавление: 1. Общие данные 2. Причины 3. Развитие патологии 4. Симптомы непроходимости тонкого кишечника 5. Диагностика 6. Дифференциальная диагностика 7. Осложнения 8. Лечение непроходимости тонкого кишечника 9. Профилактика 10. Прогноз
Общие данные
Тонкокишечную непроходимость выявляют в хирургии часто – у каждого седьмого пациента, который поступил в хирургическую клинику с патологией тонкого либо толстого кишечника.
Это заболевание может выявляться в любой возрастной категории – от детей до стариков.
Что касается детского возраста, то чем моложе пациент, тем более высокая вероятность, что тонкокишечная непроходимость возникла у него на фоне врожденных нарушений.
Представители мужского пола страдают, как и при других типах кишечной непроходимости, несколько чаще, чем женского: на две женщины с диагнозом тонкокишечной непроходимости приходится трое-четверо мужчин с такой же патологией.
Причины
Причины тонкокишечной непроходимости зависят от ее разновидности:
- механической;
- паралитической.
В свою очередь, механическая тонкокишечная непроходимость возникает по двум причинам:
- закупорке изнутри – такую непроходимость называют обтурационной;
- давлению на кишечную стенку снаружи – непроходимость по этой причине называют странгуляционной.
Отдельный случай – «запутывание» петель тонкого кишечника и образование узлов.
В первом случае «закупоривающим» элементом чаще всего являются:
- инородные тела;
- опухоли;
- клубки аскарид.
Инородные тела, провоцирующие закупорку тонкого кишечника вплоть до кишечной непроходимости, попадают чаще всего извне при их проглатывании.
Опухоли, вызывающие данное нарушение, могут быть как добро-, так и злокачественные.
Клубки аскарид могут попасть в тонкий кишечник из толстого и вызвать обтурационную форму данной болезни.
Давление снаружи на стенку тонкого кишечника может быть спровоцировано:
- спайками;
- опухолями;
- соседними органами.
Спайки, провоцирующие развитие патологии, возникают при спаечной болезни – образовании большого количества соединительнотканных перетяжек. Описаны случаи, когда после операции по поводу паралитической тонкокишечной непроходимости возникали спайки, которые вызывали обструктивную непроходимость.
Органы, расположенные по соседству, могут давить на кишечную стенку и мешать прохождению содержимого по кишечному просвету при их неправильном расположении либо увеличении в силу патологического процесса (обычно воспалительного либо опухолевого).
Отдельным видом тонкокишечной непроходимости является ущемление петли тонкого кишечника в грыжевом мешке при ущемленной грыже.
Основной причиной, которая провоцирует возникновение паралитической кишечной непроходимости, является слабость кишечной стенки – из-за нее та не сокращается и не проталкивает химус (частично переваренную пищу) дальше в толстый кишечник. В целом нарушение возникает при поражении нервных окончаний, иннервирующих кишечную стенку, а вот непосредственными причинами могут быть различные факторы. Чаще всего они бывают:
- травматические;
- химические;
- гормональные;
- инфекционно-воспалительные;
- врожденные;
- генетические.
Механические факторы – это повреждение стенки кишечника, из-за которого повреждаются нервные окончания. Такие повреждения могут быть:
- внешние;
- медицинские.
Внешними повреждениями могут оказаться любые ранения кишечной стенки – колотые, резаные, рубленые, огнестрельные раны, в ряде случаев – сильные ушибы.
Медицинская травматизация наблюдается при проведении диагностических и лечебных медицинских манипуляций. Диагностические процедуры достаточно редко приводят к описываемому заболеванию, так как они поводятся довольно редко (например, при эндоскопическом обследовании тонкого кишечника).
Повреждение кишечника во время оперативного вмешательства – наиболее частая причина возникновения паралитической непроходимости со стороны как тонкого, так и толстого кишечника. Причем, операцию могут проводить не только на кишечнике, но и на соседних органах. Во время хирургического вмешательства повреждают тонкокишечную стенку, а вместе с ней – и нервные ветки. Медицинское травмирование тонкого кишечника во время операции происходит по таким причинам, как:
- неаккуратное выполнение манипуляций;
- недостаточный профессиональный уровень;
- недостаточный опыт выполнения таких операций;
- спешка – обычно в условиях цейтнота, когда все действия необходимо проводить как можно быстрее (в частности, в условиях критического состояния пациента).
Химические факторы, которые приводят к развитию данного заболевания, это практически любые агрессивные соединения, попадающие в ткани кишечника через кровоток. Как правило, ими являются соединения, используемые в:
- производстве;
- сельском хозяйстве;
- быту.
Такой же эффект могут вызвать некоторые медицинские препараты.
Гормональные факторы, способные привести к развитию описываемого заболевания – это чаще всего нарушения со стороны гормонов щитовидной железы: они регулируют обменные процессы, поэтому их нарушение приводит к сбою таких процессов в нервных волокнах, что влечет за собой нарушение иннервации кишечной стенки. Такими патологиями являются гипотиреоз (уменьшение количества тиреоидных гормонов) и гипертиреоз (увеличение их количества).
Если кишечная стенка воспаляется, то из–за отечных тканей просвет тонкого кишечника уменьшается, это приводит к возникновению обтурационной тонкокишечной непроходимости.
Врожденный фактор, из-за которого может возникнуть описываемое заболевание, это нарушение формирования нервных структур тонкого кишечника во время внутриутробного развития.
Генетическим факторов является нарушение иннервации стенки тонкого кишечника, которое возникает из–за неправильного развития по причине поучения ребенком ущербных генов от родителей.
Развитие патологии
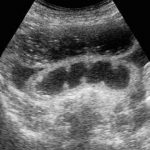
При механическом типе непроходимость возникает, если кишечное содержимое не может просочиться мимо внутренней преграды. При обтурационном типе последствия те же.
В случае развития паралитической формы непроходимости кишечная стенка сокращается еле–еле либо и вовсе не сокращается, из-за чего кишечное содержимое не перемещается в кишечном просвете.
Патология может затронуть как отдельные участки тонкого кишечника (чаще), так и его всего (реже).
Симптомы непроходимости тонкого кишечника
Клиническая картина описываемого заболевания похожа на признаки толстокишечной непроходимости. Симптомы при этом могут быть местные и общие.
Местными симптомами тонкокишечной непроходимости являются:
- боли;
- диспепсические нарушения.
Боли по характеристикам будут такими:
- по локализации – в месте поражения;
- по распространению – боли часто отдают в околопупочную область;
- по характеру – при механической непроходимости боли спастические, при паралитической ноющие;
- по выраженности – при механической непроходимости боли сильные, при паралитической умеренные;
- по возникновению – в случае механической непроходимости болевые ощущения возникают периодически, при попутке кишечника протолкнуть кишечное содержимое вопреки преграде. При паралитической непроходимости боли могут быть постоянными.
Диспепсические нарушения тонкокишечной непроходимости это:
Тошнота возникает рефлекторно, рвота приносит кратковременное облегчение.
Вздутие кишечника возникает при переполнении толстокишечного сегмента газами, а это, в свою очередь, происходит из–за нарушения тонкокишечного пищеварения на фоне тонкокишечной непроходимости. По тем же причинам нарушается отхождение кала.
Общая симптоматика возникает из–за застоя кишечного содержимого и его всасывания в кровь, что приводит к интоксикационному синдрому. Наблюдаются:
- гипертермия – повышение температуры тела. Температура тела повышается до 37,4-38,4 градусов по Цельсию;
- общая слабость и недомогание;
- ухудшение аппетита, а далее и его полное отсутствие;
- ухудшение умственной и физической трудоспособности.
Диагностика
Диагностику тонкокишечной непроходимости проводят, опираясь на жалобы больного, детали анамнеза (истории) патологии, результаты дополнительных методов исследования (физикальных, инструментальных и лабораторных).
Из анамнеза в первую очередь выясняется следующее:
- когда наступили признаки непроходимости;
- как изменилось состояние пациента до того, как он обратился за помощью.
При физикальном обследовании обнаруживается следующее:
- при общем осмотре – общее состояние больного средней тяжести, ухудшающееся, живот вздут. Кожные покровы и видимые слизистые оболочки бледные. Язык сниженной влажности, покрыт белым налетом;
- при местном осмотре – визуализируется вздутие живота;
- при пальпации (прощупывании) – пальпаторно подтверждается выраженное вздутие живота, также определяют болезненность по ходу кишечника;
- при перкуссии (простукивании) – при постукивании по стенке живота слышен звонкий звук;
- при аускультации (прослушивании фонендоскопом) – кишечные перистальтические шумы резко ослаблены либо и вовсе отсутствуют в тяжелых случаях.
В обязательном порядке проводят ректальное обследование – указательным пальцем правой руки в перчатке ощупывают стенки прямой кишки, при этом ее ампула расширена и пустая.
Инструментальные методы исследования при тонкокишечной непроходимости следующие:
- обзорная рентгенография органов живота – на рентгенологических снимках определяются раздутые петли кишечника, а в них видно горизонтальный уровень жидкости (чаши Клойбера);
- контрастное исследование – пациент принимает внутрь порцию контрастного вещества, после чего делают рентгенологические снимки, на них определяют контуры тонкого кишечника и скорость его освобождения от контраста;
- ректороманоскопия – с помощью ректороманоскопа (разновидности эндоскопа) проводят осмотр прямой и конечного отдела сигмовидной кишки. Проводится для дифференциальной диагностики с толстокишечной непроходимостью;
- колоноскопия – в толстый кишечник вводят колоноскоп (разновидность эндоскопической техники в виде гибкого зонда с вмонтированной оптикой и подсветкой), осматривают кишечник изнутри. Метод проводится также для дифференциальной диагностики описываемого заболевания с толстокишечной непроходимостью;
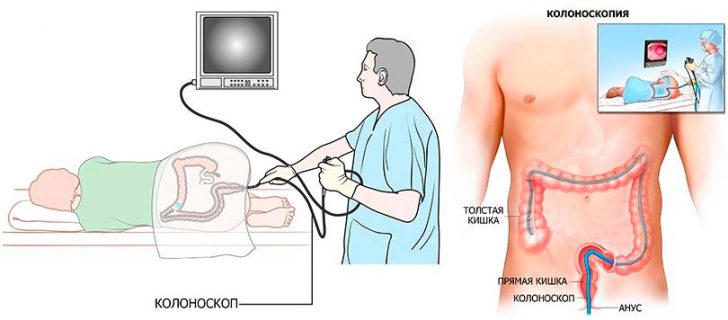
- ирригография – пациенту ретроградно вводят в толстый кишечник порцию контрастного вещества, делают серию рентгенологических снимков, на них оценивают форму кишечных петель, определяют скорость освобождения кишечника от контраста. Цель метода та же, что и при проведении колоноскопии;
- дуоденальное зондирование – в 12-перстную кишку погружают тонкий полихлорвиниловый зонд, делают забор ее содержимого, которое затем отправляют в лабораторию для изучения. Метод проводится для оценки тонкокишечного пищеварения на фоне тонкокишечной непроходимости;
- ультразвуковое исследование органов брюшной полости (УЗИ) – необходимо для дифференциальной диагностики данной патологии с другими заболеваниями живота;
- компьютерная томография (КТ) – компьютерные срезы позволяют получить послойное изображение кишечной стенки, таким образом изучают ее строение, оценивают морфологические особенности. Также проводится усовершенствованная разновидность КТ – мультиспиральная компьютерная томография (МСКТ). Компьютерные методы более информативны, чем рентгенологический и ультразвуковой методы исследования;
- магнитно-резонансная томография (МРТ) – она проводится с той же целью, что и компьютерные методы, но ее информативность при изучении мягких тканей выше.
Как и при толстокишечной непроходимости, лабораторные методы менее информативны, но их не игнорируют – они позволяют провести дифференциальную диагностику тонкокишечной непроходимости с другими патологиями, а также дополнить деталями общую картину заболевания. Проводятся:
- общий анализ крови – если повышено количество лейкоцитов (лейкоцитоз) и СОЭ, то это может свидетельствовать про развитие воспалительных осложнений;
- биохимический анализ крови – при многократной рвоте отмечается уменьшение уровня микроэлементов (натрия, калия, хлора), также снижен уровень общего белка и нарушено соотношение его альбуминовых и глобулиновых фракций;
- анализ содержимого 12–перстной кишки – его проводят для оценки состава содержимого, изменение которого может указывать на нарушение пищеварения на фоне непроходимости.
Дифференциальная диагностика
«Набор» заболеваний и патологических состояний, с которыми необходимо провести дифференциальную диагностику тонкокишечной непроходимости, практически тот же, что и в случае диффдиагностики толстокишечной непроходимости. Дифференциальной диагностике подлежат:
- перфорация язвы желудка и 12-перстной кишки – формирование сквозного дефекта в месте язвы, которое сопровождается выходом желудочного либо кишечного содержимого в брюшную полость;
- пенетрация язвы желудка и 12-перстной кишки – ее «переход» на соседние структуры;
- неспецифический язвенный колит – формирование большого количества небольших язвенных дефектов слизистой оболочки, которая изнутри выстилает толстый кишечник;
- болезнь Крона – формирование гранулем (специфических бугорков) в стенке толстого кишечника;
- туберкулез кишечника – поражение его стенки микобактериями туберкулеза (палочкой Коха);
- панкреатит – воспалительный процесс в паренхиме (рабочей ткани) поджелудочной железы;
- панкреонекроз – омертвение сегмента либо всей поджелудочной железы, которое вызвано одновременным приемом большого количества спиртных напитков и жирной еды;
- мезаденит – воспалительное поражение лимфоузлах брыжейки (соединительнотканной пленки, прикрепляет тонкий и толстый кишечник к брюшной стенке и содержащей его нервные ветки, артерии и вены);
- пищевое отравление – нарушение пищеварительной и моторной (двигательной) функций желудочно-кишечного тракта из-за того, что патогенная либо условно–патогенная микрофлора проникла в желудок и кишечник вместе с пищей;
- холецистит – воспалительное поражение желчного пузыря;
- желчнокаменная болезнь – формирование конкрементов в желчном пузыре, а также в желчных протоках;
- новообразования желудка, поджелудочной железы, печени и толстого кишечника.
Осложнения
Последствия тонкокишечной непроходимости могут быть следующими:
- копростаз – застой каловых масс в просвете толстого кишечника;
- запор – затруднение дефекации (отхождения каловых масс наружу);
- интоксикационный синдром – отравление структур организма токсическими продуктами, образовавшимися на фоне застоя каловых масс в кишечнике;
- присоединение инфекционного агента;
- полиорганная недостаточность – ухудшение работы ряда органов и тканей, возникающее на фоне интоксикационного синдрома;
- перфорация петли тонкого кишечника – формирование в ее стенке отверстия, через которое в полость живота выходит содержимое.
При присоединении инфекционного агента возникают первичные и вторичные инфекционные осложнения – в первую очередь такие, как:
- энтерит – воспаление слизистой оболочки тонкого кишечника;
- колит – воспалительное поражение толстокишечной слизистой;
- лимфаденит – воспалительный процесс в регионарных лимфатических узлах;
- мезаденит – воспалительное поражение лимфоузлов брыжейки кишечника;
- лимфангит – воспаление регионарных лимфатических сосудов;
- сепсис – обширное обсеменение всего организма инфекционным агентом благодаря его перемещению с током крови и/или лимфы, которое сопровождается возникновением воспалительных либо гнойных очагов в разных органах и тканях;
- менингит – воспалительное поражение оболочек головного мозга;
- энцефалит – воспалительный процесс в тканях головного мозга.
Лечение непроходимости тонкого кишечника
Пациента с признаками непроходимости тонкого кишечника в ургентном (срочном) порядке госпитализируют в хирургическое отделение.
При тонкокишечной непроходимости важно как можно более раннее восстановление проходимости тонкого кишечника, возобновление пищеварения и ликвидация осложнений непроходимости. Методы лечение при этом проводятся:
- консервативные;
- оперативные.
Метод лечения зависит от типа непроходимости. При механическом типе проводят операцию, при паралитическом используют консервативные методики.
Консервативное лечение при этом бывает немедикаментозное и медикаментозное.
Основные немедикаментозные действия это:
- голод;
- постановка назогастрального зонда – для декомпрессии желудка и тонкого кишечника (с целью выведения содержимого пищеварительного тракта, чтобы избежать в нем застойных явлений).
Медикаментозное лечение паралитической кишечной непроходимости, в свою очередь, бывает общее и местное.
Общие назначения следующие:
- ветрогонные препараты – форсируют выведение газа из кишечника;
- холиномиметики – они предупреждают блокирование «неправильных» и «лишних» нервных импульсов и способствуют «запуску» работы кишечника.
- ганглиоблокаторы – действие то же;
- инфузионная терапия – проводится с целью дезинтоксикации. Больному внутривенно капелно вводят солевые растворы, электролиты, глюкозу, белковые препараты, сыворотку крови и так далее.
В качестве местного медикаментозным лечением проводятся паранефральные блокады – при этом вводят новокаин в жировую клетчатку околопочечного пространства. Благодаря таким блокадам ликвидируются патологические импульсы, которые мешают нормальным импульсам проходить по нервным ветвям кишечника, из–за чего и может насупить паралитическая непроходимость.
Хирургическое вмешательство проводят:
- при механической непроходимости;
- в случае неэффективности консервативного лечения при паралитической непроходимости.
Во время операции устраняют факторы, которые привели к нарушению пассажа пищевого комка – удаляют спайки, опухоли, клубки аскарид и так далее. При паралитической непроходимости формируют энтеростому – подшивают стенки тонкого кишечника к передней брюшной стенке для декомпрессии кишечника (освобождения от содержимого).
Профилактика
Основными мерами профилактики тонкокишечной непроходимости являются:
- своевременное извлечение из тонкого кишечника инородных тел и клубков аскарид;
- профилактика, диагностика и лечение опухолей, спаек, патологий соседних органов, гормональных нарушений, воспалительного поражения тонкого кишечника
- предупреждение, выявление и лечение грыж;
- избегание травмирования тонкого кишечника – внешнего и медицинского, аккуратное проведение медицинских манипуляций;
- избегание влияния патогенных химических факторов;
- прием лекарств по назначению и под контролем врача;
- ликвидация врожденных нарушений.
Прогноз
Прогноз при тонкокишечной непроходимости разный. При своевременном выявлении патологии и ее адекватном купировании он благоприятный. Прогноз ухудшается при возникновении осложнений, также он сложный у пожилых людей.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
1,991 total views, 4 views today


 (61 голос., средний: 4,36 из 5)
(61 голос., средний: 4,36 из 5)