Гемосидероз кожи, или болезнь Шамберга: симптомы и лечение
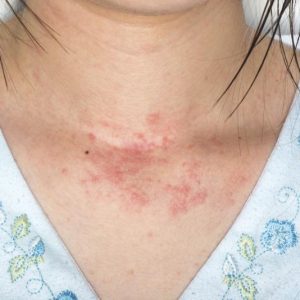
На пораженном участке кожи возникает сыпь, из-за цвета похожая на кирпичную крошку, далее она темнеет.
Кожные покровы имеют характерный вид, поэтому особых трудностей с диагностикой нет. Но для подтверждения диагноза определяют количество железа в крови и проводят гистологическое исследование
В лечении гемосидероза кожи используют гормональные препараты, средства, подавляющие клеточную активность, витамины, а также периодически проводят очистку крови (например, методом плазмафареза).
Оглавление: 1. Общие данные 2. Причины гемосидероза кожи 3. Развитие патологии 4. Симптомы гемосидероза кожи 5. Диагностика гемосидероза кожи 6. Дифференциальная диагностика 7. Осложнения 8. Лечение болезни Шамберга у мужчин и женщин 9. Профилактика 10. Прогноз
Общие данные
Скопление гемосидерина в коже происходит на фоне общего нарушения метаболизма железа. Гемосидероз кожи сочетается с аналогичным поражением легких, печени и других органов.
Точная статистика отсутствует. Часто гемосидероз кожи выявляют на поздних стадиях развития, когда сыпь стала более выраженной, что и подтолкнуло пациента обратиться за квалифицированной помощью.
Мужчины заболевают чаще, чем женщины. Возрастные закономерности возникновения патологии до конца неизвестны, но на прием чаще обращаются представители средней и старшей возрастной категории – от 30 до 60 лет. Пик заболеваемости выпадает на период от 35 до 50 лет.
Географические закономерности возникновения этого заболевания также изучены не до конца, но предполагается, что в лидерство по возникновению гемосидероза кожи принадлежит развивающимся странам (так называемым «банановым республикам») с отсталой на данный момент экономикой. Точные данные по ним отсутствуют из-за несовершенства системы здравоохранения и бессистемной диагностики.
Причины
Гемосидероз кожи, как правило, осложняет другие заболевания – то есть, является вторичной патологией. Описаны случаи появления признаков описываемой болезни в качестве первичной – но некоторые клиницисты предполагают, что больной, скорее всего, не был дообследован, и у него не были выявлены заболевания, спровоцировавшие развитие гемосидероза кожи. Происхождение этого нарушения изучено более подробно, чем этиологические факторы сопутствующего ему гемосидероза легких и других органов.
Непосредственными причинами развития описываемого заболевания являются:
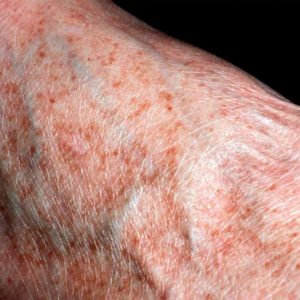
- нарушение метаболизма гемосидерина (в норме он в организме вырабатывается, но массово откладываться в тканях не должен);
- усиленное всасывание железа в кишечнике;
- прием большого количества продуктов питания с его большим содержанием;
- передозировка препаратов железа;
- сбой метаболизма пигментов, которые содержат железо.
Чаще всего фоном для развития описываемого заболевания выступают:
- нарушения со стороны крови – самостоятельные патологии и преходящие сбои;
- интоксикационный синдром;
- поражение организма бактериями, вирусами и другими возбудителями;
- сбои со стороны иммунной системы;
- наследственные нарушения метаболизма (обмена) железа;
- резус-конфликт;
- некоторые медицинские манипуляции.
Из нарушений со стороны крови к развитию гемосидероза кожи могут привести как полноценные патологии, так и преходящие сбои. Чаще всего это:
- гемолитическая анемия – группа патологий, характеризующихся усиленным разрушением эритроцитов;
- лейкоз – поражение кроветворной системы злокачественного характера.
Интоксикационный синдром, на фоне которого развивается описываемое заболевание, в свою очередь, также может быть последствием целого ряда болезней и патологических состояний.
Их всех можно разделить условно на две большие группы:
- интоксикации на фоне поступления отравляющих веществ извне;
- отравления токсическими веществами, которые вырабатываются в самом организме.
В первом случае это:
- соединения, которые используются в промышленном производстве;
- химические вещества, используемые в сельском хозяйстве;
- бытовые вещества, изготовленные с нарушением на кустарных производственных линиях;
- ряд медицинских препаратов, которые в больших дозах могут проявлять токсические свойства (так, гемолитические свойства обнаружены у сульфаниламидов, хинина и других препаратов);
- реактивы, которые с технической целью применяются в медицине.
Во втором случае это:
- токсины микроорганизмов. Это могут быть экзотоксины (те, которые выделяются наружу с целью адаптации возбудителей в органах и тканях), продукты жизнедеятельности и распада погибших микробных тел (их называют эндотоксинами);
- вещества с токсическими свойствами, которые вырабатываются в тканях при ряде патологий. В частности, это продукты распада некротических (омертвевших) тканей и гнойные выделения.
Поражение организма бактериями, вирусами и другими возбудителями – один из наиболее частых факторов-провокаторов гемосидероза кожи. Описываемое нарушение особенно часто возникает на фоне таких болезней и патологических состояний с инфекционным компонентом, как:
- возвратный тиф – инфекционное заболевание, которое вызывают спирохеты и которое проявляется приступами лихорадки;
- бруцеллез – поражение бруцеллами опорно-двигательного аппарата, нервной, половой и других систем организма с частыми лихорадками;
- малярия – группа заболеваний, вызываемых плазмодиями после укуса малярийного комара и проявляющихся повторными приступами лихорадки;
- септикопиемия – образование множественных гнойных очагов в органах и тканях на фоне распространения инфекции с током крови по всему организму;
- септицемия – такое же распространение инфекции с током крови по организму, но без образования метастатических гнойных очагов.
Наследственные нарушения метаболизма железа обусловлены повреждением генов, отвечающих за его нормальный обмен. Так, выявлены повреждения генов, при нарушении структуры которых нарушается синтез белков, принимающих участие в метаболизме железа.
Резус-конфликт – это иммунологическая несовместимость по резус-фактору матери (с отрицательным резусом крови) и плода (с положительным резусом). Состояние характеризуется усиленным распадом эритроцитов будущего ребенка, из-за чего образуется большое количество железа – материала для синтеза гемосидерина.
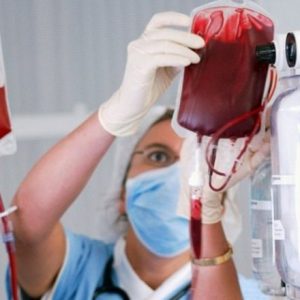
Какие медицинские манипуляции могут стать причиной развития гемосидероза кожи? Это гемотрансфузии – переливание крови. При их регулярном проведении (в частности, по жизненным показателям) может наблюдаться усиленный распад эритроцитов с выходом в кровеносное русло железа, из которого синтезируется повышенное количество гемосидерина.
Также изучен ряд факторов, которые непосредственно к развитию гемосидероза кожи не приводят, но на их фоне он развивается чаще и прогрессирует быстрее. Причем, выделены факторы, в основном способствующие развитию только первичного, только вторичного или обоих типов гемосидероза кожи.
Развитие первичной формы описываемого заболевания чаще наблюдается на фоне таких заболеваний и патологических состояний, как:
- гормональные нарушения;
- болезни сосудистой системы.
В первом случае это чаще всего:
- гипотиреоз – уменьшение количества гормонов щитовидной железы из-за их сниженного синтеза;
- гипертиреоз – увеличение их количества;
- сахарный диабет – нарушение обмена углеводов из-за нехватки гормона инсулина;
- нарушения обмена гормонов, вырабатываемых корой надпочечников.
Во втором случае это, как правило:
- ДВС-синдром (синдром внутрисосудистого сворачивания крови) – формирование множественных тромбов в сосудах всего организма;
- венозная недостаточность – нарушение функций вен;
- васкулит – воспалительное поражение сосудистой стенки с ее последующим разрушением;
- гипертоническая болезнь – стойкое регулярное повышение артериального давления
и некоторые другие.
Развитию вторичной формы гемосидероза кожи часто способствуют:
- ее патологии;
- травмирование.
В первом случае это:
- дерматиты – воспалительное поражение кожных покровов. В том числе это нейродермиты (возникают на фоне нарушения нервного обеспечения кожи), экзема (воспалительное поражение кожи без инфекционного компонента), рожистое воспаление (поражение поверхностных слоев кожи);
- дерматозы – дегенеративно-дистрофическое поражение кожи без признаков воспаления (если они возникают, то только вторично).
Во втором случае это раны:
- колотые;
- резаные;
- рваные;
- укушенные;
- огнестрельные.
Факторами, одинаково часто способствующими развитию гемосидероза кожи как первичного, так и вторичного, являются:
- общее истощение;
- общее и локальное воздействие на кожу повышенных и пониженных температур;
- неправильный уход за кожей.
Общее истощение, которое способствует развитию гемосидероза кожи, может возникать при таких обстоятельствах, как:
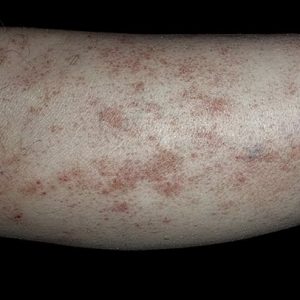
- нарушение питания в силу социальных обстоятельств (финансовой несостоятельности) – недоедание, получение с пищей недостаточного количества питательных веществ (жиров, белков, углеводов);
- диета с выраженным ограничением приема пищи;
- хронические заболевания желудочно-кишечного тракта, из-за которых нарушается процесс пищеварения и, как следствие, поступление в ткани питательных веществ.
Из патологий ЖКТ наибольшее значение имеют:
- язвенная болезнь желудка и 12-перстной кишки, особенно осложненная – появление в их слизистой глубоких дефектов с возникновением кровотечения, сужения выхода из желудка в 12-перстную кишку и так далее;
- хронический панкреатит – воспалительное поражение поджелудочной железы;
- опухоли желудочно-кишечного тракта (особенно злокачественные)
и другие.
Также выделяют вторичный идиопатический гемосидероз кожи – тот, видимая причина которого не обнаружена. С ним могут спутать первичную форму описываемой патологии – но, в отличие от нее, у человека с вторичным гемосидерозом выявлен целый ряд нарушений, только не могут определить, какое из них послужило толчком к возникновению описываемого заболевания.
Развитие патологии
В основе гемосидероза кожи лежит сбой метаболизма гемосидерина, который при этом откладывается в виде локальных или массовых очагов в кожных покровах. Это биологический краситель, который образуется при расщеплении молекул гемоглобина. Образование гемосидерина – нормальное явление, более того, он играет определенную роль в жизнедеятельности организма – а именно:
- переносит железо;
- принимает участие в его депонировании (нормальном отложении в виде своеобразных «запасов»).
Какое-то количество гемосидерина в норме может «осесть» в тканях, но не в массовом порядке. Чаще всего его следы обнаруживают в:
- гепатоцитах;
- клетках селезенки;
- лимфоцитах;
- костном мозге.
Гемосидероз кожи расценивается как отдельная патология – на самом деле существует ряд его вариантов, которые еще не систематизировали и которые предположительно после изучения могут быть выделены в отдельные нозологии. Общая черта таких вариантов заключается в откладывании гемосидерина в кожных покровах.
При этом очаги отложенного гемосидерина в коже могут быть:
- локальные, в ограниченном количестве;
- распространенные по всему кожному покрову.
В первом случае откладывание гемосидерина наблюдается при разрушении красных клеток крови, которые покинули сосудистое русло – чаще всего такой процесс наблюдается при локальных кровоизлияниях в кожу.
Во втором случае гемосидероз кожи носит распространенный характер из-за того, что гемоглобин начинает усиленно разрушаться во всей сосудистой сети.
Иногда отложение гемосидерина в коже настолько выраженное, что при этом страдает не только ее окраска, но и структура (особенно дермы – собственно кожи), что подтверждается при гистологическом (тканевом) исследовании.
Симптомы гемосидероза кожи
Клиническая картина гемосидероза кожи (а именно цвет сыпи) зависит от периода его развития.
Характеристики сыпи следующие:
- по локализации – могут быть поражены любые локации, но чаще всего страдают кожные покровы лодыжек (в основном – наружной поверхности), голеней, тыльной поверхности кистей и стоп, а также предплечий;
- по разновидности – пятна;
- по очертаниям – округлые, могут быть неправильной формы;
- по размеру – от 0,1 до 3 см в диаметре, чаще всего 1,5-2 см. Если наблюдаются большие элементы сыпи, но их расценивают как результат слияния пятен помельче;
- по количеству – множественные;
- по цвету – у новых пятен красный цвет по типу кирпичного, более давние элементы сыпи темнеют, становясь бурыми или темно-коричневыми, но также могут приобретать желтоватый оттенок (это зависит от метаболизма самого гемосидерина);
- по ощущениям – безболезненные, но могут сопровождаться незначительным зудом.
Помимо пятен, при гемосидерозе кожи возникают и другие элементы сыпи:
- петехии – микроскопления крови;
- узелковые уплотнения;
- папулы – бляшки, слегка выступающие над поверхностью кожи;
- соcудистые «звездочки».
Сыпь может наблюдаться длительное время – до нескольких лет. Какие-то субъективные ощущения пациентов не беспокоят, зуд пятен незначительный, иногда пациенты к нему даже привыкают и не замечают его. Отсутствие субъективных ощущений является причиной, по которой пациенты с опозданием обращаются к врачу (особенно это касается старшей возрастной категории, представители которой иногда принимают возникшие пятна за возрастные особенности кожных покровов).
Диагностика гемосидероза кожи
Диагноз гемосидероза кожи ставят по характерным пятнам и деталям анамнеза (истории) болезни. Дополнительные методы диагностики необходимы для подтверждения диагноза, а также для проведения дифференциальной диагностики. Последнее особенно важно в свете онкологической настороженности – морфологические элементы при гемосидерозе кожи могут быть похожи на некоторые злокачественные опухоли.
При изучении анамнеза болезни важным является уточнение следующего:
- какими заболеваниями болел пациент перед возникновением данной патологии;
- изменялись ли морфологические элементы сыпи. Изменчивость ее цвета с кирпично-красного на более темный является важным диагностическим признаком гемосидероза кожи.
Результаты физикального обследования будут такими:
- при осмотре – визуализируются характерные пятна красного вариативного цвета (в зависимости от их «старости»), а также наличие узелков, папул и петехий. У особо чувствительных пациентов иногда видны следы расчесов, но этот признак не является типичным;
- при пальпации (прощупывании) – болезненность отсутствует.
Набор инструментальных методов исследования, которые применяются в диагностике гемосидероза кожи, следующий:
- осмотр под лупой;
- дерматоскопия – изучение морфологических элементов сыпи с помощью дерматоскопа (оптического инструмента);
- биопсия – забор фрагментов сыпи с последующим изучением под микроскопом.
Лабораторное исследование включает следующие методы:
- десфераловая проба – пациенту внутримышечно вводят дефероксамин, после чего определяют уровень железа в моче. Более 1 мг железа в моче свидетельствует про гемосидероз;
- гистологическое исследование – под микроскопом изучают биоптат, в нем обнаруживают скопления гемосидерина;
- бактериоскопическое исследование – под микроскопом изучают отпечатки расчесов, в них выявляют возбудителя, который мог присоединиться при расчесывании зудящих пятен;
- бактериологическое исследование – делают посев отпечатков расчесов, ожидают роста колоний, по ним определяют присоединившегося возбудителя.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику гемосидероза кожи необходимо проводить с такими заболеваниями и патологическими состояниями, как:
- атипичные формы лишая – невоспалительного поражения кожи, которое проявляется папулами (плоскими бляшками);
- атипичные формы дерматозов;
- саркома Капоши – множественное злокачественное поражение кожи в виде пятен, превращающихся в узлы;
- некоторые формы невусов – пигментных пятен различной окраски (в том числе приближенной к красной).
Осложнения
Критические осложнения гемосидероза кожи отсутствуют. Чаще всего могут возникать такие последствия, как:
- косметический дефект;
- инфицирование расчесов.
Также могут наблюдаться следующие состояния:
- железодефицитная анемия – уменьшение количества эритроцитов и гемоглобина на фоне нехватки железа в крови;
- артралгия – боли в суставах;
- нарушения сердечного ритма. Чаще всего это синусовая тахикардия – ускорение сердцебиения с сохранением правильного ритма;
- артериальная гипотония – регулярное стойкое снижение артериального давления.
Но эти состояния являются непосредственными осложнениями не гемосидероза кожи, а общего нарушения метаболизма железа, проявлением которого и является описываемое заболевание.
Лечение болезни Шамберга у мужчин и женщин
Лечение гемосидероза кожи консервативное – общее и местное.
Общие назначения следующие:
- кортикостероиды – следует помнить, что они эффективны не всегда;
- иммунодепрессанты;
- плазмафарез;
- препараты железа – назначаются при его дефиците, который может наблюдаться при выраженном гемосидерозе;
- гемостатики – при кровоточивости;
- витамины;
- ангиопротекторы – препараты, защищающие от поражения и разрушения сосудистую стенку.
Профилактика
Хотя факторы, на фоне которых развивается гемосидероз кожи, и известны, меры профилактики не всегда являются эффективными. Но они помогают снизить риск возникновения этого заболевания. Основными профилактическими мерами являются:
- профилактика развития интоксикационного синдрома, а если он развился – его своевременное выявление и купирование;
- предупреждение, диагностика и ликвидация инфекционных заболеваний;
- своевременное купирование заболеваний иммунной системы;
- проведение переливания крови по показаниям и правилам.
Прогноз
Прогноз при кожных проявлениях гемосидероза благоприятный. При его лечении наблюдаются хорошие результаты, в конечном итоге может остаться только косметический дефект кожи. Но гемосидероз кожи может сочетаться с гемосидерозом другой локализации, при котором прогноз сложный – так, откладывание гемосидерина в легких чревато нарушениями не только со стороны дыхательной, но и сердечно-сосудистой системы.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
12,359 total views, 1 views today


 (66 голос., средний: 4,11 из 5)
(66 голос., средний: 4,11 из 5)