Острый бронхиолит: причины, симптомы, лечение
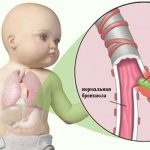
Диагностику проводят, опираясь на жалобы пациента, данные анамнеза, результаты дополнительных методов исследования – бронхографического, бронхоскопического и гистологического.
Основные назначения при данной патологии – антибактериальные препараты, нестероидные противовоспалительные средства (НПВС), муколитики и бронхолитики, а также фзиотерапевтические процедуры (ингаляции).
Оглавление: 1. Общие данные 2. Причины острого бронхиолита 3. Развитие патологии 4. Симптомы острого бронхиолита 5. Диагностика острого бронхиолита 6. Дифференциальная диагностика 7. Осложнения 8. Лечение острого бронхиолита 9. Профилактика 10. Прогноз
Общие данные

Взрослые тоже болеют, симптоматика у них похожая, но заболеваемость ниже – причины, которые вызывают острый бронхиолит, у взрослого населения провоцируют развитие воспаления более крупных бронхов.
Среди взрослых представители мужского пола страдают данной патологией чаще, так как на них более часто влияют определенные способствующие факторы – курение, вредные вещества в рамках промышленного производства. На одну женщину с острым бронхиолитом приходится три-четыре мужчины с такой же патологией.
Каждый год из каждых ста детей населения острым бронхиолитом болеет 3-4 ребенка – это один из самых высоких показателей заболеваемости не только в пульмонологи или педиатрии, но и в целом в медицине. Из заболевших у половины диагностируют тяжелые формы описываемого нарушения, один ребенок умирает от осложнений, по причине позднего обращения родителей на прием к врачу либо неадекватного лечения.
Заболевание с приблизительно одинаковой частотой распространено во всем мире. Несколько чаще болеют в странах с низким экономическим развитием – а именно в Западной и Центральной Африке. На этой территории ежегодно наблюдается всплеск бронхиолитов у детей с последующей высокой смертностью.
Причины острого бронхиолита
Непосредственной причиной, которая провоцирует возникновение острого бронхиолита, является инфекция.
Всю микрофлору, которая приводит к развитию описываемого заболевания, можно разделить на две группы:
- неспецифическая – та, которая способна спровоцировать возникновение целого ряда разных инфекционных процессов в разных органах и тканях (абсцесс, флегмону, пневмонию, фурункул, пиодермию, карбункул, сепсис, менингит, энцефалит и многие другие);
- специфическая – та, без которой невозможно возникновение определенной инфекционной болезни, так как другие возбудители ее не провоцируют (ярким примером является туберкулез легких – его провоцируют исключительно микобактерии туберкулеза). Но такая микрофлора также может вызвать развитие и неспецифических инфекционных заболеваний.
Имеется еще один тип градации возбудителей, которые способны вызвать возникновение острого бронхиолита. Все они бывают:
- патогенные – те, которые вызывают инфекционный процесс (в данном случае – острый бронхиолит) при любых обстоятельствах и условиях;
- условно-патогенные – те, которые проживают в человеческом организме, не причиняя ему вреда, но при определенных условиях начинают проявлять агрессивные свойства (нередко – чрезвычайно выраженные).
Острый бронхиолит могут провоцировать различные группы возбудителей:
- бактерии;
- вирусы;
- специфическая микрофлора
и многие другие.
Из бактерий возбудителями описываемого заболевания чаще всего являются:
- стафилококки;
- стрептококки;
- пневмококки
и так далее.
Из вирусов чаще всего при описываемом заболевании выявляются:
- возбудители гриппа;
- возбудители парагриппа;
- аденовирусная инфекция;
- возбудитель кори;
- вирус герпеса
и другие.
Неспецифические возбудители, которые могут спровоцировать возникновение острого бронхиолита, это:
- микоплазмы;
- хламидии;
- риккетсии
и некоторые другие.
Дыхательные пути сообщаются с окружающей средой, поэтому потенциальные возбудители острого бронхиолита свободно поступают с атмосферным воздухом в бронхиолы даже при наличии индивидуальных средств защиты (масок, респираторов).
Тем не менее, повально население (в том числе детское) данной патологией не болеет. Объяснение заключается в том, что роль в развитии описываемого заболевания грают определенные способствующие факторы. Чаще всего это:
- врожденные и приобретенные заболевания респираторной системы, которые проявляются неправильным анатомическим строением бронхиол;
- иммунные патологии – иммунодефициты врожденные и приобретенные;
- экологически неблагоприятная обстановка, из-за которой вдыхается воздух, загрязненный автомобильными выхлопами и промышленными выбросами;
- ослабление организма – после перенесенных операций (чаще всего не только на органах дыхания, но также после затяжных оперативных вмешательств на органах брюшной полости и грудной клетки), критических состояний, травм, тяжелых соматических заболеваний и так далее;
- эндокринные заболевания;
- наличие давних хронических очагов инфекции, которые находятся в организме в дремлющем состоянии и нередко проявляют себя только как «проснувшийся» провокатор (в данном случае – острого бронхиолита);
- переохлаждение;
- аутоиммунные заболевания – патологии, на фоне которых организм внезапно принимает собственные структуры как чужеродные и начинает с ними бороться;
- наследственная предрасположенность.
Врожденные и приобретенные патологии бронхов приводят к их деформации (в том числе со стороны бронхиол), а это способствует развитию воспалительного процесса.
Из ранее перенесенных заболеваний дыхательной системы чаще всего фактором, способствующим развитию острого бронхиолита, являются воспалительные патологии, реже – дегенеративно-дистрофические и опухолевые.

Ослабленный организм хуже борется с инфекционным возбудителем. Диафрагма у послеоперационных пациентов работает хуже и не обеспечивает экскурсии легких, необходимой для их вентиляции, что, в свою очередь, важно для предупреждения застойных процессов при остром бронхиолите.
Из эндокринных патологий возникновению описываемого заболевания чаще всего способствуют сахарный диабет (сбой метаболизма углеводов из-за дефицита инсулина) и нарушение со стороны гормонов щитовидной железы (их нехватка и чрезмерный синтез).
Роль наследственности в возникновении острого бронхиолита еще изучается, но уже имеются данные, что в семье, где был выявлен такой больной, шансы заболеть данной патологией у других родственников выше. Значение имеет специфика слизистой оболочки бронхиол, заложенная генетически.
Развитие патологии
Патологический процесс, который возникает в бронхиолах при описываемом заболевании, имеет типичную воспалительную природу. При этом со стороны слизистой оболочки бронхиол наблюдаются:
- гиперемия (покраснение);
- полнокровие;
- отечность;
- нарушение проходимости, которое ведет к нарушению дыхания.
Последнее качество не является обязательным в развитии воспалительного процесса.
Из наиболее типичных процессов при описываемом заболевании наблюдаются:
- угнетение местного иммунитета;
- аутоиммунные реакции (не всегда);
- слущивание в большом количестве эпителия слизистой оболочки бронхиол.
В зависимости от различных характеристик выделены отдельные формы острого бронхиолита:
- по охвату – частичный, распространенный;
- по течению – обычный острый, молниеносный;
- по степени тяжести – легкий, средней тяжести, тяжелый;
- по наличию осложнений – неосложненный, осложненный.
Симптомы острого бронхиолита
Признаки острого бронхиолита бывают:
- местные;
- общие.
Обычно сперва появляются общие симптомы заболевания:
- гипертермия – повышение температуры тела. Она может повышаться до 38,0-38,5 градусов по Цельсию;
- слабость;
- ухудшение трудоспособности у взрослых, снижение двигательной активности у детей;
- беспокойство у маленьких детей.
Местные признаки появляются у детей через несколько дней от начала заболевания, а у взрослых могут возникать одновременно с признаками нарушения общего состояния. Возникают:
Кашель – стабильный признак описываемого заболевания. Его характеристики будут следующими:
- по возникновению – сперва это легкое покашливание, которое трансформируется в полноценный кашель;
- по прогрессированию – прогрессирует в среднем темпе, иногда должно пройти пару дней, чтобы у пациента возникли полноценные кашлевые позывы;
- по выраженности – она различная в зависимости от степени поражения слизистой бронхиол и количества бронхиол, втянутых в патологический процесс;
- по взаимосвязи с временем суток – наблюдается на протяжении всего дня.
Характеристики мокроты при описываемом заболевании следующие:
- по консистенции – жидкая, серозно-слизистая;
- по количеству – оно обычно небольшое;
- по степени прозрачности – прозрачная. Может становиться мутной при присоединении гнойной инфекции;
- по цвету – обычно бесцветная, при гнойном характере желтоватая;
- по запаху – без запаха. Гнойный запах возникает при присоединении гнойной инфекции;
- по наличию примесей – они отсутствуют. Когда присоединяется гноеродная микрофлора, в мокроте может появляться гнойное содержимое.
При остром бронхиолите в ряде случаев при прогрессировании заболевания мокрота становится более вязкий, отходит с затруднение. Чтобы она отделилась, пациент должен совершить сильные кашлевые толчки, из-за чего даже могут усилиться боли в грудной клетке.
Основные характеристики одышки следующие:
- по типу – инспираторная, пациенту при этом тяжело дается вдох. При обструктивных явлениях появляется экспираторная одышка – затруднения возникают на выдохе, в этом случае острый бронхиолит по проявлениям напоминает обструктивный бронхит и бронхиальную астму;
- по возникновению – сперва появляется во время физической нагрузки (ходьбы, бега, прыжков), далее, если возникло запущенное состояние, возникает в состоянии покоя.
Диагностика острого бронхиолита
Диагноз острого бронхиолита ставят на основании жалоб пациента (или родителей больного ребенка), деталей анамнеза (истории) развития патологии, результатов дополнительных методов исследования (физикальных, инструментальных, лабораторных).
При изучении анамнеза выясняют следующее:
- что стало фоном для развития патологии;
- как она развиваась;
- наблюдались ли эпизоды обструкции;
- проводилось ли лечение, было ли оно эффективным;
- наблюдалась ли такая же болезнь у других членов семьи.
При физикальном обследовании выявляется следующее:
- при общем осмотре – общее состояние больного удовлетворительное или средней тяжести, кожные покровы и видимые слизистые оболочки бледные с синюшным оттенком. Наблюдаются симптомы «барабанных палочек» (утолщение конечных фаланг пальцев кисти) и «часовых стекол» (выпуклость ногтевых пластин пальцев кистей);
- при местном осмотре – обычно без особенностей. На поздних стадиях развития патологии грудная клетка может быть деформирована из-за отставания в акте дыхания той стороны, с какой бронхиолы поражены больше;
- при пальпации (прощупывании) – выявляется усиление голосового дрожания (мелкого сотрясения грудной стенки при фонации пациента, которое можно ощутить, положив ладони на грудную клетку обследуемого);
- при перкуссии (простукивании) – в прикорневой зоне возможно возникновение притупленного звука при перкуссии;
- при аускультации (прослушивании фонендоскопом) – выслушиваются жесткое везикулярное свистящее дыхание, множественные сухие и влажные хрипы.
Из инструментальных методов исследования в диагностике описываемого заболевания привлекаются:
- бронхоскопия – в просвет бронхиального дерева вводят бронхоскоп (эндоскопическую разновидность диагностической аппаратуры оборудование), осматривают их изнутри, выявляют признаки воспаления (покраснение, отечность, скопление мокроты);
- бронхография – под общим обезболиванием (наркозом) больному вводят в бронхиальное дерево контрастное вещество, делают рентгенологические снимки, на них определяют сужение просвета мелких бронхов и их деформацию;
- рентгенография органов грудной клетки – при затянувшейся патологии на рентгенологических снимках обнаруживают косвенные признаки острого бронхиолита в виде эмфиземы легких;
- спирометрия – пациент делает вдохи, выдохи, задержку дыхания дыхание, при этом измеряют объем воздуха, делают выводы про возникновение дыхательной недостаточности и ее степень.
Лабораторные методы исследования, которые используют в диагностике острого бронхиолита, это:
- общий анализ крови – выявляют небольшое, но стойкое повышение количества лейкоцитов (лейкоцитоз) и СОЭ (скорости оседания эритроцитов), при прогрессировании патологии эти показатели растут;
- определение газового состава крови – на фоне дыхательной недостаточности выявляют уменьшение количества кислорода в крови и повышение уровня углекислого газа;
- бактериоскопическое исследование – под микроскопом обследуют мокроту, оценивают ее характеристики вязкость, цвет, прозрачность, также идентифицируют инфекционный агент, который спровоцировал данное заболевание;
- бактериологическое исследование – проводят посев мокроты на питательные среды, по цвету, размеру и другим характеристикам определяют вид возбудителя. Также при проведении этого метода определяют чувствительность инфекционного агента к антибиотикам – для этого посевы делают на питательные средства с ними.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику острого бронхиолита обычно проводят с такими заболеваниями и патологическими состояниями, как:
- пневмония – воспаление легочной паренхимы;
- бронхоэктатическая болезнь – появление в стенке бронхов выпячиваний, похожих на мешочки;
- бронхиальная астма – поражение конечных бронхов, при котором нарушается их проходимость, возникают приступы удушья;
- туберкулез легких – их поражение микобактериями туберкулеза (палочкой Коха);
- опухоли бронхов и легких – добро- и злокачественные. В последнем случае это могут быть первичные новообразования и метастатические (те, которые сформировались из клеток, прибывших с током крови и/или лимфы из злокачественных новообразований других органов и тканей);
- инородное тело бронха – посторонний предмет, при котором, как и при остром бронхиолите, может возникнуть свистящее дыхание;
- амилоидоз – образование в тканях легкого амилоида (специфического белково-полисахаридного комплекса, который в норме в организме не синтезируется);
- гемосидероз – скопление в легочной паренхиме гемосидерина (природного пигмента);
- саркоидоз легких – формирование плотных бугорков невоспалительной природы.
Осложнения
Последствия описываемого заболевания бывают:
- со стороны респираторной системы;
- со стороны внелегочных структур.
Самыми частыми респираторными осложнениями острого бронхиолита являются:
- бронхоэктатическая болезнь;
- дыхательная недостаточность – ухудшение дыхательной функции, которое возникает в основном при обструкции (закупорке) бронхиол и провоцирует нарушение поступления кислорода в легкие и выход из них в окружающую среду углекислого газа;
- полиорганная недостаточность – нарушение работы многих органов и тканей, которое возникает из-за гипоксии (кислородной недостаточности), спровоцированной, в свою очередь, дыхательной недостаточностью.
Последствия внелегочных и внебронхиальных структур, которые могут возникнуть, это чаще всего:
- средний отит – воспаление среднего уха;
- миокардит – воспалительное поражение миокарда (сердечной мышцы);
- эндокардит – воспалительный процесс во внутренней оболочке сердца.
Лечение острого бронхиолита
Лечение острого бронхиолита – консервативное. Основными являются такие назначения, как:
- избегание контакта с провоцирующими факторами;
- медикаментозное лечение;
- дыхательная гимнастика;
- физиотерапевтические методы.
Дальнейший контакт с провоцирующими факторами замедляет выздоровление пациента. Поэтому нужно тщательно изучить все факторы, способные вызвать описываемое заболевание, и избавить пациента от контакта с ними.
Основными назначениями медикаментозного лечения являются:
- антибактериальные препараты – сначала назначаются средства широкого спектра действия, а затем – в зависимости от результатов культурального (бактериологического) исследования;
- нестероидные противовоспалительные средства – для купирования воспалительного процесса;
- муколитики – для облегчения отхождения мокроты;
- бронхолитики – для облегчения дыхания;
- кортикостероидные препараты – при усилении одышки с угрозой ее превращения в удушье;
- антигистаминные препараты – для уменьшения чувствительности организма к токсинам возбудителей;
- витамины – в виде инъекционных препаратов.
Дыхательную гимнастику проводят по назначению и под контролем врача. Цель ее проведения – это:
- улучшение вентиляции легких;
- борьба с застойными явлениями, которые могут возникнуть при обструктивном процессе.
В качестве физиотерапевтического лечения успешно применяются:
- ингаляции – вдыхание паров медикаментозных и лекарственных средств (нередко растительных);
- СВЧ;
- УВЧ;
- электрофорез;
- вибромассаж;
- массаж.
Профилактика
Основными методами профилактики острого бронхиолита являются:
- предупреждение, выявление и купирование врожденных и приобретенных заболеваний респираторной системы, а также иммунных патологий, способных вызвать данное нарушение;
- проживание в экологически благоприятной обстановке;
- укрепление организма различными методами – это соблюдение режима труда, сна, отдыха, рациональное питание, физическая активность;
- предупреждение, выявление и купирование эндокринных заболеваний, способствующих возникновению острого бронхиолита;
- ликвидация давних хронических очагов инфекции в организме;
- избегание переохлаждения;
- предупреждение, выявление и купирование аутоиммунных заболеваний, способных спровоцировать развитие описываемого заболевания.
Прогноз
Прогноз при остром бронхиолите разный в зависимости от причины, течения возраста пациента, но при определенных усилиях (своевременном выявлении и адекватном лечен) в целом благоприятный.
Прогноз ухудшается в таких случаях, как:
- поздние диагностика и лечение, неадекватные назначения (в частности – антибиотикотерапия)
- детский возраст;
- ранее перенесенные патологии респираторной системы;
- врожденные аномалии дыхательной системы, из-за которых нарушена проходимость терминальных (конечных) отделов бронхов – бронхиол.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
1,787 total views, 2 views today


 (49 голос., средний: 4,90 из 5)
(49 голос., средний: 4,90 из 5)