Рецидивирующий полихондрит: симптомы и лечение
Точные причины неизвестны, но предполагают, что патология имеет аутоиммунную природу. Это значит, что организм начинает воспринимать собственные хрящевые и соединительнотканные элементы не как свои, «родные», а в качестве чужеродных.
Чаще всего проявлением рецидивирующего полихондрита является поражение ушных раковин.
Лечение этого заболевания обычно консервативное, с использованием глюкокортикостероидов. При тяжелом поражении трахеи, гортани и сердечных клапанов требуется оперативное вмешательство, чтобы восстановить функции жизненно важных органов.
Оглавление: 1. Общие данные 2. Причины и развитие патологии 3. Симптомы рецидивирующего полихондрита 4. Диагностика 5. Дифференциальная диагностика 6. Осложнения 7. Лечение рецидивирующего полихондрита 8. Профилактика 9. Прогноз
Общие данные
Рецидивирующий остеохондрит способен развиться в любой возрастной категории, но чаще всего он диагностируется в жизненный период от 40 до 60 лет. Мужчины и женщины заболевают с одинаковой частотой.
Описываемая патология относится к числу редких болезней – по этой причине о существовании такого нарушения тем более следует помнить, так как его появления не ожидают, считая клиническим раритетом, поэтому не учитывают в диагностическом процессе.
Причины
Точные причины, которые приводят к развитию рецидивирующего полихондрита, до сих пор непонятны: он может возникнуть на фоне полного благополучия и при отсутствии видимых провоцирующих факторов.
Наиболее достоверной кажется теория, согласно которой предполагается аутоиммунный характер заболевания – про него свидетельствует изменение уровня антител в крови.
Также не до конца изучены предрасполагающие факторы. Причина кроется в том, что у одних людей они предшествуют возникновению патологии, у других нет даже малейших признаков развития этой патологии, хотя такие факторы присутствуют.
В основном способствующую роль приписывают:

- радиоактивному фактору;
- химическому воздействию;
- ранее перенесенным воспалительным заболеваниям;
- склонности организма к возникновению аллергических реакций;
- плохой экологической обстановке.
На фоне слишком высокой или слишком низкой температуры окружающей среды рецидивирующий полихондрит может чаще развиваться со стороны тех структур с хрящевыми и/или соединительнотканными компонентами, которые находятся поверхностно – в первую очередь это хрящи носовой перегородки и ушей, реже – верхних дыхательных путей.
Радиоактивное воздействие, которое ускоряет процесс развития рецидивирующего полихондрита, наблюдается в таких случаях, как:
- необходимость контакта с радиоактивными веществами и оборудованием в силу профессиональной занятости;
- несанкционированный доступ к данным веществам и оборудованию;
- военные действия.
Химическое воздействие как фактор, способствующий развитию рецидивирующего полихондрита, отмечается со стороны:
- токсинов;
- лекарственных средств.
Токсины, которые провоцируют возникновение аллергической реакции, а затем могут привести к развитию аутоиммунных механизмов, могут быть:
- экзогенные;
- эндогенные.
В первом случае это токсины, поступающие извне – зачастую химические соединения, которые используются в промышленности, сельском хозяйстве и быту:
- нитраты;
- нитриты;
- бензол;
- толуол;
- формальдегид
и другие.
К эндогенным, способным запустить аллергические процессы в организме, относятся:
- токсины, вырабатываемые инфекционным агентом в процессе его жизнедеятельности, а также являющиеся продуктами распада погибших микробных тел;
- токсические вещества, синтезирующиеся в организме человека вследствие патологических процессов в тканях – например, процессов брожения, гниения или некроза (омертвения).
Развитие патологии
Любой рецидивирующий полихондрит имеет волнообразное течение – он проходит в виде обострений и ремиссий. Характерной особенностью является еще и то, что со временем обострение все больше и больше прогрессирует. Такое течение болезни называется прогредиентным – с постепенным нарастанием клинических явлений и появлением осложнений.
В ряде случаев заболевание самостоятельно может регрессировать. Механизмы такого «поведения» патологии до сих пор не ясны – предполагается, что они связаны с причинными факторами.
Симптомы рецидивирующего полихондрита

Независимо от локализации поражения, в первые годы течение заболевания обычно рецидивирующее – периоды обострения сменяются периодами ремиссии (отсутствия клинических признаков). Далее болезнь прогрессирует – каждый последующий период обострения более выраженный по проявлениям, чем предыдущий. Периоды ремиссии сокращаются, далее могут совсем исчезнуть – у пациента на протяжении определенного времени наблюдается исключительно медленное, но упорное нарастание проявлений клинической картины.
Рецидивирующий полихондрит способен одновременно поразить несколько локаций, при этом развитие болезни в них приблизительно одинаковое, что свидетельствует о развитии системных механизмов патологии.
Признаки болезни бывают местные и общие. Начало заболевания может проявляться одинаково независимо от локализации поражения. Возникают следующие общие симптомы:
- лихорадка – одновременно наблюдающиеся озноб и гипертермия (повышение температуры тела). Гипертермия может развиваться в среднем до 37,5-37,8 градусов по Цельсию, в ряде случаев – выше;
- слабость в мышцах;
- миалгия – боли в мышцах.
Характеристика мышечных болей:
- по локализации – зачастую в мышечных массивах верхних и нижних конечностей;
- по распространению – иррадиация как таковая не наблюдается;
- по характеру – боли ноющие, тянущие;
- по интенсивности – болевой синдром средней степени выраженности;
- по возникновению – миалгия зачастую проявляется уже на первых этапах развития заболевания.
Позже к общим симптомам присоединяется локальная симптоматика.
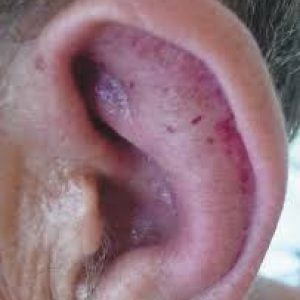
Ушные раковины занимают первое место по частоте поражения (от 85 до 95% случаев). Местные клинические проявления при их поражении будут следующими:
- болезненность уха;
- отечность его мягких тканей;
- уплотнение;
- фиолетово-багровый оттенок кожных покровов.
Характерным является то, что мочка остается интактной (не вовлеченной в патологический процесс).
При поражении рецидивирующим полихондритом зачастую диагностируется двухсторонний процесс. Он развивается так: сперва во время первого обострения поражается одно ухо, далее нарушения отмечаются в другом ухе или обоих сразу. Обострение может длиться от нескольких дней до нескольких недель, далее признаки болезни исчезают. Так как патология имеет рецидивирующий характер, ухо изменяется:
- хрящевой ткани становится меньше;
- ухо деформируется – очень часто становится бесформенным, похожим на криво слепленный вареник, кожные покровы, которые его покрывают, отвисшие и дряблые.
Патологический процесс с наружного уха может распространиться на среднее и внутреннее. В этом случае развиваются слуховые и вестибулярные нарушения.
На втором месте по развитию описываемого патологического процесса – суставы. Их поражение наблюдается в 52-85% всех диагностированных случаев рецидивирующего полихондрита. Заболевание в этом случае проявляется в виде:
- моноартрита – выборочного поражения какого-то одного сустава;
- полиартрита – поражения нескольких сочленений.
Причем, это могут быть как мелкие, так и крупные суставы.
Также рецидивирующий полихондрит поражает грудино-реберные сочленения.
Клиническими признаками рецидивирующего полихондрита с поражением суставов являются:
- боли;
- нарушение двигательной активности.
Характеристики болей:
- по локализации – в пораженном суставе;
- по распространению – болевые ощущения могут иррадиировать (отдавать) в окружающие мягкие ткани;
- по характеру – ноющие, «выкручивающие»;
- по интенсивности – разной степени интенсивности, от слабых, еле ощутимых до достаточно сильных;
- по возникновению – появляются практически сразу с появлением заболевания.
Деформация суставов при данной патологии не возникает. Эта особенность помогает отличить рецидивирующий полихондрит от других патологий суставов.
При поражении описываемой патологией грудино-реберных сочленений возникают:
- боли;
- ограничение дыхательной экскурсии грудной клетки (ее движения).
Характеристики болей:
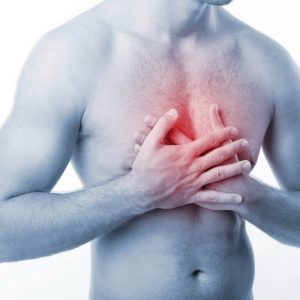
- по распространению – болевые ощущения могут иррадиировать вдоль ребра со стороны поражения;
- по характеру – ноющие, иногда покалывающие;
- по интенсивности – средней степени выраженности;
- по возникновению – постоянные, усиливающиеся при попытке сделать более глубокий вдох.
Со стороны пораженного грудино-реберного сочленения деформации не наблюдается, а симптоматика может пройти самостоятельно.
Несколько реже в сравнении с поражением ушных раковин и суставов диагностируется хондрит носовой перегородки (от 48 до 72% случаев). Его проявлениями являются:
- ринорея (выделения из носа);
- заложенность носа;
- чувство распирания, которое субъективно воспринимается как очень неприятное;
- носовые кровотечения.
Если воспалительный процесс в носовой перегородке затянулся на длительное время либо наблюдается часто, хрящ постепенно атрофируется, сморщивается, из-за чего спинка носа деформируется и в конечном результате становится похожей на седло.
Поражение глаз описываемой патологией диагностируется в 50% случаев. Признаками являются:
- офтальмоплегия;
- отек вокруг глазницы;
- проптоз с хемозом – так называют выпячивание глазного яблока, которое сопровождается отеком конъюнктивы (слизистой оболочки, которая покрывает внутреннюю поверхность век и склеру).
Несколько реже могут наблюдаться:
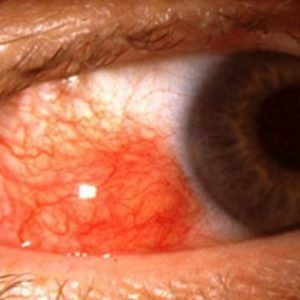
- сухой кератоконъюнктивит – воспалительный процесс в роговице (передней прозрачной оболочке глаза) и конъюнктиве, сопровождающийся их высыханием;
- увеит – воспаление различных частей сосудистой оболочки глазного яблока;
- ретинопатия – поражение сосудов сетчатки, которое приводит к нарушению ее кровоснабжения, дистрофии, атрофии зрительного нерва и в конечном результате к слепоте;
- артериальные и венозные тромбозы сетчатки – закупорка артерий и вен кровяными сгустками;
- склерит – воспалительное поражение всей толщи склеры (наружной соединительнотканной оболочки глазного яблока);
- эписклерит – воспалительный процесс в эписклере (поверхностным слое склеры, которая является наружной оболочкой глаза).
Поражение дыхательных путей рецидивирующим полихондритом развивается приблизительно в 25% клинических случаев этой патологии. Иногда ограниченный воспалительный процесс может протекать бессимптомно, поэтому общее состояние пациента не страдает. Но все же в большинстве случаев рецидивирующий полихондрит дыхательных путей является самым тяжелым проявлением этой патологии. Он занимает первое место в числе причин смерти больных.
При поражении трахеи и гортани рецидивирующим полихондритом развиваются следующие признаки:
- одышка – затруднение дыхания;
- непродуктивный (сухой) кашель;
- боли;
- осиплость голоса;
- дисфония – нарушение звучания голоса.
Характеристики болей:
- по локализации – в области проекции пораженного органа;
- по распространению – могут распространяться на область за грудиной;
- по характеру – ноющие;
- по интенсивности – средней степени выраженности;
- по появлению – возникают практически сразу при развитии патологии, со временем нарастают.
Если воспалительный процесс затрагивает область бронхов, то развивается клиническая картина, которая напоминает бронхиальную астму. На ранних стадиях возникает отек соединительной ткани, который приводит к затруднению дыхания, а при прогрессировании патологии – разрушение хрящей, из-за чего пораженные участки дыхательных путей спадаются при глубоком вдохе и выдохе.
Также у 25% пациентов с диагностированным рецидивирующим полихондритом выявляют слуховые и вестибулярные нарушения. Симптоматика следующая:
- шум в ушах;
- ухудшение слуха;
- заложенность в ушах;
- приступы головокружения.
У 20-25% пострадавших наблюдаются нарушения со стороны сердечно-сосудистой системы. Они могут привести к смерти пациента. При этом возникают:
- чаще всего – аортальная недостаточность. Это несостоятельность клапанов, которые находятся в аорте и в норме препятствуют ретроградному (обратному) току крови. При поражении клапанов такая способность ухудшается;
- аритмия – нарушение ритма сердца различных видов (учащение сердцебиения, преждевременное сокращение и так далее);
- перикардит – воспалительное поражение перикарда (наружной оболочки сердца);
- нарушения проводимости – сбой при прохождении электрических импульсов по проводящей системе сердца, из-за чего в результате страдает его механика (сокращение предсердий и желудочков).
Диагностика
Рецидивирующий полихондрит — это редкое заболевание, поэтому в первую очередь при появлении описываемой симптоматики подозрения возникают касательно других патологий со сходной симптоматикой. К тому же, рецидивирующий полихондрит имеет различные клинические проявления, что и вносит путаницу в диагностику.
Его симптомы могут напоминать проявления абсолютно разных патологий – в первую очередь, таких, как:
- бронхолегочные инфекции;
- аллергические патологии;
- опухоли;
- ревматические поражения
и много других.
Сложность диагностики вызвана еще и тем, что отсутствуют патогномоничные (те, которые касаются изучения конкретного заболевания) инструментальные и лабораторные методы исследования.
Зачастую диагноз рецидивирующего полихондрита ставят через год и даже больше после обнаружения первых симптомов.
Разработаны критерии постановки диагноза описываемой патологии – это наличие трех из шести следующих признаков:
-
симптомы неэрозивного серонегативного (это значит негативный результат при проведении некоторых лабораторных исследований) артрита; - воспалительный процесс в области носовой перегородки;
- нарушение со стороны органа зрения;
- воспалительное поражение хрящевых структур верхних дыхательных путей – трахеи, гортани и бронхов;
- вестибулярные нарушения.
Инструментальные методы диагностики позволяют выявить изменения со стороны пораженных органов, но по их результатам нельзя с уверенностью сделать заключение, что такие изменения вызваны именно рецидивирующим полихондритом. Зачастую привлекаются:
- рентгенография – на рентгенологических снимках выявляют стеноз трахеи, эрозии суставных поверхностей и сужение суставной щели, остеопороз (обеднение и хрупкость костной ткани) в районе пораженных суставов и так далее;
- компьютерная томография (КТ) – компьютерные срезы в первую очередь помогают уточнить степень выраженности тканевых изменений (в зависимости от того, какие именно ткани были поражены) и площадь поражения;
- магнитно-резонансная томография (МРТ) – цели и задачи те же, что и при применении КТ, но информативность выше при изучении мягких тканей.
Лабораторные методы не являются специфическими в диагностике рецидивирующего полихондрита, но они помогут воссоздать целостную картину нарушения. Наиболее информативными являются:
- биохимический анализ крови – выявляется увеличение количества альфа- и гамма-глобулинов;
- ревмопробы – применяются для дифференциальной диагностики рецидивирующего полихондрита с заболеваниями ревматического характера;
- аллергические пробы – определяется степень сенсибилизации (чувствительности) организма к чужеродным агентам.
Дифференциальная диагностика
Дифференциальную (отличительную) диагностику рецидивирующего полихондрита в первую очередь проводят с такими заболеваниями и патологическими состояниями, как:
- ревматоидный артрит – системное поражение соединительной ткани, которое в основном проявляется хроническим воспалением суставов. При этом чаще других поражены голеностопные, коленные и суставы кистей;
- гранулематоз Вегенера – аутоиммунное воспаление стенок мелких и средних кровеносных сосудов с образованием на них специфических бугорков;
- системная красная волчанка – диффузное иммунное поражение соединительной ткани с поражением сосудов микроциркуляторного русла;
- артериит Такаясу (болезнь отсутствия пульса) – воспалительное поражение стенок аорты, ее ветвей и легочных артерий.
При этом следует помнить, что во многих случаях рецидивирующий полихондрит наблюдается в сочетании с заболеваниями, которые имеют аутоиммунную природу.
Осложнения
Осложнения описываемой патологии зависят от локации поражения и в целом заключаются в постепенном нарушении функции пострадавшего органа.
Лечение рецидивирующего полихондрита
Лечение рецидивирующего полихондрита зачастую консервативное. В его основе лежат следующие назначения:
- глюкокортикостероиды;
- цитостатические иммунодепрессанты.
При возникновении стойких нарушений, которые препятствуют выполнению функций тех или иных органов, возможно хирургическое лечение. Проводятся следующие операции:
- трахеобронхиальное стентирование – введение в трахею и бронхи специальных металлических приспособлений, которые не позволят спадаться стенкам дыхательных путей;
- сегментарная резекция (высечение) пораженных бронхов;
- трахеостомия – создание сообщения между внешней средой и дыхательными путями посредством специальной трубки, введенной в отверстие трахеи;
- протезирование измененных клапанов, а при поражении аорты – ее скомпрометированного участка.
Профилактика
Так как ни причины, ни механизмы развития рецидивирующего полихондрита до сих пор неизвестны, то и методы профилактики не разработаны. Снизить риски развития этой патологии можно, соблюдая здоровый образ жизни в целом и тем самым способствуя поддержанию нормального состояния всех органов и систем человеческого организма.
Прогноз
Прогноз при рецидивирующем полихондрите разный и зависит от локализации, степени поражения и частоты/длительности рецидивов.
Продолжительность жизни больных после появления первой симптоматики может достигать от 10 месяцев до 20 лет.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
6,997 total views, 2 views today



 (47 голос., средний: 4,21 из 5)
(47 голос., средний: 4,21 из 5)