Преждевременное созревание плаценты: как выявляется и лечится
В выявлении преждевременного созревания (старения) детского места используют допплерографию кровотока маточно-плаценттарно-плодовом комплексе, кардиотокографию, фетометрию плода. Терапия патологии определяется заболеванием или патологическим фактором, приведшего к ее возникновению, и дополнительно включает лекарства для нормализации плацентарного кровотока.
Оглавление: 1. Плацента: как формируется, функции - Созревание плаценты 2. Что вызывает патологию 3. Механизм развития 4. Классификация 5. Клинические проявления 6. Чем опасно преждевременное созревание плаценты 7. Диагностика преждевременного старения плаценты 8. Лечение при преждевременном созревании плаценты
Плацента: как формируется, функции
Плацентой (детским местом) называют временный орган, формирующийся при гестации и исполняющий роль связующего звена между материнским организмом и будущим ребенком. После слияния половых клеток оплодотворенная яйцеклетка попадает в маточную полость, где имплантируется (прикрепляется к слизистой плодовместилища). Это происходит на 11 – 12 сутки после зачатия. Зародыш окружен хориальной оболочкой, которой и прикрепляется к стенке матки. С момента имплантации эмбриона его сообщение с материнским организмом происходит через хорион, берущий начало из хориальной оболочки. Хорион – это будущая плацента. По мере прогрессирования беременности хорион претерпевает изменения, преобразуясь в плаценту. Окончательная организация детского места совершается к 16 неделе гестации.
Плацента выполняет ряд важных функций:
- дыхательную: осуществляет снабжение плода кислородом и удаляет из кровотока зародыша углекислый газ;
- трофическую (питательную): снабжает эмбрион питательными веществами, минералами, витаминами и ионами;
- иммунную: за счет проникновения материнских антител в плацентарный кровоток защищает плод от ряда инфекций;
- гормональную: синтезирует гормоны, пролонгирующие беременности и стимулирующие начало родов в срок;
- защитную: не допускает проникновение микроорганизмов к плоду, разрушает вредные вещества;
- выводящую: удаляет продукты жизнедеятельности эмбриона.
Созревание плаценты
Ранняя плацента формируется к 9 неделе гестации и состоит из хориальных ворсинок, соединившихся с кровеносными сосудами матки. К концу беременности плацента достигает 500 граммов, а в окружности 15 – 20 см. Плацента проницаема для кислорода и нутриентов, ее проницаемость увеличивается до 32 недели ввиду роста плода и повышения его потребностей в нутриентах и кислороде. Ввиду нарастания проницаемости в детском месте возрастает количество кровеносных сосудов, плацентарная мембрана утончается. С 33 недели гестации детское место начинает стареть, что относится к естественным процессам. К концу вынашивания (38 – 40 недель) плацента уже не справляется со своими функциями и плод начинает вырабатывать гормоны стресса (адреналин, кортизол), которые, поступив в материнский кровоток, индуцируют роды.
При старении плаценты, не отвечающему гестационному сроку (случилось раньше), патология называется ее преждевременным созреванием.
Что вызывает патологию
Досрочное созревание плаценты вызывается любым фактором, усиливающим работу комплекса «мать-плацента-плод». Запустить процесс старения могут расстройства в материнском организме, внешние неблагоприятные факторы, осложнения гестации. К наиболее распространенным триггерам развития патологии акушеры относят:
- Экстрагенитальные заболевания. Преждевременное старение плаценты отмечается у будущих мам, страдающих хронической общей и эндокринной патологией (заболевания почек, гипертоническая болезнь, гипо- и гипертиреоз, сахарный диабет). Обусловлено старение увеличением нагрузки на изначально несостоятельные органы и преобразованиями микроциркуляции в период вынашивания плода.
- Хроническая патология органов половой сферы. Нарушение процесса имплантации и последующей деятельности детского места провоцируют структурные изменения маточных стенок, обусловленные абортами, диагностическими выскабливаниями, аденомиозом, хроническим эндометритом, гиперпластическими процессами эндометрия или субмукозной миомой. Также досрочное старение плаценты наблюдается при дисгормональных сбоях (воспаление яичников или придатков, склерополикистозные яичники, овариальные опухоли).
- Гестоз. Данное осложнение беременности вызывает характерные преобразования в системе кровообращения, повышение проницаемости стенок сосудов, что сказывается на усилении кровотока в маточной стенке и комплексе мать-плацента. На начальных стадиях гестоза компенсаторные механизмы поддерживают нормальный кровоток в материнско-плацентарно-плодовом комплексе. Но при срыве процессов компенсации ускоряется рост органа, дальнейшее развитие вплоть до созревания с последующим старением.
- Инфекционные болезни. Угроза поражения эмбриона патогенными микроорганизмами повышает нагрузку на плаценту, выполняющую защитную функцию. Спровоцировать досрочное старение органа могут возбудители половых инфекций (простой герпес, хламидиоз, уреаплазмоз, микоплазмоз) и прочих инфекционных болезней (токсоплазмоз, цитомегаловирусная инфекция, грипп, ОРВИ, краснуха и т.д.).
- Несовместимость беременной и плода по группе крови или резус-фактору. При изосерологической несовместимости нередко развивается гемолитическая болезнь плода, он нуждается в усиленном поступлении кислорода и нутриентов, что увеличивает нагрузку на плаценту. Повышенная работа детского места и типичные сбои микроциркуляции в нем приводят к ускоренному росту, последующему созреванию и старению органа.
Также к предрасполагающим факторам досрочного старения плаценты относятся:
- нарушенная экология;
- действие производственных вредностей (радиация, работа с химическими реагентами, высокая температура окружающей среды);
- вредные привычки (курение, потребление алкоголя и психотропных препаратов);
- некорректный прием лекарственных препаратов;
- недостаток веса или чрезмерный вес;
- малоподвижный образ жизни;
- нерациональное и/или недостаточное питание;
- гиповитаминозы;
- чрезмерное увлечение витаминными комплексами.
Вынашивание многоплодной беременности значительно повышает риск возникновения патологии, так как нагрузка на фетоплацентарный комплекс возрастает в несколько раз.
Механизм развития
Одним из компенсаторных механизмов, начинающих работать при фетоплацентарной недостаточности выступает преждевременное старение плаценты. Также досрочное созревание детского места усугубляет течение фетоплацентарной недостаточности. Действие на плод неблагоприятных внешних и внутренних факторов вызывает возрастание его нужд в кислороде и нутриентах, вследствие чего формирование и рост органа происходит в ускоренном режиме и он быстро достигает созревания, после чего начинает стареть с возникновением кист, кальцинатов, тромбозов и инфарктов. Позднее истощаются функциональные возможности детского места, что усугубляет течение фетоплацентарной недостаточности.
Классификация
В систематизации степеней зрелости детского места учитываются особенности его физиологического роста, развития и структурная трансформация плацентарной ткани, свойственные для определенного гестационного срока.
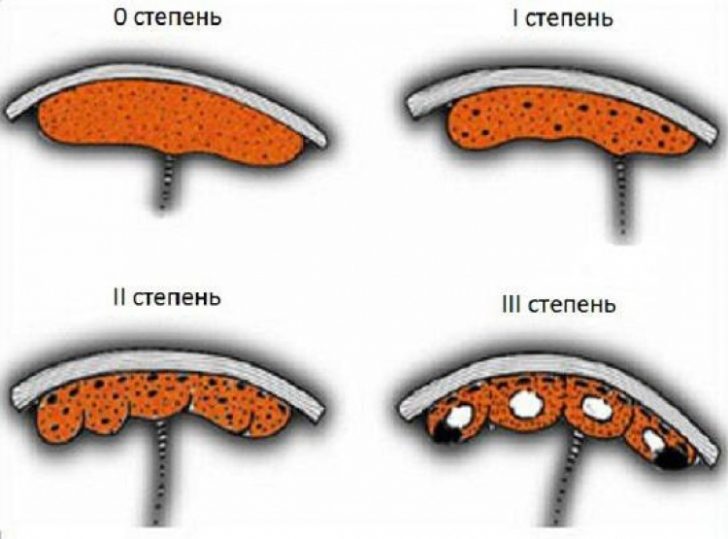
В акушерстве различают 4 степени зрелости органа:
- Нулевая – 0. Данная степень зрелости свидетельствует о формировании плаценты, о молодости и неисчерпанности функциональных ресурсов органа. Структура такой плаценты однородная, кальцинаты отсутствуют. Нулевая степень присуща периоду от 2-х до 30 недели.
- Первая – 1. Свидетельствует о росте плаценты. Разрастание кровеносных сосудов в органе завершено, появляется волнообразность хориальной мембраны, в органе выявляется микроскопические уплотнения и единичные кальцинаты. Орган справляется со своей ролью, плод получает в достаточном количестве нутриенты и кислород. Соответствует 30 – 34-недельному сроку.
- Вторая – 2. Говорит о зрелости плаценты, в ее тканях начались активные регрессивные процессы: усиливается волнообразность мембраны, повышается акустическая плотность, выявляются множественные эхопозитивные кальциевые включения, орган фрагментарно утончается. Плацента продолжает функционировать нормально, плод не страдает. Вторая степень отмечается на 35 – 39 неделях гестации.
- Третья – 3. Свидетельствует о старении органа: появляется выраженная извилистость хориальной пластины, структурно плацента разделяется на дольки, в плацентарной ткани образуются кисты и визуализируется множество кальцинатов. Орган теряет в размерах и объеме. Третья степень характерна для 37 и позднее недель гестации, может определяться всего лишь за несколько суток до родов.
О патологии говорят при появлении проявлений 1 степени зрелости до 27-недельного срока, 2 степени – до 32-недельного срока и третьей до начала 36 недели гестации. Ускорение созревание органа говорит о высоком риске появления его функциональной недостаточности и срыве защитных механизмов в комплексе «мать-плод».
Установление на УЗИ промежуточной степени, например 0 – 1, свидетельствует о признаках перехода одной стадии созревания в другую, но сам переход еще не окончен.
Нормой считается 0 – 1 степень, выявленная в сроке 27 – 28 недель. К патологии относятся 1 – 2 степень в 32-недельном сроке и 3 степень, выявленная до 38 недели.
Клинические проявления
Патология не имеет клинических проявлений и устанавливается только инструментально (выполнение УЗИ). Будущая мама при отсутствии острого процесса, обострения хронической патологии или осложненного течения гестации жалоб не предъявляет. При наличии перечисленного на первый план выходят симптомы основного заболевания (например, при гестозе повышенное артериальное давление и отеки). Если преждевременное созревание плаценты спровоцировало значительную фетоплацентарную недостаточность, изменяется двигательная активность плода (увеличивается частота, интенсивность шевелений). При критическом расстройстве в плацентарно-плодовом комплексе ребенок начинает шевелиться редко вплоть до полной остановки движений.
Чем опасно преждевременное созревание плаценты
Наиболее неблагоприятными вариантами преждевременного старения плаценты считаются выявление 2 степени его созревания на 32 и раньше недель и 3 степени до 37-недельного срока.
При небольших отклонениях от нормы и начале своевременного профилактического лечения ФПН развитие плода не страдает. В случае значительного превышения созревания органа малыш недополучает кислород, что вызывает хроническую внутриутробную гипоксию, и питательные вещества, что наряду с недостатком кислорода провоцирует задержку развития плода. Преждевременное старение органа, редко, но может вызвать внутриутробную гибель плода.
Особенно коварна 3 степень зрелости органа, диагностированная до 36-недельного срока. В нем запускаются процессы дистрофии и склероза, плацента не выполняет свои функции, что в результате заканчивается ее преждевременной отслойкой, дородовым отхождением околоплодных вод и преждевременными родами.
Диагностика преждевременного старения плаценты
Выявление УЗ-признаков досрочного старения плаценты в процессе проведения УЗ-скрининга служит показанием для назначения комплексного исследования состояния плодово-плацентарной системы и дальнейшего тщательного наблюдения за течением гестации. К основным методам диагностики относятся:
- Допплерометрия кровотока в комплексе мать-плацента. Позволяет оценить скорость кровотока, интенсивность наполнения сосудов кровью и другие показатели, косвенно указывающие на состояние кровеносной системы в комплексе мать-плацента.
Учитывая риск возникновения ФПН и задержки развития плода, назначаются Фетометрия, кардиотокография и фонография плода. Также необходимо диагностировать патологию, спровоцировавшую преждевременное созревание плаценты. Для этого исследуются мазки из половых путей (с посевом влагалищных выделений на питательные среды, ПЦР на скрытые половые инфекции, исследования на ТОРЧ инфекции и назначаются консультации узких специалистов (уролог, эндокринолог, инфекционист, кардиолог и другие). Патологию дифференцируют с инфарктом плаценты, опухолями детского места (хориоангиома, пузырный занос), гиперплазией плаценты.
Лечение преждевременного созревания плаценты
Лечебная тактика в отношении беременных с досрочным созреванием плаценты подразумевает коррекцию нарушений, обусловивших возникновение патологии, нормализацию кровотока в системе мать-плацента и решение о сроках и методе родоразрешении. В зависимости от срока гестации разработано 2 варианта лечения:
- Диагностика патологии во 2 триместре. Выявление раннего старения плаценты в 20 – 24-недельном сроке требует проведения тщательного обследования будущей мамы в отделении патологии беременных. С 26 недель проводится еженедельная оценка с помощью Допплера кровотока в маточно-плацентарной системе, беременная ежедневно проводит тест на шевеление плода. Родоразрешение до срока (в 31 – 33 неделю) показано при критических расстройствах кровотока в сосудах пуповины, гипоксии плода, подтвержденной КТГ, остановке его роста, резком снижении количества амниотической жидкости.
- Диагностика патологии в 3 триместре. Позднее выявление преждевременного старения детского места (в 32 – 34 недели и позднее) значительно снижает риск для плода и патологического течения гестации. Ведение беременной включает еженедельное проведение УЗИ плода и плаценты и наблюдение акушера. При выборе метода родоразрешения предпочтение отдается самостоятельным родам. Кесарево сечение выполняется при значительной внутриутробной задержке развития малыша и в качестве профилактики возникновения острого дистресс-синдрома.
Кроме того, при лечении патологии обязательно корректируют гинекологическое или соматическое заболевание с помощью антибиотиков, гормональных препаратов, иммуностимуляторов, сердечно-сосудистых и других лекарств. Также назначаются спазмолитики, антиагреганты, витамины и биостимуляторы. В лечебный базис входит рациональная двигательная активность беременной, прогулки на свежем воздухе, лечебное питание, нормализация режима сна и отдыха.
Созинова Анна Владимировна, акушер-гинеколог
3,153 total views, 1 views today


 (58 голос., средний: 4,55 из 5)
(58 голос., средний: 4,55 из 5)